Resumo
Crit Care Sci. 2024;36:e20240176en
DOI 10.62675/2965-2774.20240176-pt
Revisar sistematicamente o efeito da posição prona na intubação endotraqueal e na mortalidade em pacientes com COVID-19 não intubados com síndrome do desconforto respiratório agudo.
Registramos o protocolo (CRD42021286711) e pesquisamos quatro bancos de dados e literatura cinzenta desde o início até 31 de dezembro de 2022. Incluímos estudos observacionais e ensaios clínicos. Não houve limite de data ou idioma de publicação. Excluímos relatos de casos, séries de casos, estudos não disponíveis em texto completo e estudos que incluíram pacientes < 18 anos de idade.
Incluímos 10 estudos observacionais, 8 ensaios clínicos, 3.969 pacientes, 1.120 eventos de intubação endotraqueal e 843 mortes. Todos os estudos tinham baixo risco de viés (ferramentas Newcastle-Ottawa Scale e Risk of Bias 2). Observamos que a pronação consciente reduziu as chances de intubação endotraqueal em 44% (RC 0,56; IC95% 0,40 - 0,78) e a mortalidade em 43% (RC 0,57; IC95% 0,39 - 0,84) em pacientes com COVID-19 não intubados com síndrome do desconforto respiratório agudo. Esse efeito protetor sobre a intubação endotraqueal e a mortalidade foi mais robusto naqueles que passaram > 8 horas por dia na pronação consciente (RC 0,43; IC95% 0,26 - 0,72 e OR 0,38; IC95% 0,24 - 0,60, respectivamente). A certeza da evidência, de acordo com os critérios GRADE, foi moderada.
A pronação consciente diminuiu as chances de intubação endotraqueal e mortalidade, especialmente quando os pacientes passaram > 8 horas por dia na pronação consciente e tratamento na unidade de terapia intensiva. Contudo, nossos resultados devem ser interpretados com cautela devido às limitações na avaliação de ensaios clínicos randomizados, ensaios clínicos não randomizados e estudos observacionais. Não obstante, apesar das revisões sistemáticas com metanálises de ensaios clínicos randomizados, devemos ter em mente que esses estudos permanecem heterogêneos do ponto de vista clínico e metodológico.
Resumo
Rev Bras Ter Intensiva. 2022;34(4):410-417
DOI 10.5935/0103-507X.20220261-en
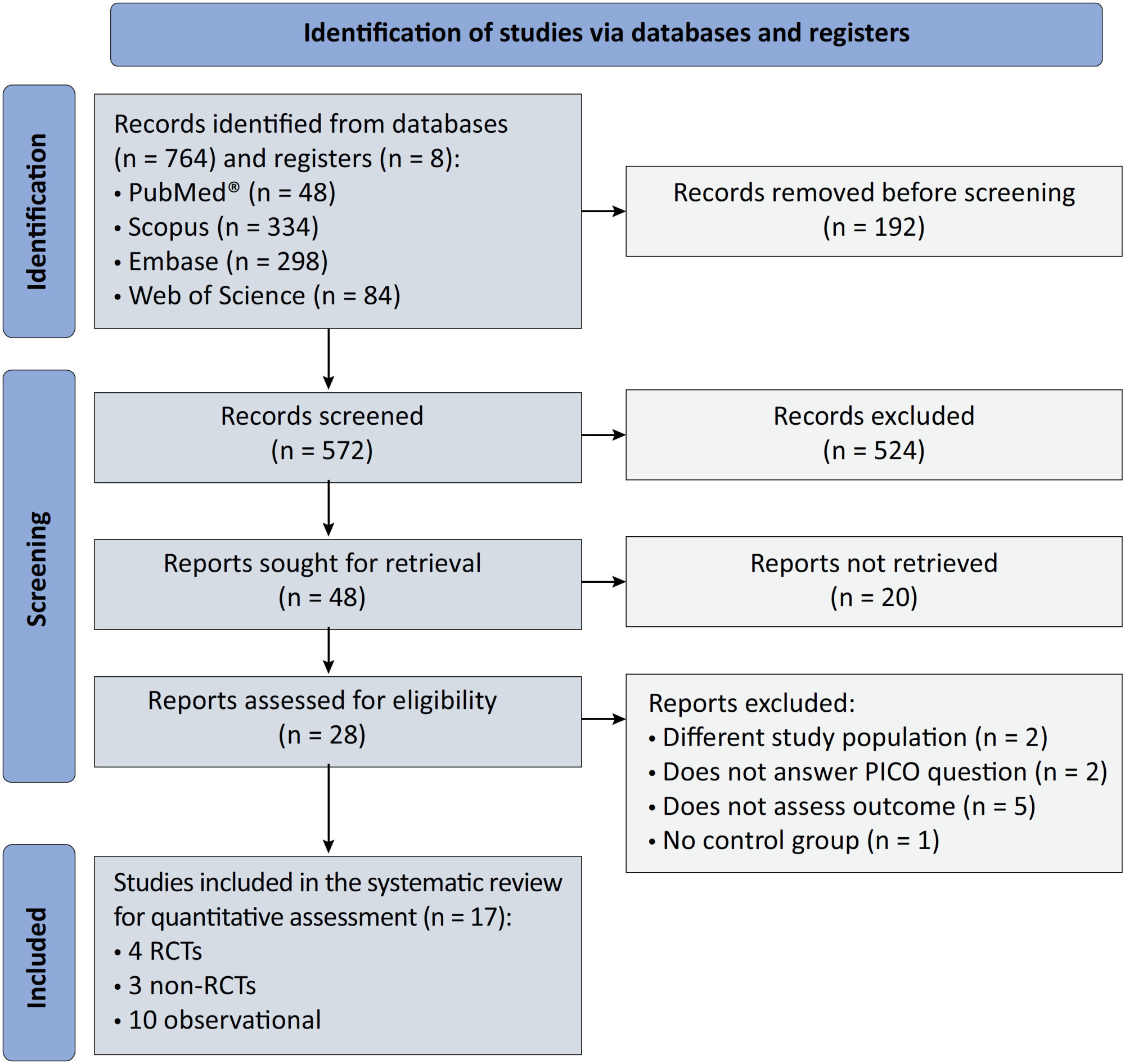
Descrever os efeitos do uso de soluções balanceadas nos desfechos de curto prazo de pacientes com traumatismo craniencefálico incluídos no estudo BaSICS.
Os pacientes foram randomizados para receber solução salina 0,9% ou solução balanceada durante a internação em unidade de terapia intensiva. O desfecho primário foi mortalidade em 90 dias, já os desfechos secundários foram dias de vida e sem internação em unidade de terapia intensiva aos 28 dias. O desfecho primário foi avaliado por regressão logística bayesiana. O desfecho secundário foi avaliado usando regressão beta-binomial inflada de zeros bayesiana.
Incluímos 483 pacientes (236 no braço de solução salina 0,9% e 247 no braço de solução balanceada). Foram incluídos 338 pacientes (70%) com pontuação na escala de coma de Glasgow ≤ 12. A probabilidade geral de que soluções balanceadas estivessem associadas a maior mortalidade em 90 dias foi de 0,98 (RC de 1,48; ICr95% 1,04 - 2,09). Esse aumento de mortalidade foi particularmente perceptível em pacientes com pontuação na escala de coma de Glasgow abaixo de 6 no momento da inclusão (probabilidade de dano de 0,99). Soluções balanceadas foram associadas a -1,64 dia de vida e sem internação em unidade de terapia intensiva aos 28 dias (ICr95% -3,32 - 0,00) com probabilidade de dano de 0,97.
Houve alta probabilidade de que soluções balanceadas estivessem associadas a alta mortalidade em 90 dias, menos dias de vida e sem internação em unidade de terapia intensiva aos 28 dias.
Resumo
Rev Bras Ter Intensiva. 2022;34(2):220-226
DOI 10.5935/0103-507X.20220019-en
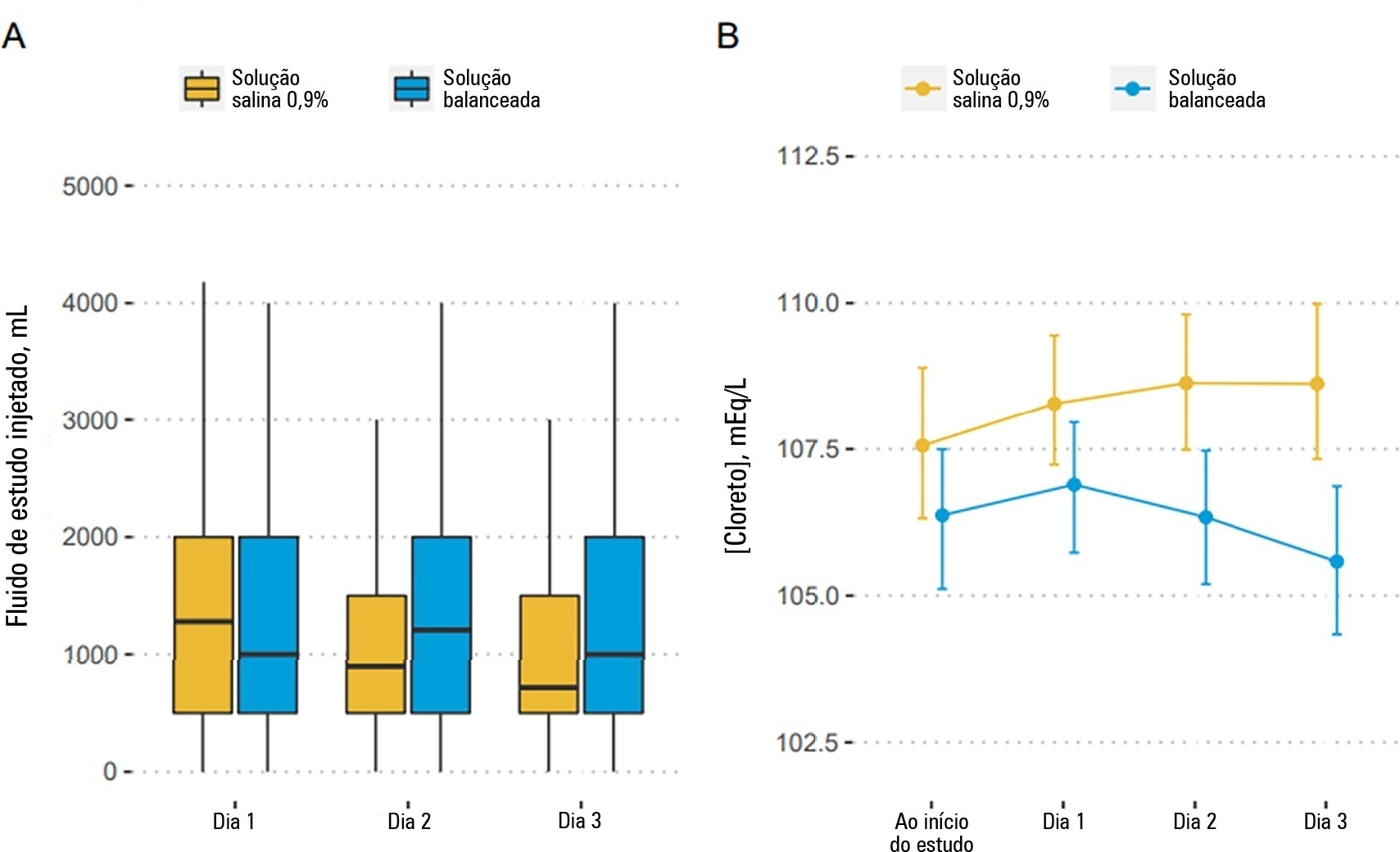
Comparar o desempenho preditivo de residentes, médicos seniores de unidades de terapia intensiva e decisores substitutos dos pacientes logo no início da internação na unidade de terapia intensiva e avaliar se diferentes apresentações de prognóstico (probabilidade de sobrevida versus probabilidade de óbito) influenciaram seus desempenhos.
Os decisores substitutos e os médicos responsáveis pelos pacientes críticos foram questionados durante as primeiras 48 horas de internação na unidade de terapia intensiva sobre a probabilidade do desfecho hospitalar do paciente. O enquadramento da pergunta (isto é, a probabilidade de sobrevida versus a probabilidade de óbito durante a internação) foi randomizado. Para avaliar o desempenho preditivo, comparou-se a área sob a curva ROC para desfecho hospitalar entre as categorias decisores substitutos e médicos. Também estratificaram-se os resultados de acordo com o enquadramento da pergunta randomizado.
Entrevistaram-se decisores substitutos e médicos sobre os desfechos hospitalares de 118 pacientes. O desempenho preditivo dos decisores substitutos foi significativamente inferior ao dos médicos (área sob a curva de 0,63 para decisores substitutos, 0,82 para residentes, 0,80 para residentes de medicina intensiva e 0,81 para médicos seniores de unidade de terapia intensiva). Não houve aumento no desempenho preditivo quanto à experiência dos médicos (ou seja, médicos seniores não previram desfechos melhor que médicos juniores). Os decisores substitutos pioraram seu desempenho de previsão quando perguntados sobre a probabilidade de óbito ao invés da probabilidade de sobrevida, mas não houve diferença entre os médicos.
Observou-se desempenho preditivo diferente ao comparar decisores substitutos e médicos, sem qualquer efeito da experiência no prognóstico dos profissionais de saúde. O enquadramento da pergunta afetou o desempenho preditivo dos substitutos, mas não o dos médicos.
Resumo
Rev Bras Ter Intensiva. 2022;34(1):154-162
DOI 10.5935/0103-507X.20220010-en
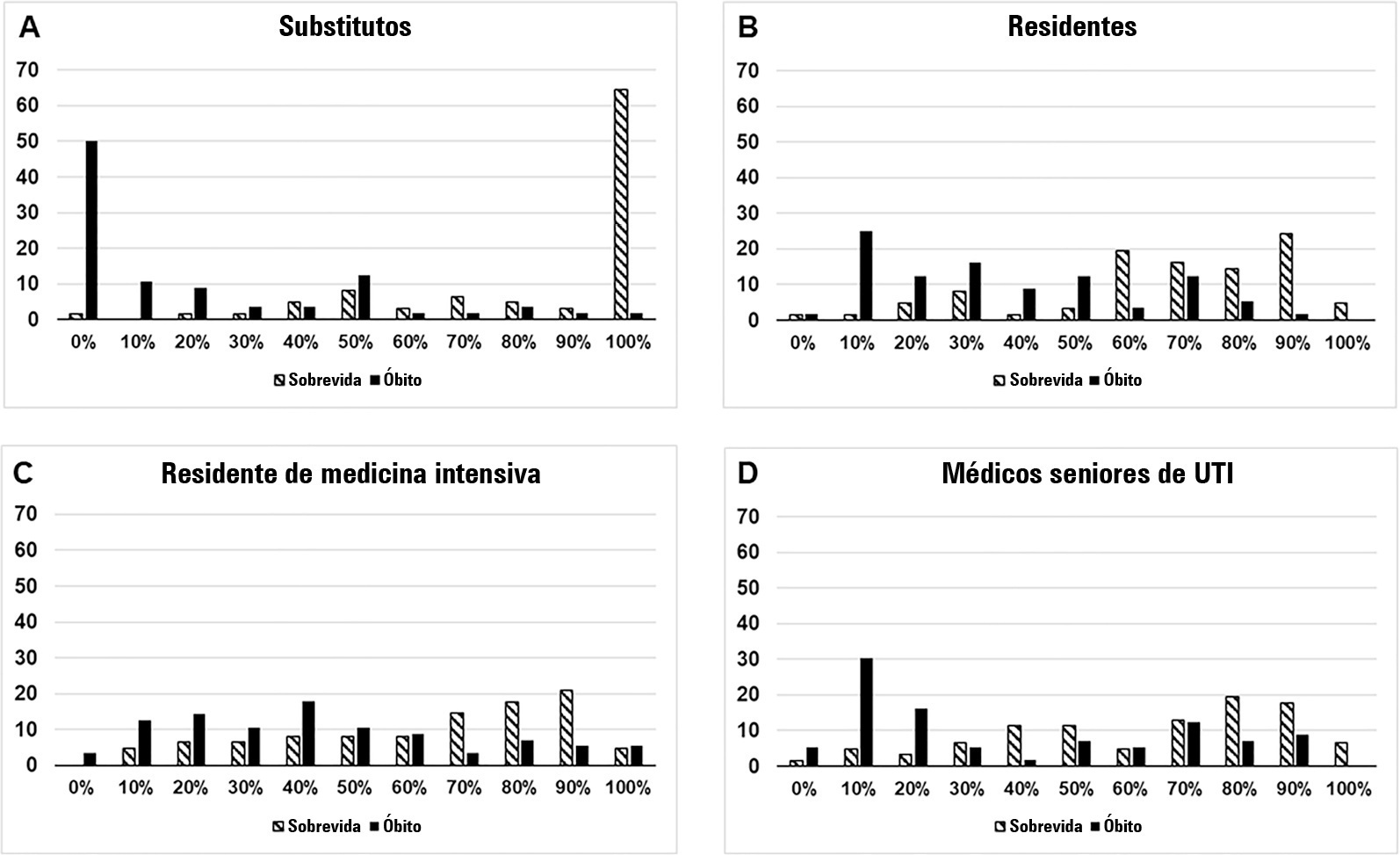
Avaliar a influência das características dos pacientes na hiperlactatemia em uma população admitida com infecção em unidades de terapia intensiva, bem como a influência da gravidade da hiperlactatemia na mortalidade hospitalar.
Foi realizada uma análise post hoc da hiperlactatemia no INFAUCI, um estudo nacional prospectivo, observacional e multicêntrico, que incluiu 14 unidades de terapia intensiva portuguesas. Foram selecionados pacientes admitidos com infecção em unidades de terapia intensiva com dosagem de lactato nas primeiras 12 horas de admissão. A sepse foi identificada de acordo com a definição Sepsis-2 aceita no momento da coleta de dados. A gravidade da hiperlactatemia foi classificada como leve (2 - 3,9mmol/L), moderada (4,0 - 9,9mmol/L) ou grave (> 10mmol/L).
De 1.640 pacientes admitidos com infecção, a hiperlactatemia ocorreu em 934 (57%) e foi classificada como leve, moderada e grave em 57,0%, 34,4% e 8,7% dos pacientes, respectivamente. A presença de hiperlactatemia e um maior grau de hiperlactatemia se associaram a um maior Simplified Acute Physiology Score II, a maior Índice de Comorbidade de Charlson e à presença de choque séptico. Em relação à curva Receiver Operating Characteristic do lactato para mortalidade hospitalar, foi encontrada área sob a curva de 0,64 (IC95% 0,61 - 0,72), que aumentou para 0,71 (IC95% 0,68 - 0,74) quando se combinou o Sequential Organ Failure Assessment. A mortalidade intra-hospitalar com outras covariáveis ajustadas pelo Simplified Acute Physiology Score II se associou à hiperlactatemia moderada e grave, com razão de chances de 1,95 (IC95% 1,4 - 2,7; p < 0,001) e 4,54 (IC95% 2,4 - 8,5; p < 0,001), respectivamente.
Os níveis de lactato sanguíneo correlacionam-se independentemente com a mortalidade intra-hospitalar para graus moderados e graves de hiperlactatemia.
Resumo
Rev Bras Ter Intensiva. 2022;34(1):87-95
DOI 10.5935/0103-507x.20220003-en
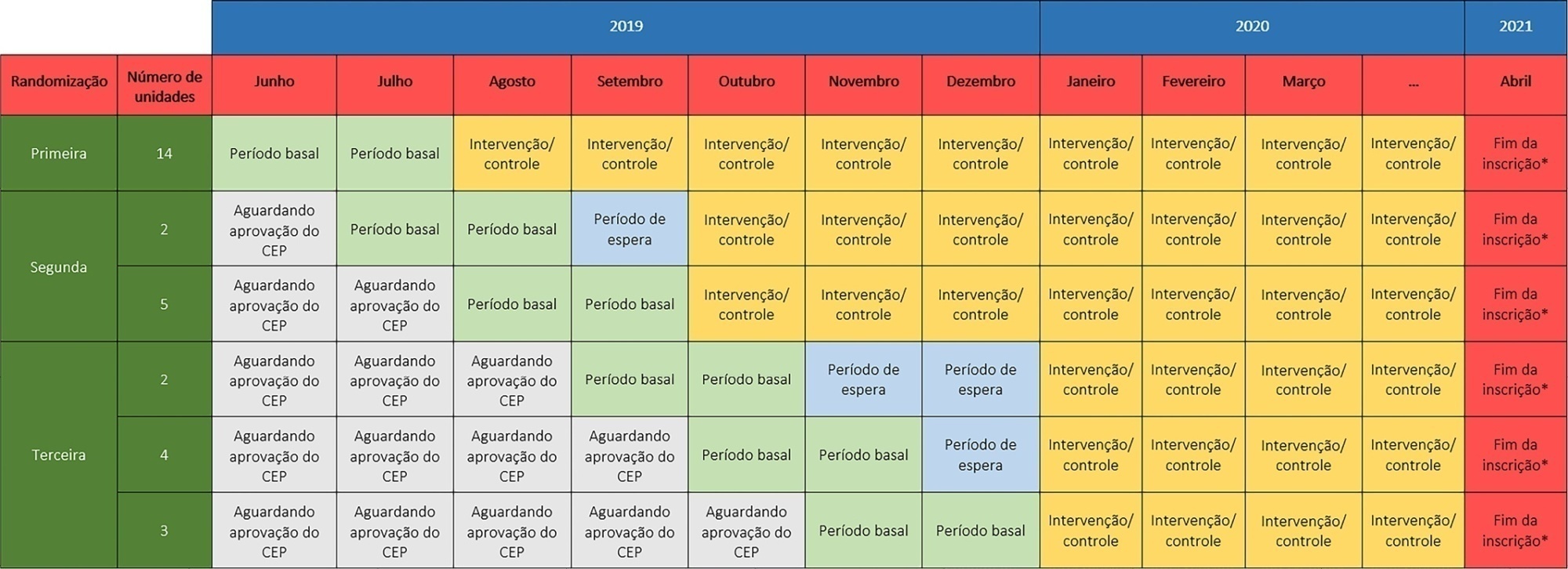
O ensaio TELE-critical Care verSus usual Care On ICU PErformance (TELESCOPE) visa avaliar se uma intervenção complexa por telemedicina em unidades de terapia intensiva, que se concentra em rondas multidisciplinares diárias realizadas por intensivistas a distância, reduzirá o tempo de permanência na unidade de terapia intensiva em comparação com os cuidados habituais.
O TELESCOPE é um ensaio nacional, multicêntrico, controlado, aberto, randomizado em cluster. O estudo testa a eficácia de rondas multidisciplinares diárias realizadas por um intensivista por meio de telemedicina em unidades de terapia intensiva brasileiras. O protocolo foi aprovado pelo Comitê de Ética em Pesquisa local do centro coordenador do estudo e pelo Comitê de Ética em Pesquisa local de cada uma das 30 unidades de terapia intensiva, de acordo com a legislação brasileira. O ensaio está registado no ClinicalTrials.gov (NCT03920501). O desfecho primário é o tempo de internação na unidade de terapia intensiva, que será analisado considerando o período basal e a estrutura dos dados em cluster, sendo ajustado por covariáveis predefinidas. Os desfechos exploratórios secundários incluem a classificação de desempenho da unidade de terapia intensiva, a mortalidade hospitalar, a incidência de infecções nosocomiais, o número de dias sem ventilação mecânica aos 28 dias, a taxa de pacientes que recebem alimentação oral ou enteral, a taxa de pacientes sob sedação leve ou em alerta e calmos e a taxa de pacientes sob normoxemia.
De acordo com as melhores práticas do ensaio, divulgamos nossa análise estatística antes de bloquear a base de dados e iniciar as análises. Esperamos que essa prática de notificação evite o viés das análises e aprimore a interpretação dos resultados apresentados.
Resumo
Rev Bras Ter Intensiva. 2022;34(1):131-140
DOI 10.5935/0103-507X.20220007-en
Avaliar a incidência de fatores de risco para hipotensão pósintubação em pacientes críticos com COVID-19.
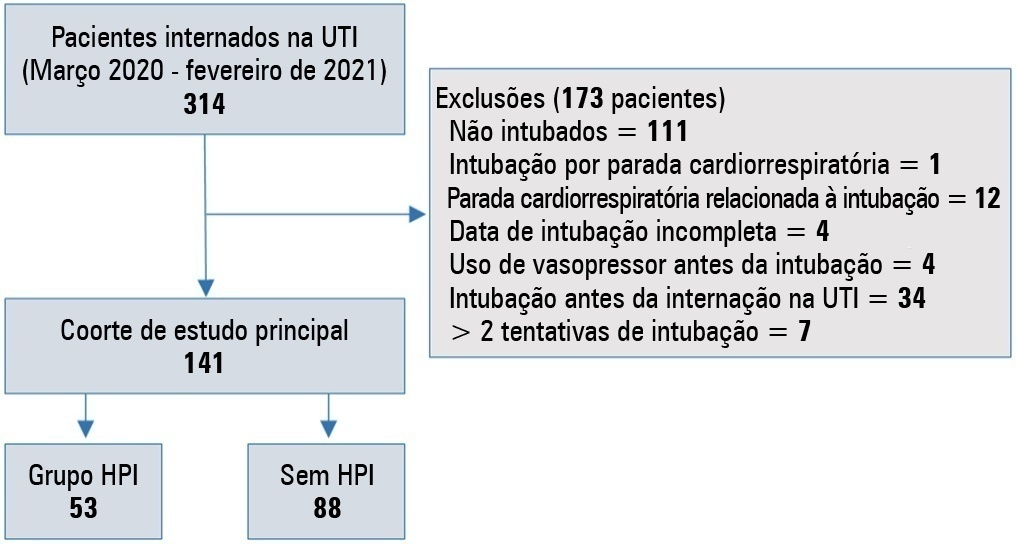
Foi realizado um estudo retrospectivo com 141 pacientes com COVID-19 que foram intubados na unidade de terapia intensiva. Hipotensão pós-intubação foi definida como a necessidade de qualquer dose de vasopressor a qualquer momento em até 60 minutos após a intubação. Pacientes com parada cardiorrespiratória relacionada à intubação e hipotensão antes da intubação foram excluídos do estudo.
Dos 141 pacientes incluídos, 53 pacientes (37,5%) e 43,6% dos pacientes (n = 17) eram do sexo feminino. A idade mediana do grupo com hipotensão pós-intubação foi de 75 anos (amplitude interquartil: 67,0 - 84,0). Na análise multivariada, índice de choque ≥ 0,90 (RC = 7,76; IC95% 3,14 - 19,21; p < 0,001), níveis de albumina < 2,92g/dL (RC = 3,65; IC95% 1,49 - 8,96; p = 0,005) e níveis de procalcitonina (RC = 1,07, IC95% 1,01 - 1,15; p = 0,045) foram fatores de risco independentes para hipotensão pós-intubação. A mortalidade hospitalar foi semelhante em pacientes com hipotensão pós-intubação e pacientes sem hipotensão pós-intubação (92,5% versus 85,2%; p = 0,29).
A incidência de hipotensão pós-intubação foi de 37,5% em pacientes críticos com COVID-19. Um índice de choque ≥ 0,90 e níveis de albumina < 2,92g/ dL foram independentemente associados à hipotensão pós-intubação. Além disso, índice de choque ≥ 0,90 pode ser uma ferramenta do leito antes da intubação endotraqueal. Neste estudo, a hipotensão pós-intubação não esteve associada ao aumento da mortalidade hospitalar em pacientes com COVID-19.
Resumo
Rev Bras Ter Intensiva. 2021;33(2):298-303
DOI 10.5935/0103-507X.20210038
Avaliar como a funcionalidade e a disfunção orgânica aguda influenciam a mortalidade hospitalar de pacientes oncológicos admitidos com suspeita de sepse.
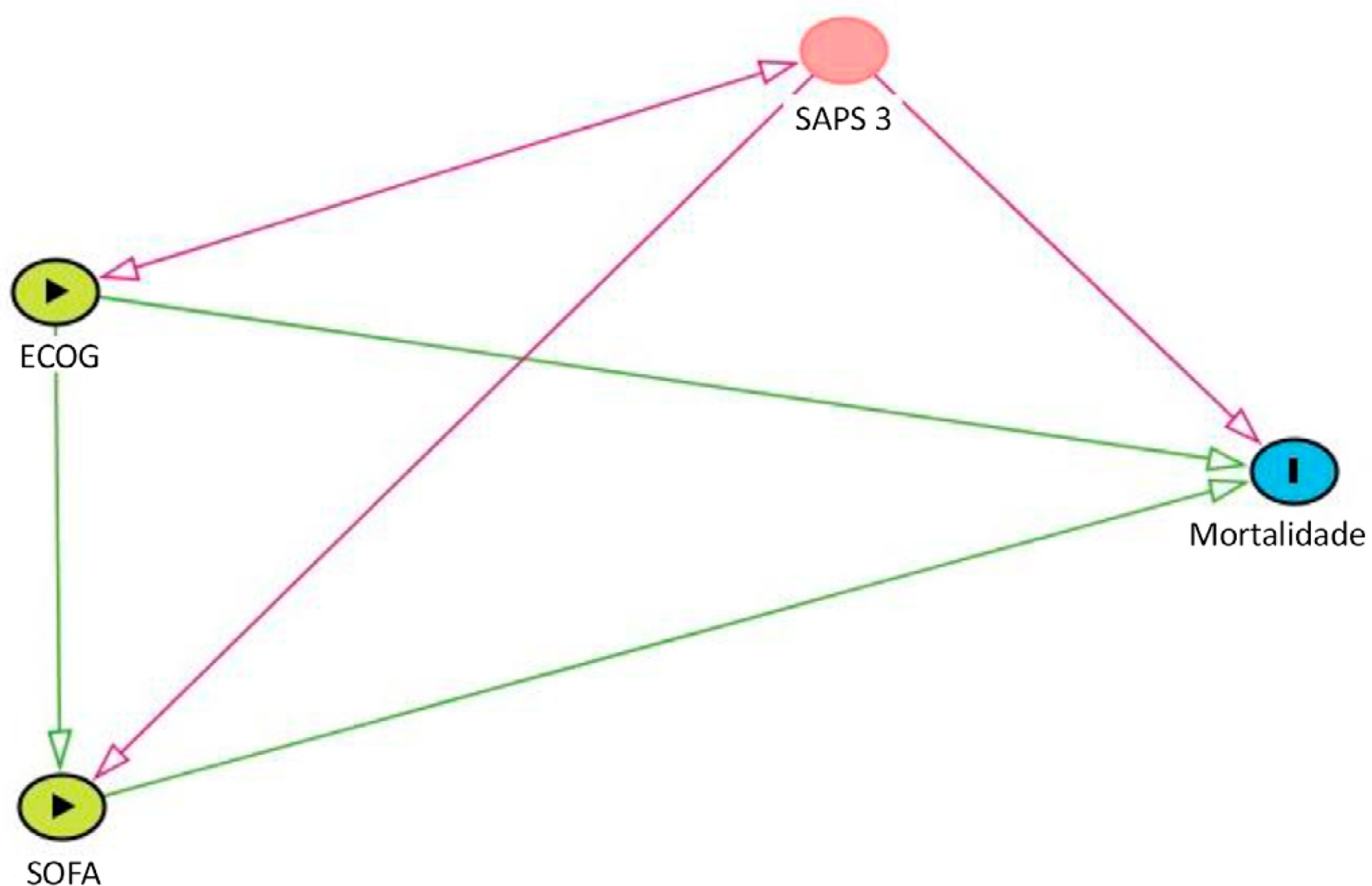
Os dados foram obtidos de uma coorte retrospectiva de pacientes oncológicos com suspeita de infecção admitidos em uma unidade de terapia intensiva. Estes receberam antibióticos por via parenteral e tiveram suas culturas coletadas. Utilizamos uma regressão logística, para avaliar a mortalidade hospitalar como desfecho, Sequential Organ Failure Assessment e Eastern Cooperative Oncology Group como preditores, além de suas interações.
Dentre os 450 pacientes incluídos, 265 (58,9%) morreram no hospital. Para os pacientes admitidos na unidade de terapia intensiva com Sequential Organ Failure Assessment baixo (≤ 6), o comprometimento da funcionalidade influenciou a mortalidade hospitalar, que foi de 32% entre os pacientes sem comprometimento ou com comprometimento mínimo da funcionalidade e 52% entre os pacientes com comprometimento moderado e grave (p < 0,01). Nos pacientes com Sequential Organ Failure Assessment elevado (> 6), a funcionalidade não influenciou a mortalidade hospitalar (73% entre os pacientes sem comprometimento ou com comprometimento mínimo, e 84% entre os pacientes com comprometimento moderado e grave; p = 0,1).
O comprometimento da funcionalidade parece influenciar a mortalidade hospitalar de pacientes oncológicos com suspeita de sepse sem disfunções orgânicas agudas ou que apresentem disfunções leves no momento da admissão na unidade de terapia intensiva.
Resumo
Rev Bras Ter Intensiva. 2021;33(1):125-137
DOI 10.5935/0103-507X.20210014
Estudar o impacto do retardo na admissão à unidade de terapia intensiva em mais do que 4 horas nos desfechos de pacientes críticos.
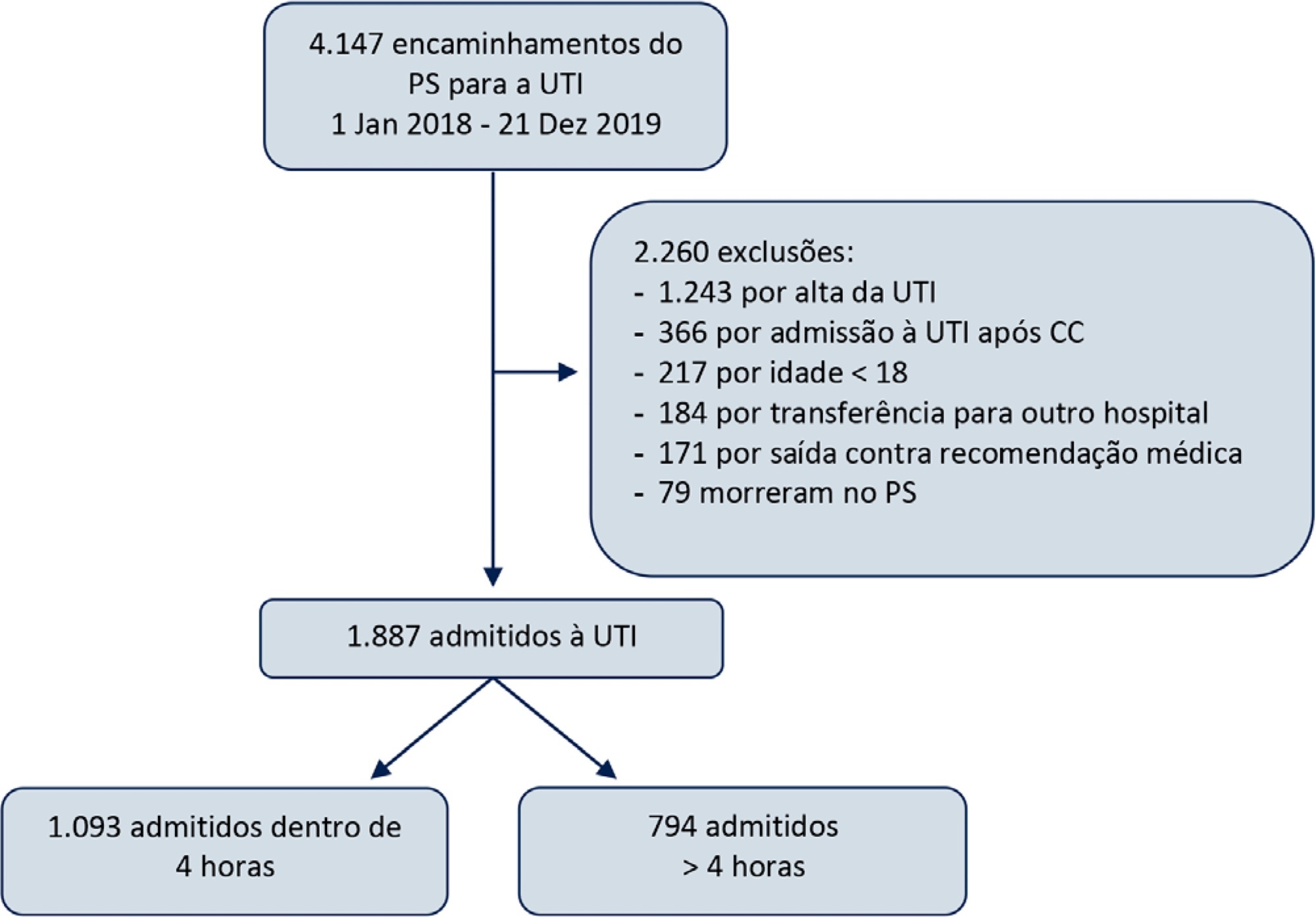
Este foi um estudo observacional retrospectivo, no qual pacientes adultos admitidos diretamente do pronto-socorro para a unidade de terapia intensiva foram divididos em dois grupos: Tempo Adequado, se admitidos dentro de 4 horas, e Admissão Retardada, nos casos em que a admissão demorou mais do que 4 horas para ocorrer. Compararam-se, entre os grupos, o tempo de permanência na unidade de terapia intensiva e a taxa de mortalidade na unidade de terapia intensiva e no hospital. Foi realizado pareamento por escore de propensão para correção de desequilíbrios. Utilizou-se uma análise de regressão logística para explorar retardo da admissão como fator independente de risco para mortalidade na unidade de terapia intensiva.
Durante o período do estudo, 1.887 pacientes foram admitidos diretamente do pronto-socorro para a unidade de terapia intensiva, sendo que 42% dessas admissões foram retardadas. Os pacientes com retardo tiveram permanências na unidade de terapia intensiva significantemente mais longas e maior mortalidade na unidade de terapia intensiva e no hospital. Esses resultados persistiram após pareamento dos grupos por escore de propensão. O retardo da admissão foi fator independente de risco para mortalidade na unidade de terapia intensiva (RC = 2,6; IC95% 1,9 - 3,5; p < 0,001). A associação de retardo e mortalidade na unidade de terapia intensiva surgiu após período de retardo de 2 horas e foi mais alta após período de retardo de 4 horas.
O retardo da admissão do pronto-socorro para a unidade de terapia intensiva é fator de risco independente para mortalidade na unidade de terapia intensiva, sendo a associação mais forte após retardo de 4 horas.
Busca
Pesquisar em:
Choque séptico (49) COVID-19 (43) Criança (53) Cuidados críticos (101) cuidados intensivos (51) Estado terminal (47) fatores de risco (33) Infecções por coronavírus (33) Insuficiência respiratória (30) Modalidades de fisioterapia (26) Mortalidade (70) Prognóstico (62) Recém-Nascido (32) Relatos de casos (55) Respiração artificial (126) Sepse (93) terapia intensiva (29) Unidades de terapia intensiva (236) Unidades de terapia intensiva pediátrica (41) ventilação mecânica (37)