Resumo
Crit Care Sci. 2023;35(4):394-401
DOI 10.5935/2965-2774.20230170-pt
Investigar como a gravidade do delirium afeta pacientes graves com COVID-19 e sua associação com os desfechos.
Estudo de coorte prospectivo realizado em duas unidades de terapia intensiva terciárias no Rio de Janeiro (RJ). Os pacientes com COVID-19 foram avaliados diariamente durante os primeiros 7 dias de internação na unidade de terapia intensiva usando a escala de agitação e sedação de Richmond, a Confusion Assessment Method for Intensive Care Unit (CAM-ICU) e a Confusion Assessment Method for Intensive Care Unit-7 (CAM-ICU-7). A gravidade do delirium foi correlacionada com os desfechos e a mortalidade em 1 ano.
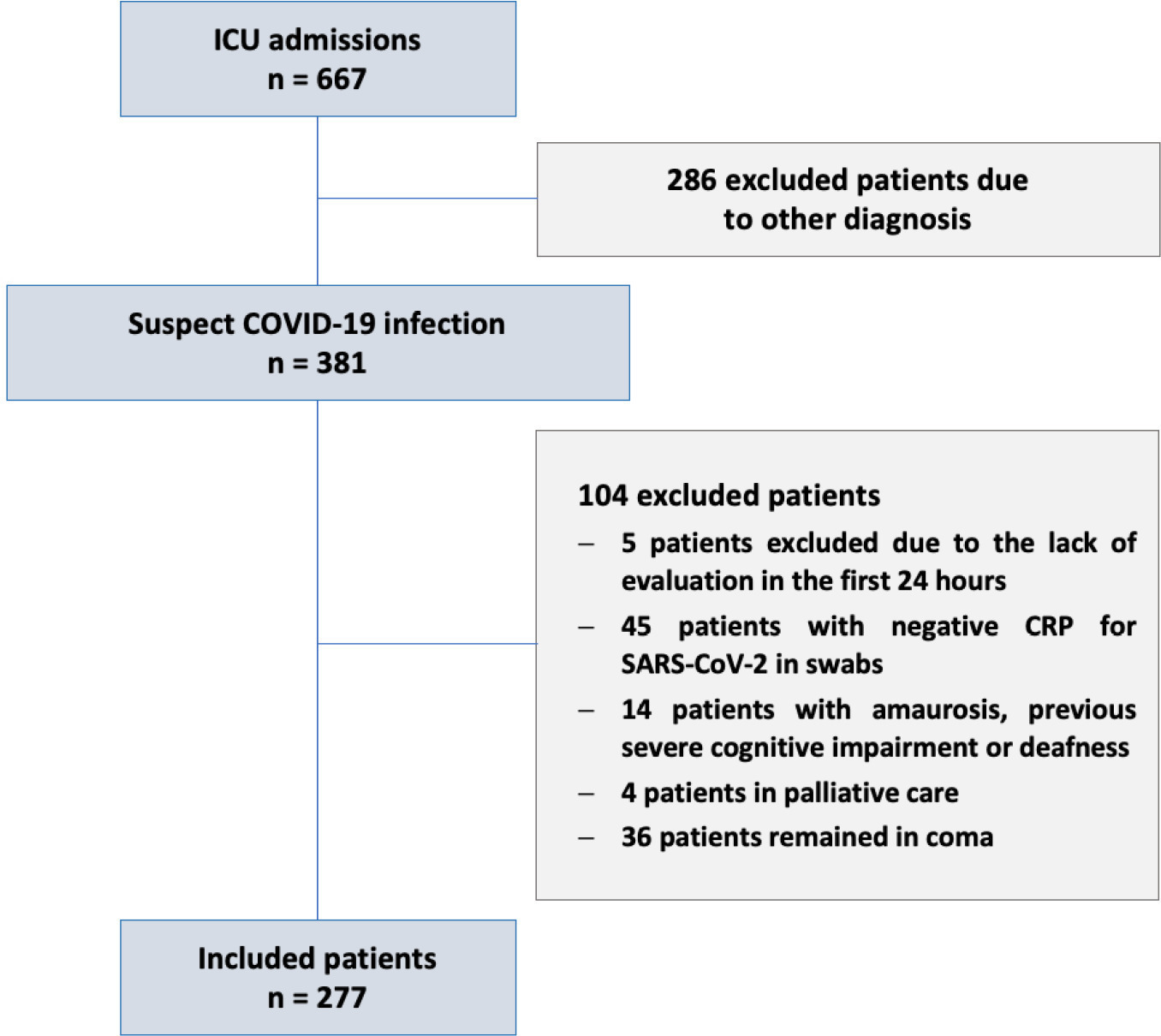
Entre os 277 pacientes com COVID-19 incluídos, o delirium ocorreu em 101 (36,5%) durante os primeiros 7 dias de internação na unidade de terapia intensiva e foi associado a maior tempo de internação na unidade de terapia intensiva em dias (IQ: 13 [7 - 25] versus 6 [4 - 12]; p < 0,001), maior mortalidade hospitalar (25,74% versus 5,11%; p < 0,001) e maior mortalidade em 1 ano (5,3% versus 0,6%, p < 0,001). O delirium foi classificado pela CAM-ICU-7 em termos de gravidade, e escores maiores foram associados à maior mortalidade hospitalar (17,86% versus 34,38% versus 38,46%, IC95%, valor de p < 0,001). O delirium grave foi associado a um risco maior de progressão ao coma (RC de 7,1; IC95% 1,9 - 31,0; p = 0,005) e à ventilação mecânica (RC de 11,09; IC95% 2,8 - 58,5; p = 0,002) na análise multivariada, ajustada por gravidade e fragilidade
Em pacientes internados com COVID-19 na unidade de terapia intensiva, o delirium foi fator de risco independente para o pior prognóstico, incluindo mortalidade. A gravidade do delirium avaliada pela CAM-ICU-7 durante a primeira semana na unidade de terapia intensiva foi associada a desfechos desfavoráveis, incluindo a progressão ao coma e à ventilação mecânica.
Resumo
Crit Care Sci. 2023;35(3):302-310
DOI 10.5935/2965-2774.20230141-pt
Avaliar a acurácia do persistent AKI risk index (PARI) na predição de injúria renal aguda em 72 horas após a admissão em unidade de terapia intensiva, injúria renal aguda persistente, terapia de substituição renal e óbito, em até 7 dias em pacientes internados por insuficiência respiratória aguda.
Estudo de método-diagnóstico com base em coorte de inclusão consecutiva de pacientes adultos internados em unidade de terapia intensiva de oito hospitais de Curitiba (PR) entre março e setembro de 2020, por insuficiência respiratória aguda secundária à suspeita de COVID-19, com confirmação ou refutação diagnóstica dada pelo resultado de RT-PCR para detecção do SARS-CoV-2. O potencial preditor do PARI foi analisado por curva ROC em relação a delta creatinina, SOFA e APACHE II, para os desfechos injúria renal aguda em 72 horas; injúria renal aguda persistente; terapia de substituição renal e mortalidade em até 7 dias.
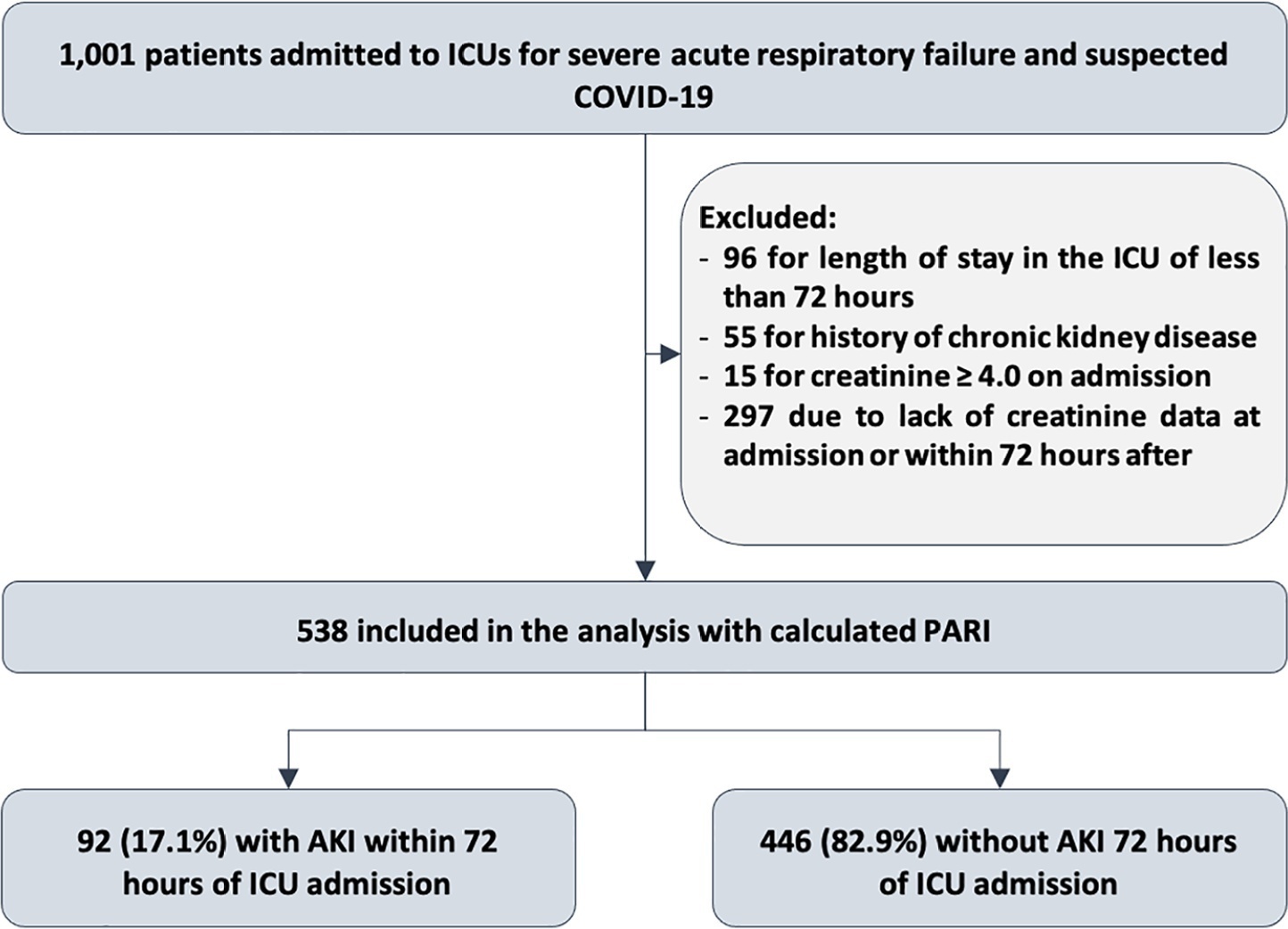
Dos 1.001 pacientes da coorte, 538 foram incluídos na análise. A média de idade foi de 62 ± 17 anos, 54,8% eram homens e o APACHE II mediano foi de 12. Na admissão, o SOFA mediano era 3, e 83,3% não apresentavam disfunção renal. Após admissão na unidade de terapia intensiva, 17,1% apresentaram injúria renal aguda em 72 horas e, até o sétimo dia, 19,5% apresentaram injúria renal aguda persistente, 5% realizaram terapia de substituição renal, e 17,1% foram a óbito. O PARI apresentou área sob a curva ROC de 0,75 (0,696 - 0,807) para predição de injúria renal aguda em 72 horas, 0,71 (0,613 - 0,807) para terapia de substituição renal e 0,64 (0,565 - 0,710) para mortalidade.
O PARI tem acurácia aceitável na predição de injúria renal aguda em 72 horas e terapia de substituição renal em até 7 dias da admissão na unidade de terapia intensiva, porém sem diferença significativa dos demais escores.
Resumo
Crit Care Sci. 2023;35(2):177-186
DOI 10.5935/2965-2774.20230348-pt
Avaliar o valor prognóstico da reserva microvascular isquêmica periférica no contexto da hiperlactatemia persistente induzida pela sepse, determinar sua influência na dinâmica temporal de lactato e analisar a força da associação entre essas variáveis.
Análise post hoc do estudo de índice de perfusão periférica/hiperemia reativa pós-oclusiva caracterizada por uma coorte observacional que incluiu pacientes com sepse que persistiram com níveis de lactato ≥ 2mmol/L após a ressuscitação volêmica (com ou sem choque). A reserva microvascular isquêmica periférica foi mensurada utilizando-se a associação dos métodos do índice de perfusão periférica e hiperemia reativa pós-oclusiva. O ponto de corte dos valores da ∆ índice de perfusão periférica de pico (%) definiu os grupos com baixa (≤ 62%) e alta (> 62%) reserva microvascular isquêmica periférica.
Estudaram-se 108 pacientes consecutivos com hiperlactatemia persistente induzida pela sepse. O grupo com alta reserva microvascular isquêmica periférica apresentou maior mortalidade aos 28 dias em relação ao grupo com baixa reserva microvascular isquêmica periférica (p < 0,01). A dinâmica temporal de lactato nas primeiras 48 horas mostrou redução rápida dos níveis de lactato no grupo com baixa reserva microvascular isquêmica periférica (p < 0,01). No entanto, esse resultado não foi reproduzido no modelo de efeitos mistos lineares. Observou-se fraca correlação (%) entre os valores da reserva microvascular isquêmica periférica e níveis de lactato (mmol/L) nas primeiras 24 horas (r = 0,23; p < 0,05).
O valor prognóstico da alta reserva microvascular isquêmica periférica foi confirmado no contexto da hiperlactatemia persistente induzida por sepse. Embora tenha sido observada uma baixa correlação positiva entre os valores da reserva microvascular isquêmica periférica e os níveis de lactato nas primeiras 24 horas do diagnóstico de sepse, o grupo com baixa reserva microvascular isquêmica periférica pareceu apresentar redução mais rápida do lactato nas 48 horas de seguimento.

Resumo
Crit Care Sci. 2023;35(2):196-202
DOI 10.5935/2965-2774.20230036-pt
Avaliar a associação entre diferentes tipos de unidades de cuidados intensivos e os níveis de monitorização cerebral com desfechos na lesão cerebral aguda.
Foram incluídos doentes com traumatismo craniencefálico e hemorragia subaracnoide internados em unidades de cuidados intensivos. A abordagem na unidade de cuidados neurocríticos foi comparada à abordagem na unidade de cuidados intensivos polivalente geral. Os doentes com monitorização cerebral multimodal e pressão de perfusão cerebral ótima foram comparados aos que passaram por tratamento geral. Um bom desfecho foi definido como pontuação de 4 ou 5 na Glasgow outcome scale.
Dos 389 doentes, 237 foram admitidos na unidade de cuidados neurocríticos e 152 na unidade de cuidados intensivos geral. Doentes com abordagem em unidades de cuidados neurocríticos apresentaram menor risco de um mau desfecho (Odds ratio = 0,228). Um subgrupo de 69 doentes com monitorização cerebral multimodal (G1) foi comparado aos demais doentes (G2). Em G1 e G2, respectivamente, 59% e 23% dos doentes apresentaram bom desfecho na alta da unidade de cuidados intensivos; 64% e 31% apresentaram bom desfecho aos 28 dias; 76% e 50% apresentaram bom desfecho aos 3 meses (p < 0,001); e 77% e 58% apresentaram bom desfecho aos 6 meses (p = 0,005). Quando os desfechos foram ajustados para o escore de gravidade do SAPS II, usando o bom desfecho como variável dependente, os resultados foram os seguintes: para o G1, em comparação ao G2, a odds ratio foi de 4,607 na alta da unidade de cuidados intensivos (p < 0,001), 4,22 aos 28 dias (p = 0,001), 3,250 aos 3 meses (p = 0,001) e 2,529 aos 6 meses (p = 0,006). Os doentes com abordagem da pressão de perfusão cerebral ótima (n = 127) apresentaram melhor desfecho em todos os momentos de avaliação. A mortalidade desses doentes foi significativamente menor aos 28 dias (p = 0,001), aos 3 meses (p < 0,001) e aos 6 meses (p = 0,001).
A monitorização cerebral multimodal com autorregulação e abordagem na unidade de cuidados neurocríticos foi associado a melhores desfechos e deve ser levado em consideração após lesão cerebral aguda grave.
Resumo
Rev Bras Ter Intensiva. 2022;34(4):492-498
DOI 10.5935/0103-507X.20220169-en
Descrever a taxa e os fatores relacionados ao não retorno ao trabalho no terceiro mês pós-alta da unidade de terapia intensiva, além dos impactos do desemprego, da perda de renda e dos gastos com saúde para os sobreviventes.
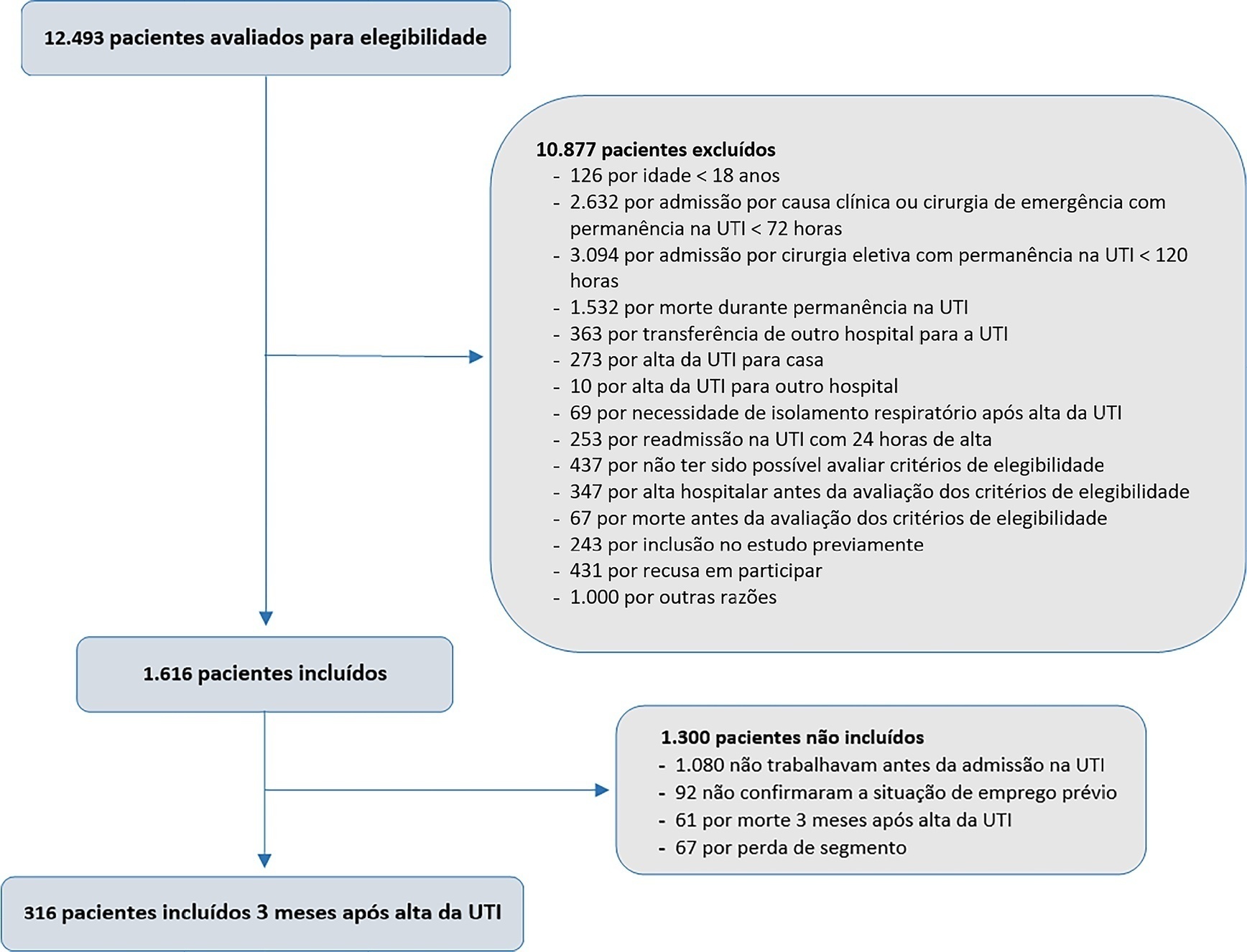
Estudo de coorte prospectivo multicêntrico, que incluiu sobreviventes da doença aguda grave, hospitalizados entre 2015 e 2018, previamente empregados, que permaneceram mais de 72 horas internados na unidade de terapia intensiva. Os desfechos foram avaliados por entrevista telefônica no terceiro mês após a alta.
Dos 316 pacientes incluídos no estudo que trabalhavam previamente, 193 (61,1%) não retornaram ao trabalho nos 3 meses após a alta da unidade de terapia intensiva. Foram associados ao não retorno ao trabalho: baixo nível educacional (razão de prevalência de 1,39; IC95% 1,10 - 1,74; p = 0,006), vínculo empregatício prévio (razão de prevalência de 1,32; IC95% 1,10 - 1,58; p = 0,003), necessidade de ventilação mecânica (razão de prevalência de 1,20; IC95% 1,01 - 1,42; p = 0,04) e dependência física no terceiro mês pós-alta (razão de prevalência de 1,27; IC95% 1,08 - 1,48; p = 0,003). Os sobreviventes incapazes de retornar ao trabalho mais frequentemente apresentaram redução da renda familiar (49,7% versus 33,3%; p = 0,008) e aumento dos gastos em saúde (66,9% versus 48,3%; p = 0,002) quando comparados àqueles que retornaram ao trabalho no terceiro mês após a alta da unidade de terapia intensiva.
Frequentemente, os sobreviventes de unidade de terapia intensiva não retornam ao trabalho até o terceiro mês pós-alta da unidade de terapia intensiva. Baixo nível educacional, trabalho formal, necessidade de suporte ventilatório e dependência física no terceiro mês pós-alta relacionaram-se ao não retorno ao trabalho. O não retorno ao trabalho também se relacionou com redução na renda familiar e aumento dos custos com saúde após a alta da unidade de terapia intensiva.
Resumo
Rev Bras Ter Intensiva. 2022;34(2):220-226
DOI 10.5935/0103-507X.20220019-en
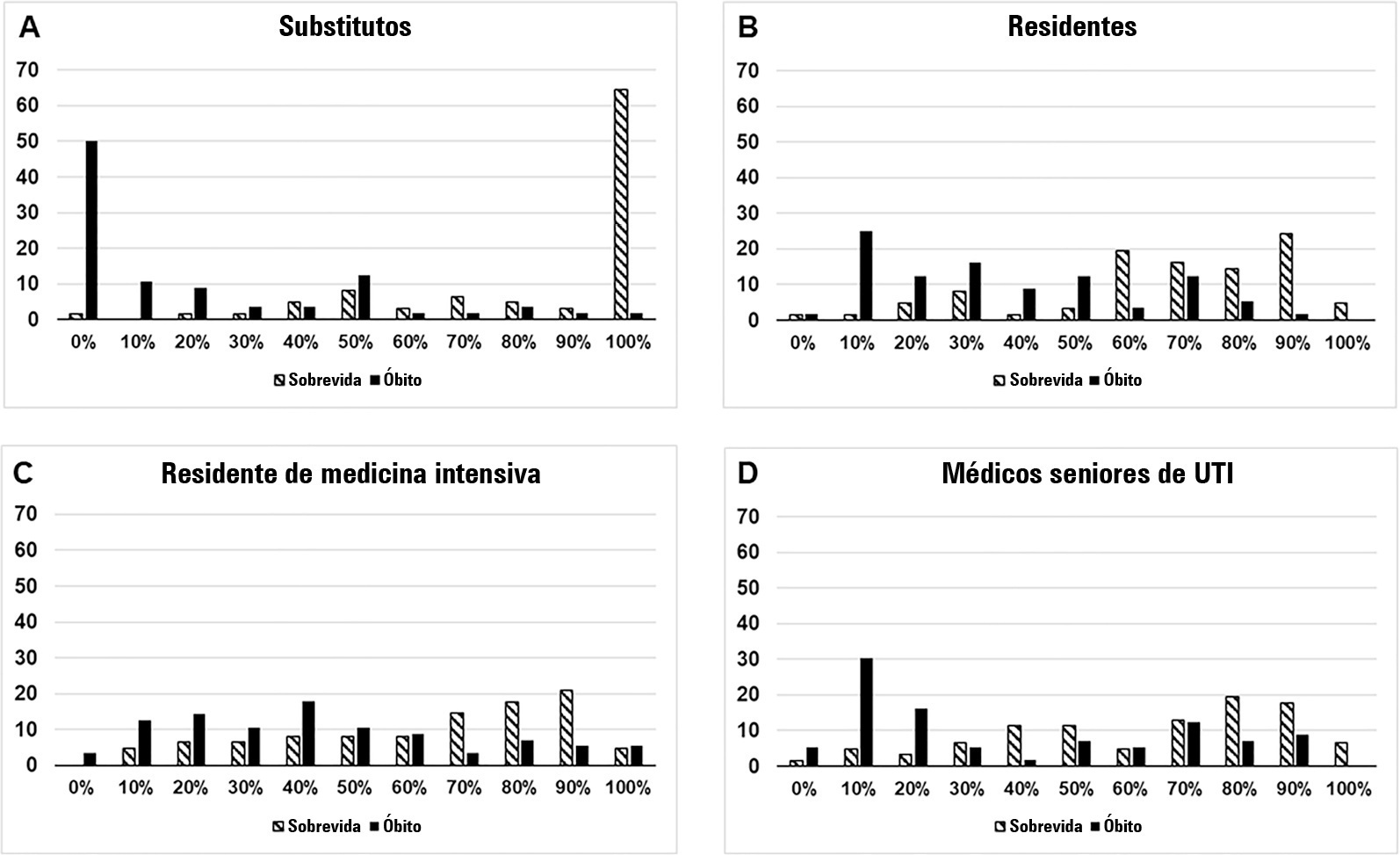
Comparar o desempenho preditivo de residentes, médicos seniores de unidades de terapia intensiva e decisores substitutos dos pacientes logo no início da internação na unidade de terapia intensiva e avaliar se diferentes apresentações de prognóstico (probabilidade de sobrevida versus probabilidade de óbito) influenciaram seus desempenhos.
Os decisores substitutos e os médicos responsáveis pelos pacientes críticos foram questionados durante as primeiras 48 horas de internação na unidade de terapia intensiva sobre a probabilidade do desfecho hospitalar do paciente. O enquadramento da pergunta (isto é, a probabilidade de sobrevida versus a probabilidade de óbito durante a internação) foi randomizado. Para avaliar o desempenho preditivo, comparou-se a área sob a curva ROC para desfecho hospitalar entre as categorias decisores substitutos e médicos. Também estratificaram-se os resultados de acordo com o enquadramento da pergunta randomizado.
Entrevistaram-se decisores substitutos e médicos sobre os desfechos hospitalares de 118 pacientes. O desempenho preditivo dos decisores substitutos foi significativamente inferior ao dos médicos (área sob a curva de 0,63 para decisores substitutos, 0,82 para residentes, 0,80 para residentes de medicina intensiva e 0,81 para médicos seniores de unidade de terapia intensiva). Não houve aumento no desempenho preditivo quanto à experiência dos médicos (ou seja, médicos seniores não previram desfechos melhor que médicos juniores). Os decisores substitutos pioraram seu desempenho de previsão quando perguntados sobre a probabilidade de óbito ao invés da probabilidade de sobrevida, mas não houve diferença entre os médicos.
Observou-se desempenho preditivo diferente ao comparar decisores substitutos e médicos, sem qualquer efeito da experiência no prognóstico dos profissionais de saúde. O enquadramento da pergunta afetou o desempenho preditivo dos substitutos, mas não o dos médicos.
Resumo
Rev Bras Ter Intensiva. 2022;34(2):262-271
DOI 10.5935/0103-507X.20220024-en
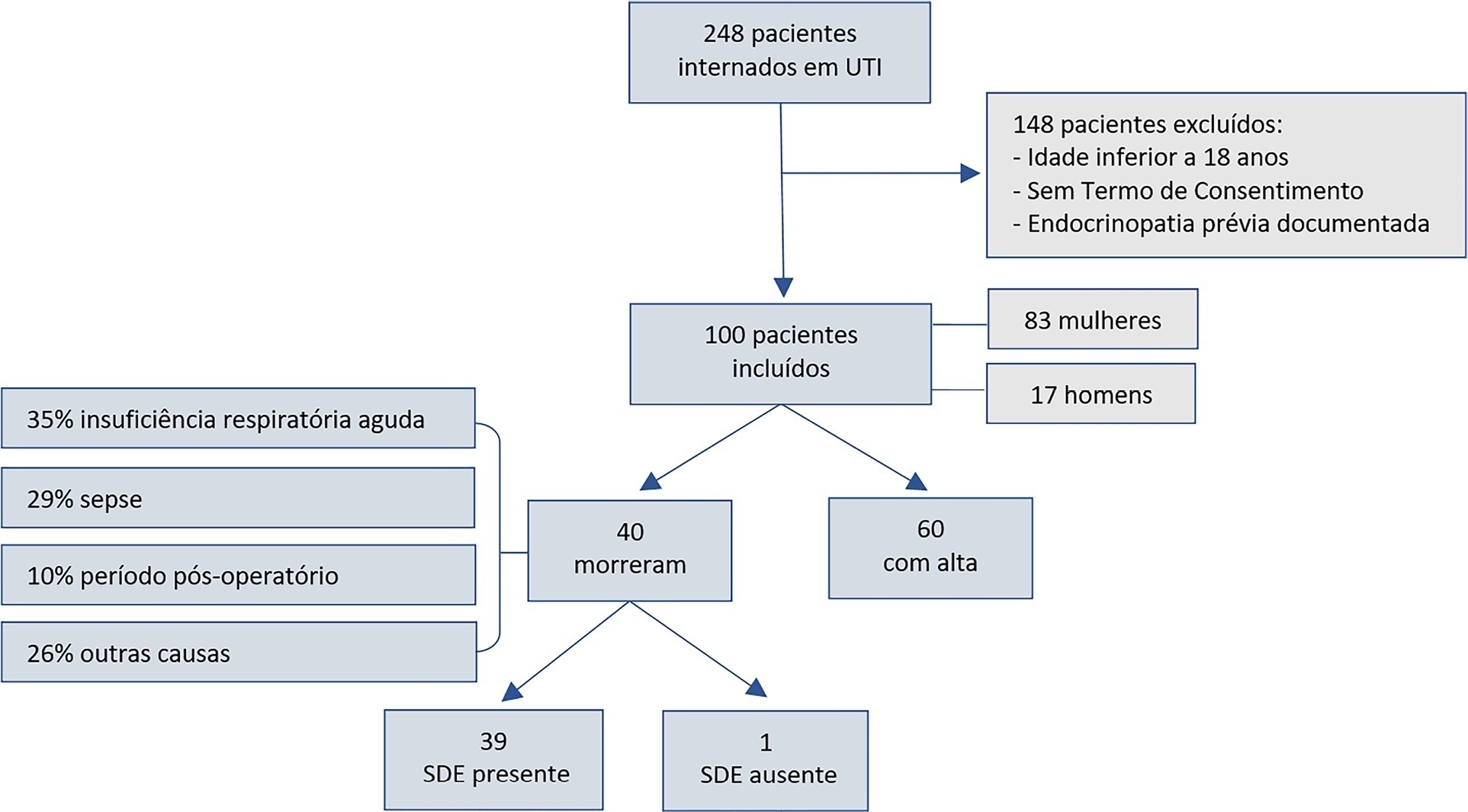
Avaliar a síndrome do doente eutireóideo como fator prognóstico em pacientes na unidade de terapia intensiva, detectar fatores que possam influenciar a mortalidade e desenvolver uma equação para calcular a probabilidade de morte.
Este foi um estudo de coorte longitudinal, observacional e não concorrente realizado na unidade de terapia intensiva da Fundação Santa Casa de Misericórdia do Pará. Realizou-se coleta de 20mL de sangue em 100 adultos sem endocrinopatia previamente documentada para a dosagem do hormônio estimulante da tireoide, da tetraiodotironina livre, da tri-iodotironina livre e da tri-iodotironina reversa.
A maioria dos pacientes era do sexo feminino, com idades entre 20 e 29 anos. A maioria dos pacientes que morreram era mais velha (idade mediana de 48 anos), e 97,5% deles possuíam a síndrome do doente eutireóideo.
Sugere-se verificar oportunamente a dosagem da triiodotironina livre e reversa em pacientes graves e aplicar a equação proposta.
Resumo
Rev Bras Ter Intensiva. 2022;34(1):154-162
DOI 10.5935/0103-507X.20220010-en
Avaliar a influência das características dos pacientes na hiperlactatemia em uma população admitida com infecção em unidades de terapia intensiva, bem como a influência da gravidade da hiperlactatemia na mortalidade hospitalar.
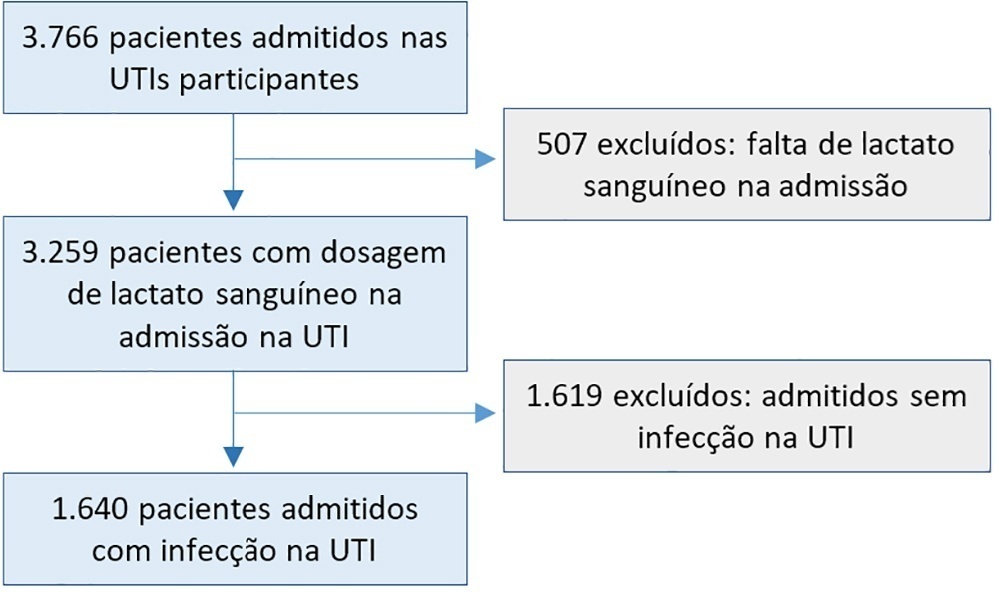
Foi realizada uma análise post hoc da hiperlactatemia no INFAUCI, um estudo nacional prospectivo, observacional e multicêntrico, que incluiu 14 unidades de terapia intensiva portuguesas. Foram selecionados pacientes admitidos com infecção em unidades de terapia intensiva com dosagem de lactato nas primeiras 12 horas de admissão. A sepse foi identificada de acordo com a definição Sepsis-2 aceita no momento da coleta de dados. A gravidade da hiperlactatemia foi classificada como leve (2 - 3,9mmol/L), moderada (4,0 - 9,9mmol/L) ou grave (> 10mmol/L).
De 1.640 pacientes admitidos com infecção, a hiperlactatemia ocorreu em 934 (57%) e foi classificada como leve, moderada e grave em 57,0%, 34,4% e 8,7% dos pacientes, respectivamente. A presença de hiperlactatemia e um maior grau de hiperlactatemia se associaram a um maior Simplified Acute Physiology Score II, a maior Índice de Comorbidade de Charlson e à presença de choque séptico. Em relação à curva Receiver Operating Characteristic do lactato para mortalidade hospitalar, foi encontrada área sob a curva de 0,64 (IC95% 0,61 - 0,72), que aumentou para 0,71 (IC95% 0,68 - 0,74) quando se combinou o Sequential Organ Failure Assessment. A mortalidade intra-hospitalar com outras covariáveis ajustadas pelo Simplified Acute Physiology Score II se associou à hiperlactatemia moderada e grave, com razão de chances de 1,95 (IC95% 1,4 - 2,7; p < 0,001) e 4,54 (IC95% 2,4 - 8,5; p < 0,001), respectivamente.
Os níveis de lactato sanguíneo correlacionam-se independentemente com a mortalidade intra-hospitalar para graus moderados e graves de hiperlactatemia.
Busca
Pesquisar em:
Choque séptico (49) COVID-19 (43) Criança (53) Cuidados críticos (101) cuidados intensivos (51) Estado terminal (47) fatores de risco (33) Infecções por coronavírus (33) Insuficiência respiratória (30) Modalidades de fisioterapia (26) Mortalidade (70) Prognóstico (62) Recém-Nascido (32) Relatos de casos (55) Respiração artificial (126) Sepse (93) terapia intensiva (29) Unidades de terapia intensiva (236) Unidades de terapia intensiva pediátrica (41) ventilação mecânica (37)