Resumo
Crit Care Sci. 2023;35(4):394-401
DOI 10.5935/2965-2774.20230170-pt
Investigar como a gravidade do delirium afeta pacientes graves com COVID-19 e sua associação com os desfechos.
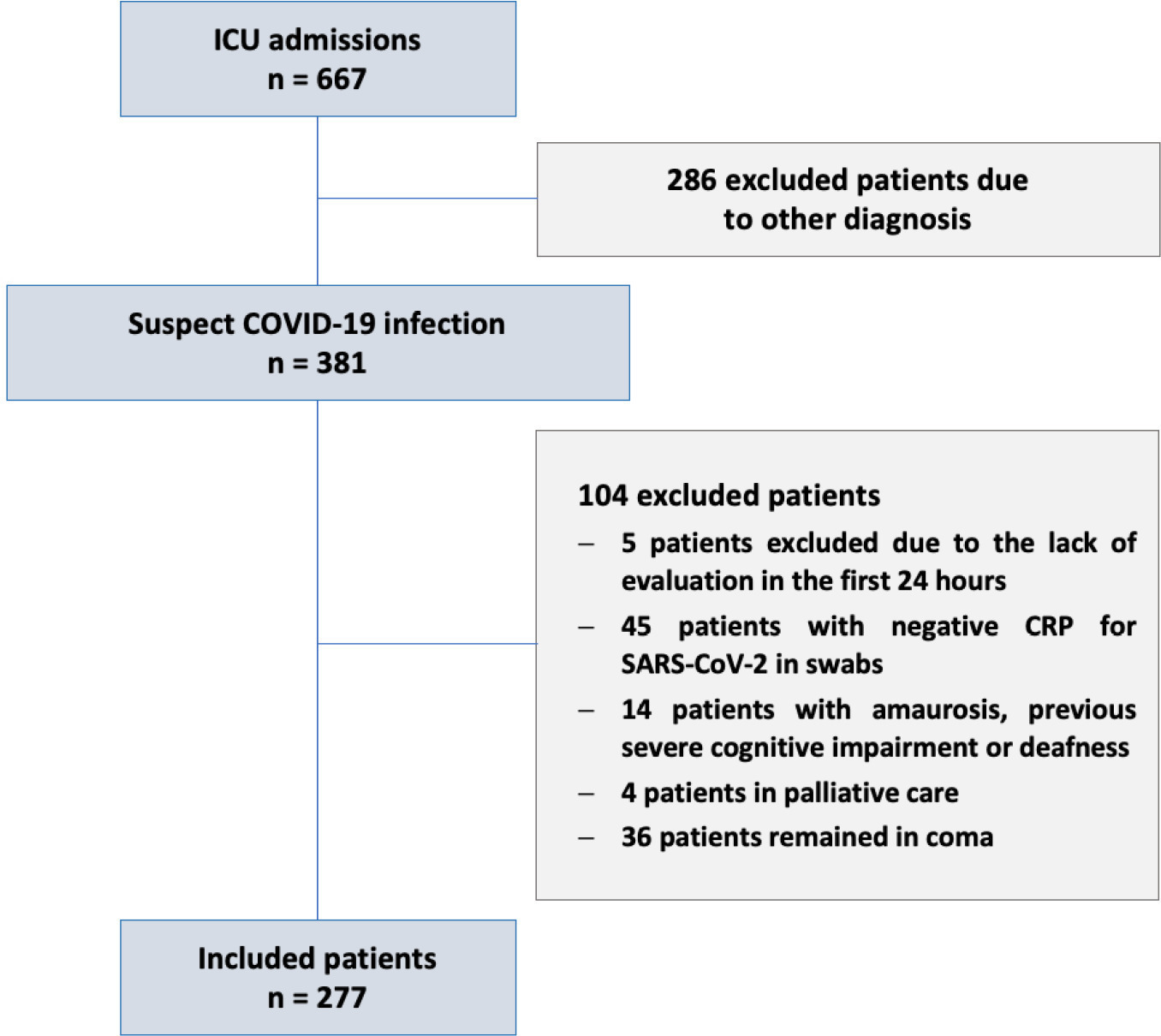
Estudo de coorte prospectivo realizado em duas unidades de terapia intensiva terciárias no Rio de Janeiro (RJ). Os pacientes com COVID-19 foram avaliados diariamente durante os primeiros 7 dias de internação na unidade de terapia intensiva usando a escala de agitação e sedação de Richmond, a Confusion Assessment Method for Intensive Care Unit (CAM-ICU) e a Confusion Assessment Method for Intensive Care Unit-7 (CAM-ICU-7). A gravidade do delirium foi correlacionada com os desfechos e a mortalidade em 1 ano.
Entre os 277 pacientes com COVID-19 incluídos, o delirium ocorreu em 101 (36,5%) durante os primeiros 7 dias de internação na unidade de terapia intensiva e foi associado a maior tempo de internação na unidade de terapia intensiva em dias (IQ: 13 [7 - 25] versus 6 [4 - 12]; p < 0,001), maior mortalidade hospitalar (25,74% versus 5,11%; p < 0,001) e maior mortalidade em 1 ano (5,3% versus 0,6%, p < 0,001). O delirium foi classificado pela CAM-ICU-7 em termos de gravidade, e escores maiores foram associados à maior mortalidade hospitalar (17,86% versus 34,38% versus 38,46%, IC95%, valor de p < 0,001). O delirium grave foi associado a um risco maior de progressão ao coma (RC de 7,1; IC95% 1,9 - 31,0; p = 0,005) e à ventilação mecânica (RC de 11,09; IC95% 2,8 - 58,5; p = 0,002) na análise multivariada, ajustada por gravidade e fragilidade
Em pacientes internados com COVID-19 na unidade de terapia intensiva, o delirium foi fator de risco independente para o pior prognóstico, incluindo mortalidade. A gravidade do delirium avaliada pela CAM-ICU-7 durante a primeira semana na unidade de terapia intensiva foi associada a desfechos desfavoráveis, incluindo a progressão ao coma e à ventilação mecânica.
Resumo
Rev Bras Ter Intensiva. 2022;34(3):380-385
DOI 10.5935/0103-507X.20220224-en
Determinar a incidência da síndrome pós-cuidados intensivos em uma coorte de pacientes em estado crítico admitidos à unidade de terapia intensiva e identificar fatores de risco relacionados ao seu desenvolvimento nas áreas de saúde física, cognitiva e mental.
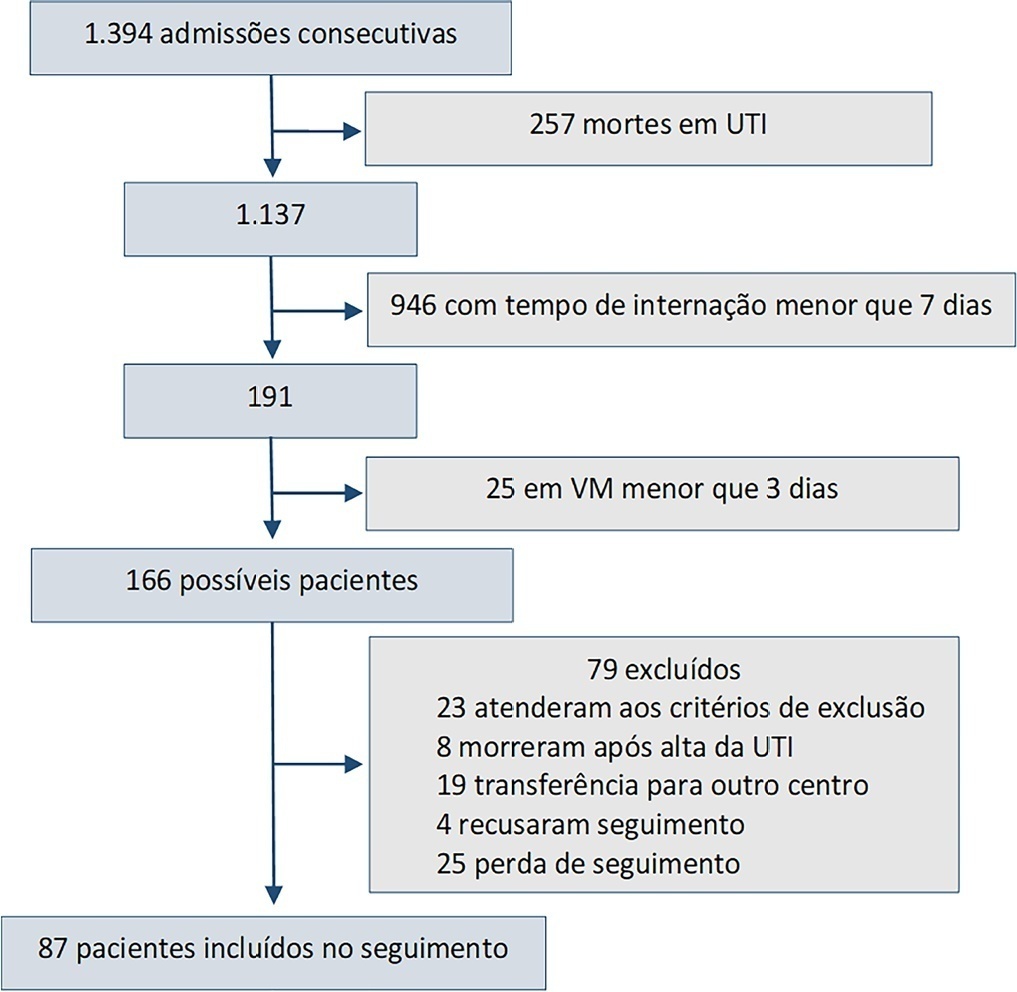
Este foi um estudo de coorte observacional prospectivo desenvolvido na unidade de terapia intensiva de um hospital universitário. Foram incluídos no estudo pacientes internados em unidade de terapia intensiva a partir de 1 semana e com necessidade de ventilação mecânica por mais de 3 dias, choque ou delirium. Foram registradas variáveis demográficas, motivo da admissão, diagnósticos, sedação, tipo de ventilação mecânica, complicações e tempo de internação. Realizou-se análise univariada para identificar os fatores de risco relacionados à síndrome pós-cuidados intensivos. As escalas utilizadas para a avaliação das diferentes esferas foram Barthel, Pfeiffer, Hospital Anxiety and Depression Scale e Impact of Event Scale-6. As principais variáveis de interesse foram incidência da síndrome pós-cuidados intensivos de modo geral e por domínios. Os fatores de risco foram examinados em cada um dos domínios da saúde (saúde física, cognitiva e mental).
Participaram 87 pacientes. A Acute Physiology and Chronic Health Evaluation II média foi de 16,5. O número médio de dias na unidade de terapia intensiva foi 17. A incidência geral da síndrome pós-cuidados intensivos foi de 56,3% (n = 49; IC95% 45,8 - 66,2). A incidência da síndrome pós-cuidados intensivos em cada uma das esferas foi de 32,1% (física), 11,5% (cognitiva) e 36,6% (saúde mental).
A incidência da síndrome pós-cuidados intensivos foi de 56,3%. A esfera da saúde mental foi a mais frequentemente envolvida. Os fatores de risco diferem, dependendo da área considerada.
Resumo
Rev Bras Ter Intensiva. 2022;34(1):131-140
DOI 10.5935/0103-507X.20220007-en
Avaliar a incidência de fatores de risco para hipotensão pósintubação em pacientes críticos com COVID-19.
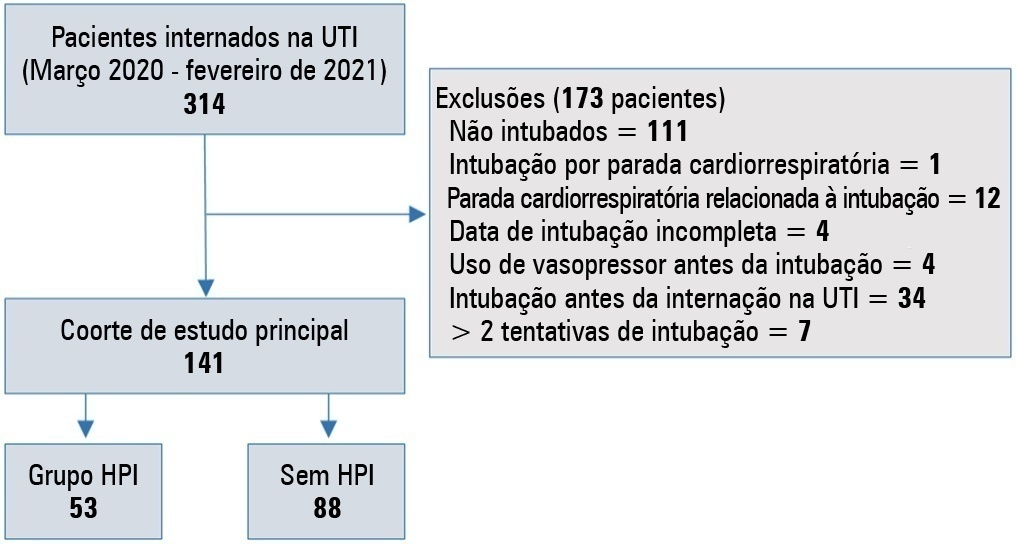
Foi realizado um estudo retrospectivo com 141 pacientes com COVID-19 que foram intubados na unidade de terapia intensiva. Hipotensão pós-intubação foi definida como a necessidade de qualquer dose de vasopressor a qualquer momento em até 60 minutos após a intubação. Pacientes com parada cardiorrespiratória relacionada à intubação e hipotensão antes da intubação foram excluídos do estudo.
Dos 141 pacientes incluídos, 53 pacientes (37,5%) e 43,6% dos pacientes (n = 17) eram do sexo feminino. A idade mediana do grupo com hipotensão pós-intubação foi de 75 anos (amplitude interquartil: 67,0 - 84,0). Na análise multivariada, índice de choque ≥ 0,90 (RC = 7,76; IC95% 3,14 - 19,21; p < 0,001), níveis de albumina < 2,92g/dL (RC = 3,65; IC95% 1,49 - 8,96; p = 0,005) e níveis de procalcitonina (RC = 1,07, IC95% 1,01 - 1,15; p = 0,045) foram fatores de risco independentes para hipotensão pós-intubação. A mortalidade hospitalar foi semelhante em pacientes com hipotensão pós-intubação e pacientes sem hipotensão pós-intubação (92,5% versus 85,2%; p = 0,29).
A incidência de hipotensão pós-intubação foi de 37,5% em pacientes críticos com COVID-19. Um índice de choque ≥ 0,90 e níveis de albumina < 2,92g/ dL foram independentemente associados à hipotensão pós-intubação. Além disso, índice de choque ≥ 0,90 pode ser uma ferramenta do leito antes da intubação endotraqueal. Neste estudo, a hipotensão pós-intubação não esteve associada ao aumento da mortalidade hospitalar em pacientes com COVID-19.
Resumo
Rev Bras Ter Intensiva. 2021;33(1):125-137
DOI 10.5935/0103-507X.20210014
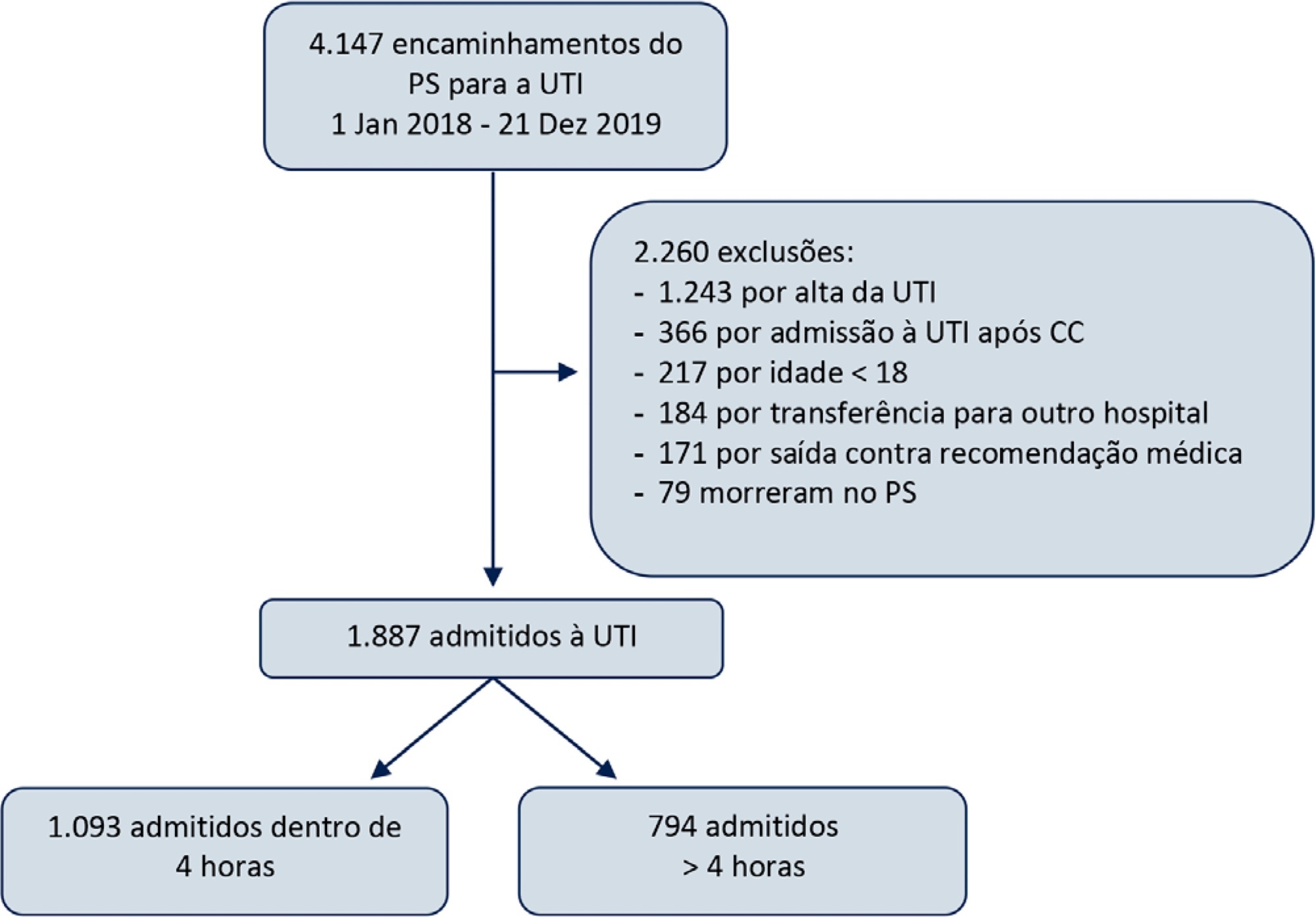
Estudar o impacto do retardo na admissão à unidade de terapia intensiva em mais do que 4 horas nos desfechos de pacientes críticos.
Este foi um estudo observacional retrospectivo, no qual pacientes adultos admitidos diretamente do pronto-socorro para a unidade de terapia intensiva foram divididos em dois grupos: Tempo Adequado, se admitidos dentro de 4 horas, e Admissão Retardada, nos casos em que a admissão demorou mais do que 4 horas para ocorrer. Compararam-se, entre os grupos, o tempo de permanência na unidade de terapia intensiva e a taxa de mortalidade na unidade de terapia intensiva e no hospital. Foi realizado pareamento por escore de propensão para correção de desequilíbrios. Utilizou-se uma análise de regressão logística para explorar retardo da admissão como fator independente de risco para mortalidade na unidade de terapia intensiva.
Durante o período do estudo, 1.887 pacientes foram admitidos diretamente do pronto-socorro para a unidade de terapia intensiva, sendo que 42% dessas admissões foram retardadas. Os pacientes com retardo tiveram permanências na unidade de terapia intensiva significantemente mais longas e maior mortalidade na unidade de terapia intensiva e no hospital. Esses resultados persistiram após pareamento dos grupos por escore de propensão. O retardo da admissão foi fator independente de risco para mortalidade na unidade de terapia intensiva (RC = 2,6; IC95% 1,9 - 3,5; p < 0,001). A associação de retardo e mortalidade na unidade de terapia intensiva surgiu após período de retardo de 2 horas e foi mais alta após período de retardo de 4 horas.
O retardo da admissão do pronto-socorro para a unidade de terapia intensiva é fator de risco independente para mortalidade na unidade de terapia intensiva, sendo a associação mais forte após retardo de 4 horas.
Resumo
Rev Bras Ter Intensiva. 2021;33(1):111-118
DOI 10.5935/0103-507X.20210012
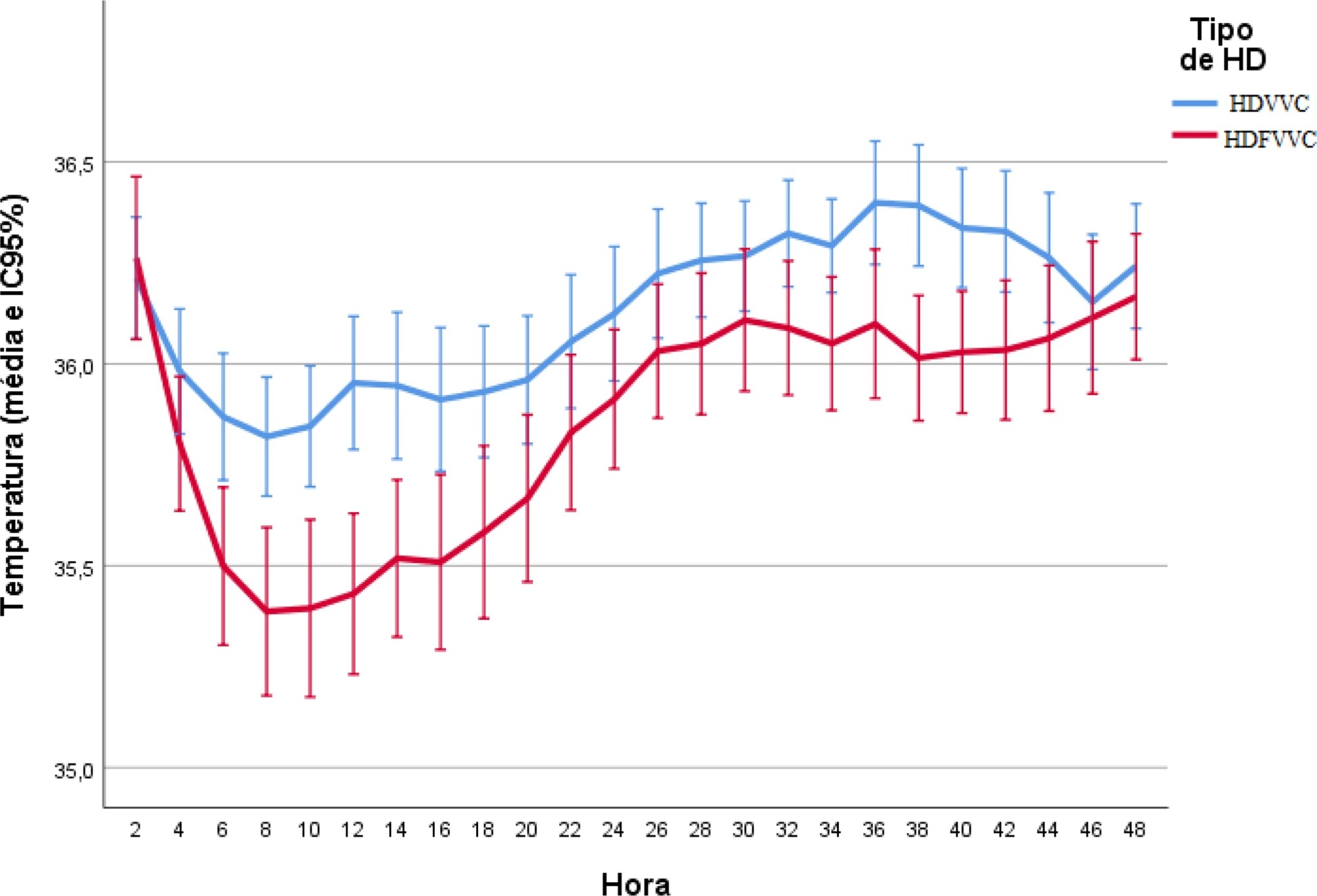
Avaliar a incidência de hipotermia em pacientes em terapia renal substitutiva contínua na unidade de terapia intensiva. Como objetivos secundários, determinar fatores associados e comparar a ocorrência de hipotermia entre duas modalidades de terapia renal substitutiva contínua.
Estudo de coorte, prospectivo, realizado com pacientes adultos internados em uma unidade de terapia intensiva clínico-cirúrgica, que realizaram terapia renal substitutiva contínua em um hospital universitário público de alta complexidade do Sul do Brasil, de abril de 2017 a julho de 2018. A hipotermia foi definida como queda da temperatura corporal ≤ 35ºC. Os pacientes incluídos no estudo foram acompanhados nas 48 horas iniciais de terapia renal substitutiva contínua. Os dados foram coletados pelos pesquisadores por meio da consulta aos prontuários e às fichas de registro das terapias renais substitutivas contínuas.
Foram avaliados 186 pacientes distribuídos igualmente entre dois tipos de terapia renal substitutiva contínua: hemodiálise e hemodiafiltração. A incidência de hipotermia foi de 52,7%, sendo maior nos pacientes que internaram por choque (risco relativo de 2,11; IC95% 1,21 - 3,69; p = 0,009) e nos que fizeram hemodiafiltração com aquecimento por mangueira na linha de retorno (risco relativo de 1,50; IC95% 1,13 - 1,99; p = 0,005).
A hipotermia em pacientes críticos com terapia renal substitutiva contínua é frequente, e a equipe intensivista deve estar atenta, em especial quando há fatores de risco associados.
Resumo
Rev Bras Ter Intensiva. 2020;32(4):487-492
DOI 10.5935/0103-507X.20200082
Descrever as características clínicas e os preditores de ventilação mecânica em pacientes adultos internados com COVID-19.
Conduziu-se um estudo de coorte retrospectiva com inclusão de pacientes hospitalizados entre 17 de março e 3 de maio de 2020, que tiveram o diagnóstico de infecção pelo SARS-CoV-2. As características clínicas e demográficas foram extraídas de registros em prontuário eletrônico.
Incluíram-se no estudo 88 pacientes consecutivos. A mediana da idade dos pacientes foi de 63 anos (IQR: 49 - 71); 59 (67%) pacientes eram do sexo masculino, 65 (86%) tinham educação universitária e 67 (76%) tinham, no mínimo, uma comorbidade. Dentre eles, 29 (33%) pacientes foram admitidos à unidade de terapia intensiva, 18 (20%) necessitaram de ventilação mecânica e nove (10,2%) morreram durante a hospitalização. O tempo mediano de permanência na unidade de terapia intensiva e o tempo mediano de ventilação mecânica foram, respectivamente, de 23 e 29,5 dias. Idade acima ou igual a 65 anos foi fator de risco independente para ventilação mecânica (RC: 8,4; IC95% de 1,3 - 55,6; valor de p = 0,02).
Nossos achados descrevem a primeira onda de pacientes brasileiros hospitalizados por COVID-19. Em nossa população, idade foi o maior preditor de insuficiência respiratória e necessidade de ventilação mecânica.
Resumo
Rev Bras Ter Intensiva. 2020;32(2):261-267
DOI 10.5935/0103-507X.20200042
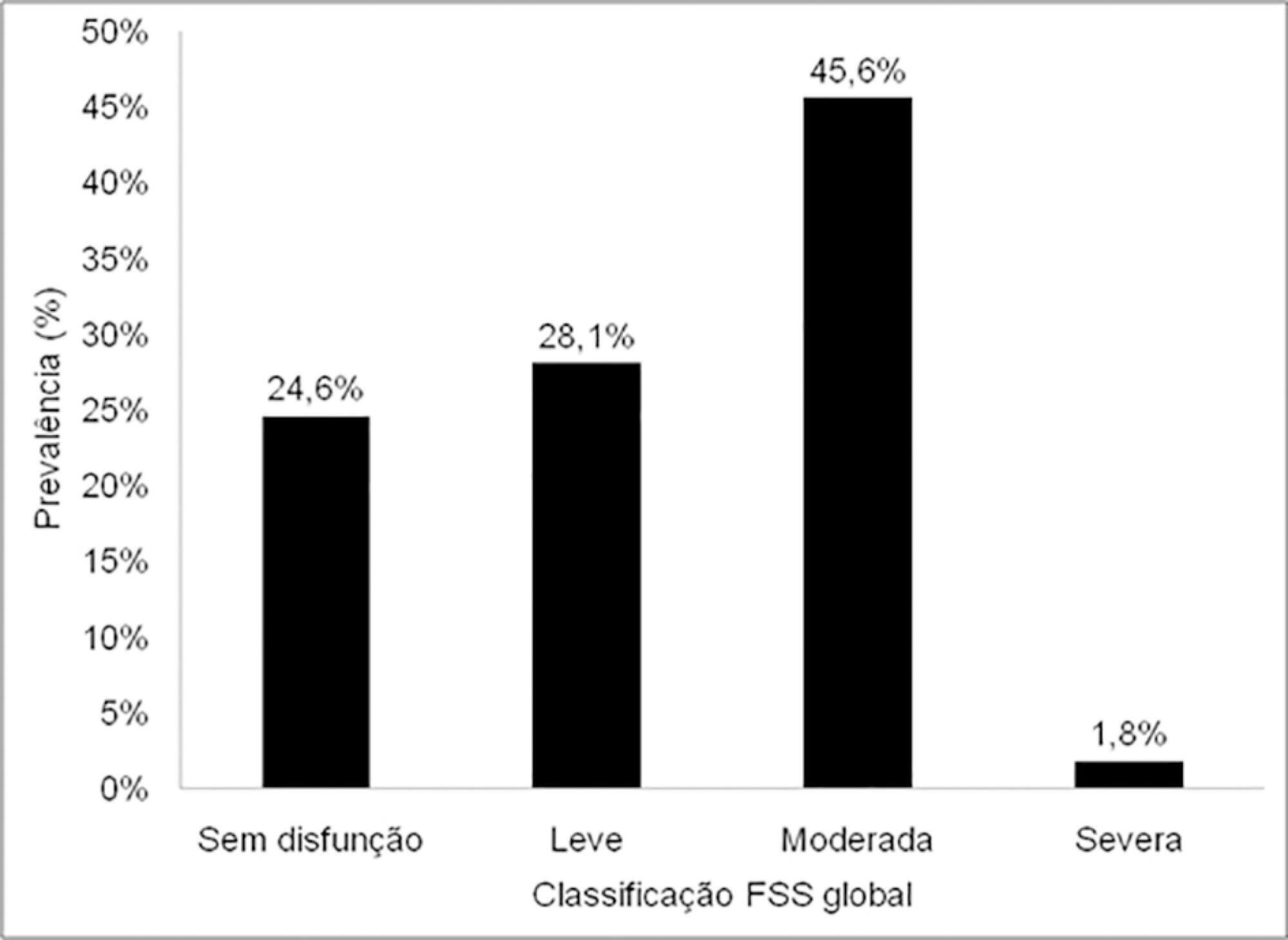
Avaliar a funcionalidade de pacientes pediátricos submetidos à correção cirúrgica de cardiopatia congênita após a alta da unidade de terapia intensiva e as possíveis correlações com variáveis clínicas e risco cirúrgico.
Estudo transversal, que incluiu crianças entre 1 mês e 18 anos incompletos, que realizaram cirurgia para correção de cardiopatia congênita, no período de outubro de 2017 até maio de 2018. A avaliação da funcionalidade foi realizada por meio da Functional Status Scale, a avaliação do risco cirúrgico se deu pelo Risk Adjustment for Congenital Heart Surgery-1 (RACHS-1), e as variáveis clínicas foram obtidas do prontuário eletrônico.
A amostra foi composta de 57 crianças, com mediana de idade de 7 (2 - 17) meses, sendo 54,4% do sexo masculino. Dentre as crianças, 75,5% apresentaram alteração na funcionalidade, e 45,6% delas tiveram disfunção moderada. Cerca de 47% da amostra apresentou classificação RACHS-1 > 3, indicando maior risco cirúrgico. Maior déficit funcional foi associado a crianças mais novas, com maior duração da ventilação mecânica invasiva e do tempo de internação na unidade de terapia intensiva. Além disso, maior grau de disfunção foi observado entre aqueles classificados com RACHS-1 > 3.
A prevalência de disfunção foi elevada em crianças e adolescentes com cardiopatia após cirurgia cardíaca. Maior risco cirúrgico, duração da ventilação mecânica invasiva, permanência na unidade de terapia intensiva e os mais jovens apresentaram associação com pior desempenho funcional.
Resumo
Rev Bras Ter Intensiva. 2020;32(1):43-48
DOI 10.5935/0103-507X.20200008
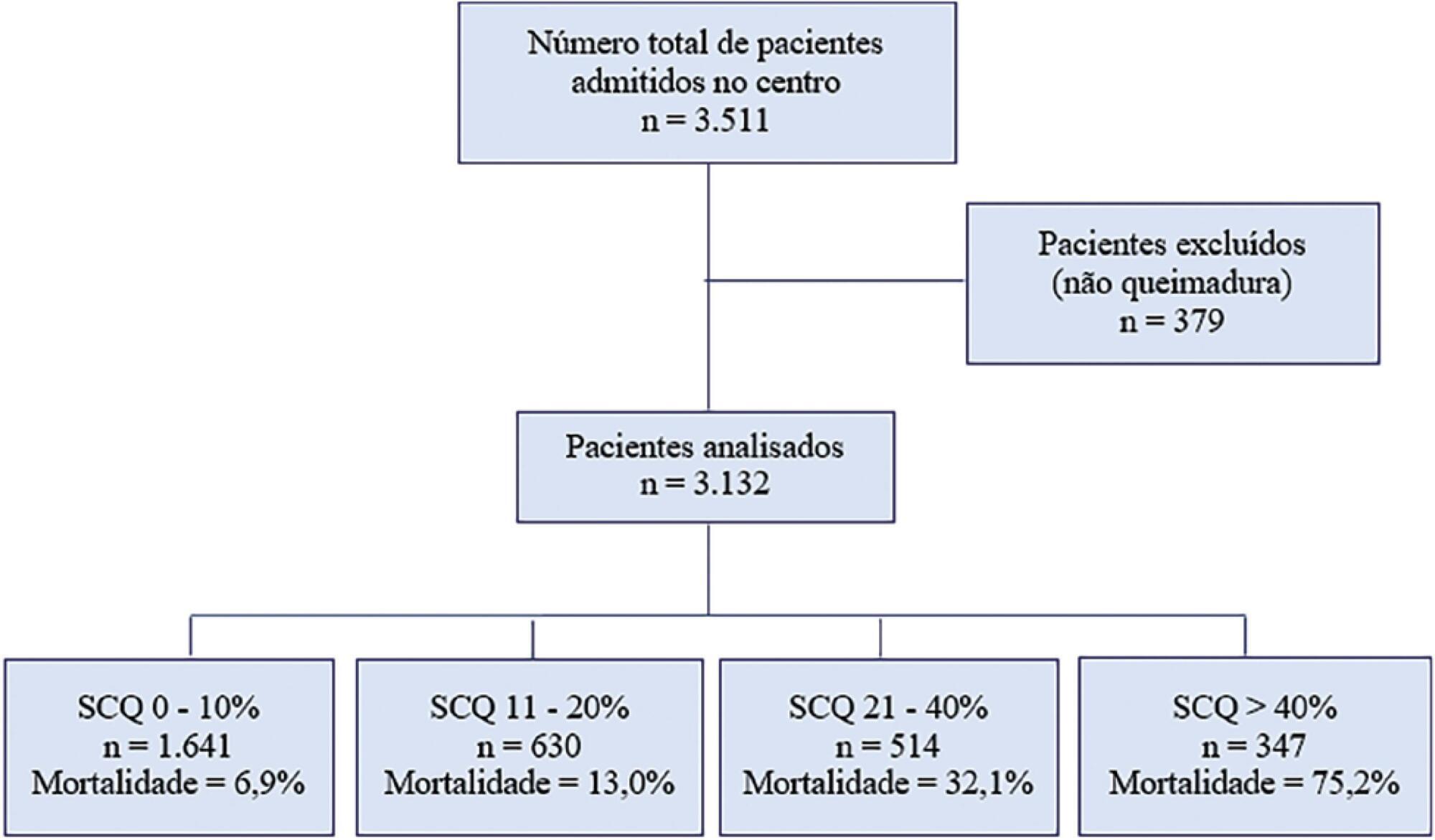
Determinar os fatores independentes de risco associados com mortalidade em pacientes queimados adultos.
Estudo observacional retrospectivo, conduzido no Centro Nacional de Queimados do Uruguai. Incluíram-se todos os pacientes com queimaduras da pele admitidos à unidade desde sua inauguração em 1° de julho de 1995 até o dia 31 de dezembro de 2018. Estudaram-se os dados demográficos, perfis de queimadura, tempo de permanência, duração da ventilação mecânica e mortalidade hospitalar. Utilizou-se regressão logística multivariada para identificação dos fatores de risco para mortalidade. A proporção padronizada de mortalidade foi calculada pela divisão do número de óbitos observados pelo número de óbitos previstos, segundo o Abbreviated Burn Severity Index.
Durante o período do estudo, incluímos 3.112 pacientes. A mediana da área total de superfície corporal queimada foi de 10% (3% - 22%). O Abbreviated Burn Severity Index foi de 6 (4 - 7). Foi necessária ventilação mecânica em 60% dos pacientes, com duração mediana de 6 (3 - 16) dias. O tempo mediano de permanência na unidade foi de 17 (7 - 32) dias. A mortalidade global foi de 19,9%. A mortalidade bruta e a proporção padronizada de mortalidade diminuíram entre 1995 e 2018. A proporção padronizada de mortalidade global foi de 0,99. Necessidade de ventilação mecânica (RC 8,80; IC95% 5,68 - 13,62), idade mais avançada (RC 1,07 por ano; IC95% 1,06 - 1,09), área total de superfície corporal queimada (RC 1,05 por 1%; IC95% 1,03 - 1,08) e extensão de queimaduras de terceiro grau (RC 1,05 por 1%; IC95% 1,03 - 1,07) foram fatores de risco independentes para mortalidade.
Necessidade de ventilação mecânica, idade mais avançada e extensão da queimadura foram fatores de risco independentes para mortalidade na população adulta de pacientes queimados no Uruguai.