Resumo
Crit Care Sci. 2024;36:e20240196en
DOI 10.62675/2965-2774.20240196-pt
Fornecer informações sobre os possíveis benefícios da terapia guiada por metas utilizando o sensor FloTrac na redução de complicações pós-operatórias e na melhoria dos desfechos.
Realizamos uma revisão sistemática e uma metanálise de estudos controlados e randomizados para avaliar a terapia guiada por metas utilizando o sensor FloTrac em cirurgias de grande porte, comparando a terapia guiada por metas com os cuidados habituais ou o monitoramento invasivo em subgrupos de cirurgias cardíacas e não cardíacas. A qualidade dos artigos e das evidências foi avaliada com uma ferramenta de risco de viés e o GRADE.
Incluímos 29 estudos controlados e randomizados com 3.468 pacientes. A terapia guiada por metas reduziu significativamente a duração da internação hospitalar (diferença média de -1,43 dia; IC95% 2,07 - -0,79; I2 81%), a internação na unidade de terapia intensiva (diferença média de -0,77 dia; IC95% -1,18 - -0,36; I2 93%) e a ventilação mecânica (diferença média de -2,48 horas, IC95% -4,10 - -0,86; I2 63%). Não houve diferença estatisticamente significativa na mortalidade, no infarto do miocárdio, na lesão renal aguda e nem na hipotensão, mas a terapia guiada por metas reduziu significativamente o risco de insuficiência cardíaca ou edema pulmonar (risco relativo de 0,46; IC95% 0,23 - 0,92; I2 0%).
A terapia guiada por metas utilizando o sensor FloTrac melhorou os desfechos clínicos e reduziu o tempo de internação no hospital e na unidade de terapia intensiva em pacientes submetidos a cirurgias de grande porte. Outras pesquisas podem validar esses resultados usando protocolos específicos e entender melhor os possíveis benefícios do FloTrac além desses desfechos.
Resumo
Rev Bras Ter Intensiva. 2020;32(1):49-57
DOI 10.5935/0103-507X.20200009
Caracterizar uma coorte de pacientes com insuficiência hepática crônica agudizada em unidade de terapia intensiva e analisar os fatores de risco da mortalidade global aos 28 dias presentes no dia da admissão e no dia 3.
Estudo de coorte retrospectiva de pacientes consecutivamente admitidos à unidade de terapia intensiva entre março de 2013 e dezembro de 2016.
Incluímos 71 pacientes com idade mediana de 59 (51 - 64) anos, sendo 81,7% do sexo masculino. Consumo de álcool isoladamente (53,5%) foi a etiologia mais frequente de cirrose, e infecção (53,5%) foi o evento que mais frequentemente precipitou a agudização da insuficiência hepática crônica. No momento da admissão à unidade de terapia intensiva, os escores de severidade foram: APACHE II 21 (16 - 23), CLIF-SOFA 13 (11 - 15), Child-Pugh 12 (10 - 13) e MELD 27 (20 - 32). Dentre os indivíduos, 14,1% tiveram escore 1 de insuficiência hepática crônica agudizada, 28,2% pontuaram 2, 64,5% pontuaram 3, e 11,3% se apresentaram sem insuficiência hepática crônica agudizada. Sobre o número de falências de órgãos, 4,2% tiveram um órgão; 42,3%, dois órgãos; 32,4%, três órgãos; 16,9%, quatro órgãos; e 4,2% cinco órgãos. Foi realizado transplante hepático em 15,5% dos pacientes. A taxa de mortalidade aos 28 dias foi de 56,3%, e a taxa de mortalidade na unidade de terapia intensiva foi de 49,3%. Foram fatores independentes de risco: falências do órgãos quando da admissão à unidade de terapia intensiva (p = 0,02; RC 2,1; IC95% 1,2 - 3,9), concentração de lactato em sangue arterial no dia 3 (p = 0,02; RC 6,3; IC95% 1,4 - 28,6) e RC internacional no dia 3 (p = 0,03; RC 10,2; IC95% 1,3 - 82,8).
Pacientes com insuficiência hepática crônica agudizada apresentaram elevados níveis de severidade e taxa de mortalidade. O número de falências de órgãos no momento da admissão à unidade de terapia intensiva e o nível de lactato, assim como a razão normalizada internacional no dia 3 de permanência na unidade foram fatores independentes de risco para a mortalidade ao 28º dia. Consideramos que a terapia intensiva é essencial para pacientes com insuficiência hepática crônica agudizada, e a realização de um transplante hepático em tempo adequado foi vital para os pacientes selecionados.
Resumo
Rev Bras Ter Intensiva. 2017;29(1):47-54
DOI 10.5935/0103-507X.20170008
Avaliar aspectos clínicos e funcionais, assim como qualidade de vida de pacientes com doença pulmonar obstrutiva crônica após receberem alta da unidade de terapia intensiva à qual foram admitidos por insuficiência respiratória aguda.
Estudo prospectivo que incluiu pacientes com doença pulmonar obstrutiva crônica admitidos a duas unidades de terapia intensiva entre dezembro de 2010 e agosto de 2011, e que foram avaliados em três visitas após a alta da unidade de terapia intensiva. Incluíram-se 31 pacientes e, destes, 20 pacientes completaram o seguimento de 3 meses.
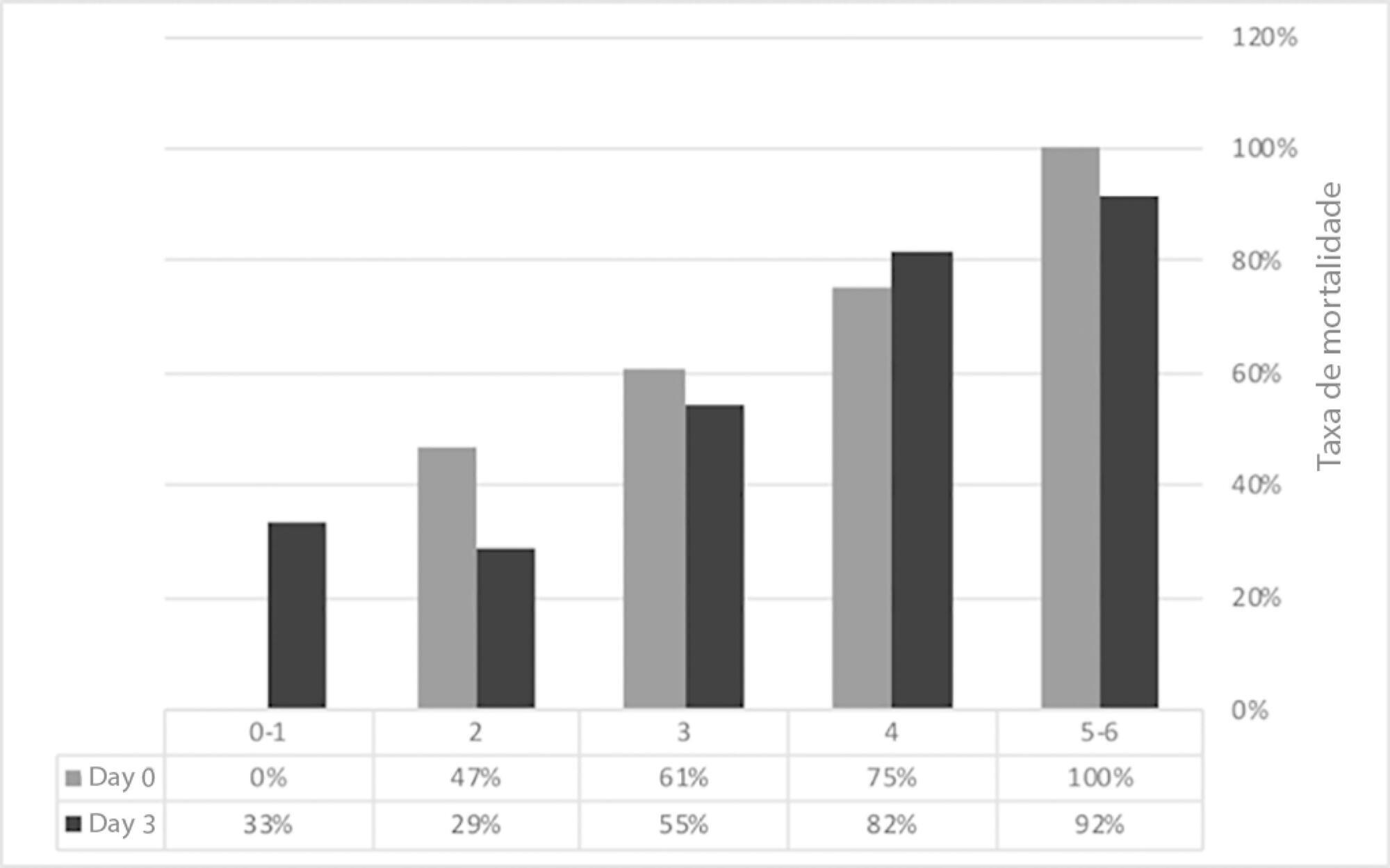
Ocorreu melhora significante dos seguintes aspectos: volume expiratório forçado em 1 segundo (L) (1,1/1,4/1,4; p = 0,019), Teste de Caminhada de 6 Minutos (m) (- /232,8/272,6; p = 0,04), escore BODE (7,5/5,0/3,8; p = 0,001), cognição avaliada com uso da escala Mini Mental State Examination (21/23,5/23,5; p = 0,008) e qualidade de vida avaliada pelo Saint George Respiratory Questionnaire (63,3/56,8/51; p = 0,02). A diferença média no escore total foi de 12,3 (entre as visitas um e três). Observaram-se diferenças clínicas importantes em relação ao escore de sintomas (18,8), escore de atividades (5,2) e escore de impacto (14,3). A maior parte dos participantes (80%) relatou que aceitaria uma nova admissão à unidade de terapia intensiva.
Apesar da gravidade da doença, ao final do terceiro mês ocorreu uma significativa melhora clínica, funcional e de qualidade de vida. A maior parte dos pacientes aceitaria submeter-se a uma nova internação na unidade de terapia intensiva.
Resumo
Rev Bras Ter Intensiva. 2015;27(3):252-259
DOI 10.5935/0103-507X.20150046
Descrever o uso de ventilação não invasiva com pressão positiva pós-extubação na prática clínica da unidade de terapia intensiva, e identificar os fatores associados à falência da ventilação não invasiva com pressão positiva.
Este estudo prospectivo de coorte incluiu pacientes com idade ≥ 18 anos admitidos consecutivamente à unidade de terapia intensiva e submetidos à ventilação não invasiva com pressão positiva dentro de 48 horas após sua extubação. O desfecho primário foi falência da ventilação não invasiva com pressão positiva.
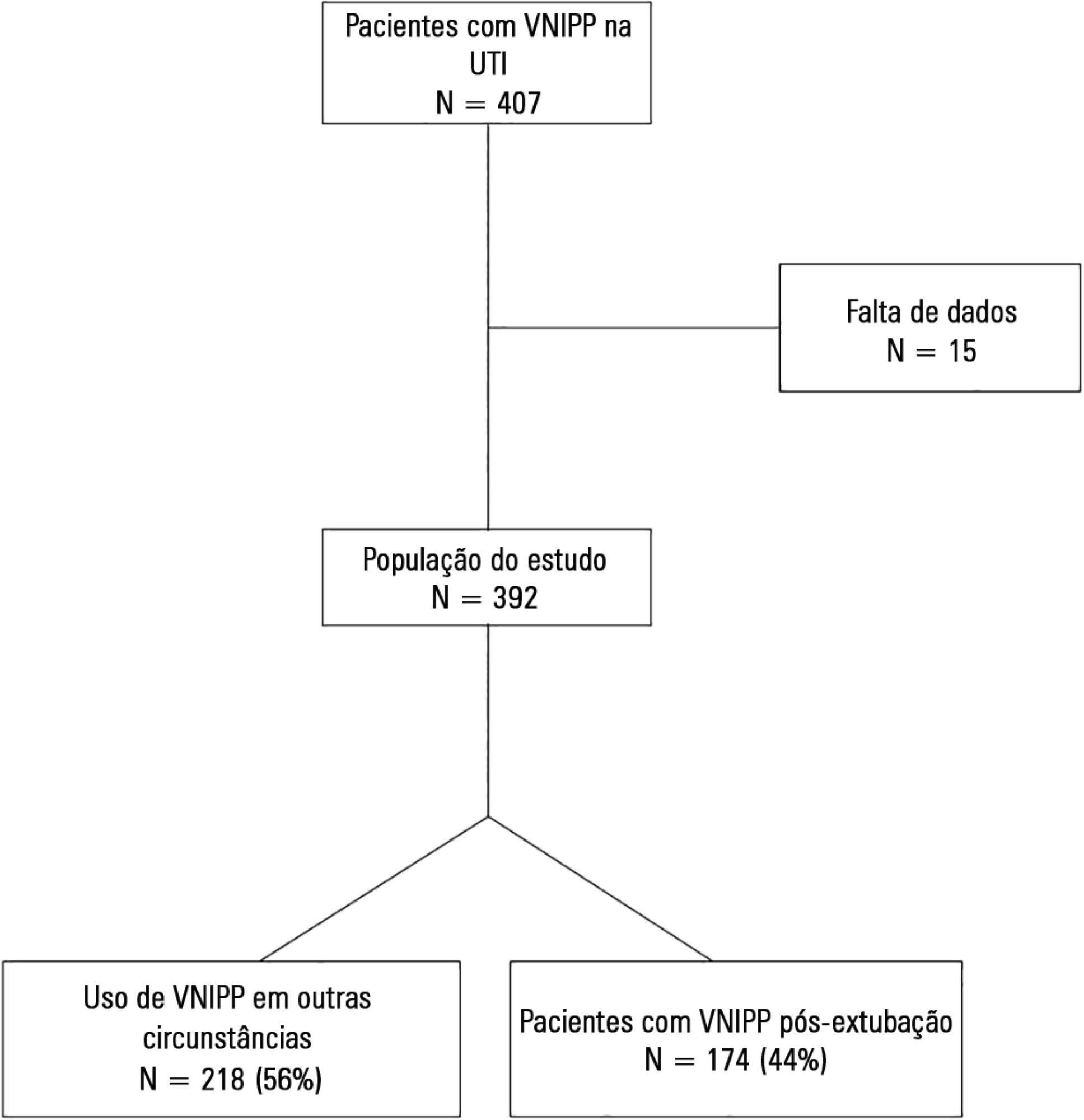
Incluímos um total de 174 pacientes. A taxa global de uso de ventilação não invasiva com pressão positiva foi de 15%. Dentre todos os pacientes que utilizaram ventilação não invasiva com pressão positiva, em 44% o uso ocorreu pós-extubação. A taxa de falência da ventilação não invasiva com pressão positiva foi de 34%. A média de idade (± DP) foi de 56 ± 18 anos, sendo que 55% dos pacientes eram do sexo masculino. Os dados demográficos, níveis basais de pH, PaCO2 e HCO3 além do tipo de equipamento utilizado foram similares entre os grupos. Todos os parâmetros finais de ventilação não invasiva com pressão positiva foram mais elevados no grupo que apresentou falência da ventilação não invasiva com pressão positiva (pressão inspiratória positiva nas vias aéreas - 15,0 versus 13,7cmH2O; p = 0,015; pressão expiratória positiva nas vias aéreas - 10,0 versus8,9cmH2O; p = 0,027; e FiO2 - 41 versus33%; p = 0,014). O grupo que teve falência da ventilação não invasiva com pressão positiva teve tempo médio de permanência na unidade de terapia intensiva maior (24 versus 13 dias; p < 0,001), e taxa de mortalidade na unidade de terapia intensiva mais elevada (55 versus 10%; p < 0,001). Após adequação, o modelo de regressão logística permitiu afirmar que pacientes com pressão inspiratória positiva nas vias aéreas ≥ 13,5cmH2O no último dia de suporte com ventilação não invasiva com pressão positiva tiveram risco três vezes maior de se tornarem casos de falência da ventilação não invasiva com pressão positiva, do que os pacientes que tiveram pressão inspiratória positiva das vias aéreas < 13,5 (OR = 3,02; IC95% = 1,01 - 10,52; p = 0,040).
O grupo com falência da ventilação não invasiva com pressão positiva teve tempo de permanência na unidade de terapia intensiva maior, além de uma taxa de mortalidade mais elevada. A análise de regressão logística identificou que pacientes com pressão inspiratória positiva nas vias aéreas ≥ 13,5cmH2O no último dia de suporte ventilatório não invasivo tiveram risco três vezes maior de apresentar falência da ventilação não invasiva com pressão positiva.
Resumo
Rev Bras Ter Intensiva. 2015;27(3):212-219
DOI 10.5935/0103-507X.20150034
Avaliar as características clínicas de pacientes com doenças hematológicas admitidos à unidade de terapia intensiva e o uso de ventilação mecânica não invasiva em um subgrupo com disfunção respiratória.
Foi realizado um estudo retrospectivo observacional em pacientes admitidos entre setembro de 2011 e janeiro de 2014.
Foi incluído um total de 157 pacientes. A média de idade foi de 45,13 (± 17,2) anos, sendo que 46,5% dos pacientes eram do sexo feminino. Sessenta e sete (48,4%) dos pacientes tinham sepse e, em 90 (57,3%) pacientes, foi necessária a utilização de vasopressores. A principal razão para admissão à unidade de terapia intensiva foi a insuficiência respiratória aguda (94,3%). Dentre os 157 pacientes avaliados, 47 (29,9%) foram intubados nas primeiras 24 horas, e 38 (24,2%) foram submetidos à ventilação mecânica não invasiva. Dentre os 38 pacientes que receberam inicialmente ventilação não invasiva, 26 (68,4%) foram subsequentemente intubados, e 12 (31,6%) responderam a essa modalidade ventilatória. Pacientes que deixaram de responder à ventilação mecânica não invasiva tiveram maior mortalidade na unidade de terapia intensiva (66,7% versus 16,7%; p = 0,004) e um tempo maior de permanência na unidade de terapia intensiva (9,6 dias versus 4,6 dias; p = 0,02), quando comparados aos casos em que se obteve sucesso com a ventilação mecânica não invasiva. Os escores basais de gravidade (SOFA e SAPS 3) e a contagem total de leucócitos não foram significantemente diferentes entre esses dois grupos. Em um modelo de regressão logística multivariada que incluiu os 157 pacientes, intubação a qualquer momento durante a permanência na unidade de terapia intensiva e SAPS 3 associaram-se de forma independente com mortalidade na unidade de terapia intensiva, enquanto o uso de ventilação mecânica não invasiva não apresentou essa correlação.
Neste estudo retrospectivo com pacientes hematológicos graves, aqueles submetidos a ventilação mecânica não invasiva quando da admissão e que tiveram falha da resposta tiveram uma alta mortalidade na unidade de terapia intensiva. Entretanto, apenas intubação durante a permanência na unidade de terapia intensiva se associou de forma independente com desfechos indesejáveis. São necessários mais estudos para definir preditores da falha da ventilação mecânica não invasiva.