Resumo
Rev Bras Ter Intensiva. 2022;34(1):87-95
DOI 10.5935/0103-507x.20220003-en
O ensaio TELE-critical Care verSus usual Care On ICU PErformance (TELESCOPE) visa avaliar se uma intervenção complexa por telemedicina em unidades de terapia intensiva, que se concentra em rondas multidisciplinares diárias realizadas por intensivistas a distância, reduzirá o tempo de permanência na unidade de terapia intensiva em comparação com os cuidados habituais.
O TELESCOPE é um ensaio nacional, multicêntrico, controlado, aberto, randomizado em cluster. O estudo testa a eficácia de rondas multidisciplinares diárias realizadas por um intensivista por meio de telemedicina em unidades de terapia intensiva brasileiras. O protocolo foi aprovado pelo Comitê de Ética em Pesquisa local do centro coordenador do estudo e pelo Comitê de Ética em Pesquisa local de cada uma das 30 unidades de terapia intensiva, de acordo com a legislação brasileira. O ensaio está registado no ClinicalTrials.gov (NCT03920501). O desfecho primário é o tempo de internação na unidade de terapia intensiva, que será analisado considerando o período basal e a estrutura dos dados em cluster, sendo ajustado por covariáveis predefinidas. Os desfechos exploratórios secundários incluem a classificação de desempenho da unidade de terapia intensiva, a mortalidade hospitalar, a incidência de infecções nosocomiais, o número de dias sem ventilação mecânica aos 28 dias, a taxa de pacientes que recebem alimentação oral ou enteral, a taxa de pacientes sob sedação leve ou em alerta e calmos e a taxa de pacientes sob normoxemia.
De acordo com as melhores práticas do ensaio, divulgamos nossa análise estatística antes de bloquear a base de dados e iniciar as análises. Esperamos que essa prática de notificação evite o viés das análises e aprimore a interpretação dos resultados apresentados.
Resumo
Rev Bras Ter Intensiva. 2022;34(1):141-146
DOI 10.5935/0103-507X.20220008-en
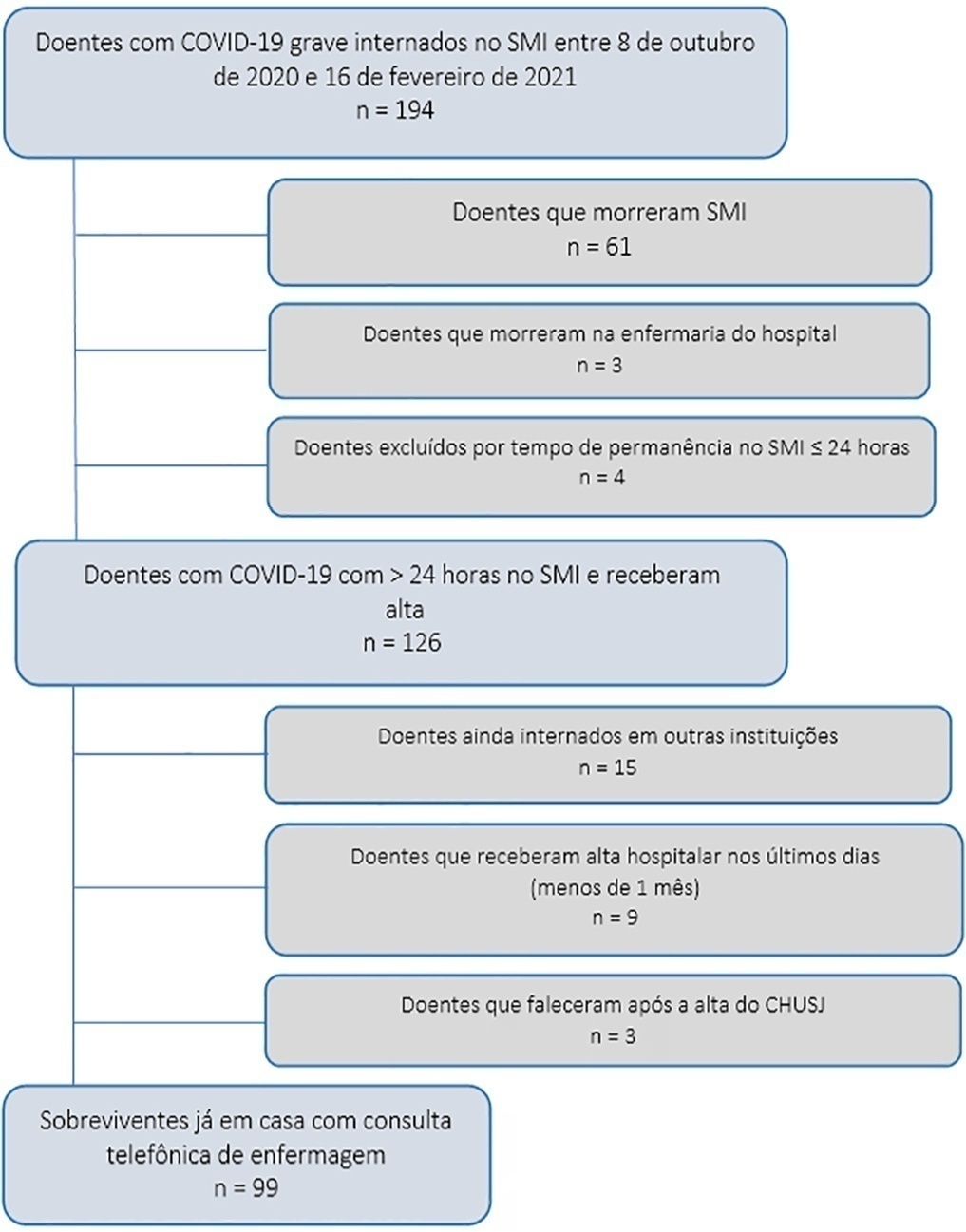
Avaliar a qualidade de vida relacionada com a saúde e a incapacidade no primeiro mês após a alta para domicílio de todos os sobreviventes de COVID-19 grave internados por mais de 24 horas no Serviço de Medicina Intensiva.
Estudo realizado no Serviço de Medicina Intensiva do Centro Hospitalar Universitário São João, entre 8 de outubro de 2020 e 16 de fevereiro de 2021. Aproximadamente 1 mês após a alta para domicílio, uma enfermeira com experiência em medicina intensiva realizou uma consulta telefônica a 99 sobreviventes, aplicando os questionários EuroQol Five-Dimensional Five-Level e World Health Disability Assessment Schedule 2.0 - 12 itens.
A média de idade da população estudada foi de 63 ± 12 anos, e 32,5% foram submetidos à ventilação mecânica invasiva. O Simplified Acute Physiology Score médio foi de 35 ± 14, e o Índice de Comorbilidades de Charlson foi de 3 ± 2. O tempo de internamento em medicina intensiva e no hospital foi de 13 ± 22 e 22 ± 25 dias, respectivamente. A média da Escala Visual Analógica da EuroQol foi de 65% (± 21), sendo que apenas 35,3% dos sobreviventes não apresentaram ou tiveram problemas ligeiros para realizar suas atividades habituais, a maioria com algum grau de dor/desconforto e ansiedade/depressão. O World Health Disability Assessment Schedule 2.0 - 12 itens, mostrou incapacidade marcada em retomar o trabalho habitual ou atividades comunitárias e na mobilidade. O uso de ambas as ferramentas sugeriu que o estado de saúde dos sobreviventes seria pior do que a sua percepção.
A identificação precoce de sequelas pode ajudar a definir fluxos e prioridades para a reabilitação e reinserção após a COVID-19 grave.
Resumo
Rev Bras Ter Intensiva. 2021;33(4):600-615
DOI 10.5935/0103-507X.20210087
O manejo cardíaco, ventilatório e renal no ambiente de terapia intensiva tem melhorado nas últimas décadas. Cognição e sedação representam dois dos últimos desafios a vencer. Como a sedação convencional não é ideal, e a sedação evocada por agonistas adrenérgicos alfa-2 (sedação “cooperativa” com dexmedetomidina, clonidina ou guanfacina) representa uma alternativa valiosa, este artigo abrange três tópicos práticos para os quais há lacunas na medicina baseada em evidência. O primeiro deles é a mudança de sedação convencional para sedação cooperativa (“mudança”): a resposta curta consiste em retirada abrupta de sedação convencional, implantação imediata de infusão de um agonista alfa-2 e uso de “sedação de resgate” (bolos de midazolam) ou “sedação agressiva” (haloperidol em bolos) para estabilizar a sedação cooperativa. O segundo tópico é a mudança de sedação convencional para sedação cooperativa em pacientes instáveis (por exemplo: delirium tremens refratário, choque séptico, síndrome do desconforto respiratório agudo etc.), pois, para evitar a hipotensão e a bradicardia provocadas por desativadores simpáticos, a resposta curta é manter o volume sistólico por administração de volume, vasopressores e inotrópicos. Por fim, para evitar essas mudanças e dificuldades associadas, os agonistas alfa-2 podem ser sedativos de primeira linha. A resposta curta é administrar agonistas alfa-2 lentamente desde a admissão ou intubação endotraqueal, até estabilização da sedação cooperativa. Dessa forma, conclui-se que os agonistas alfa-2 são, ao mesmo tempo, agentes desativadores simpáticos e sedativos, bem como a desativação simpática implica na manutenção do volume sistólico e na avaliação persistente da volemia. A medicina baseada em evidência deve documentar esta proposta.
Resumo
Rev Bras Ter Intensiva. 2021;33(4):635-639
DOI 10.5935/0103-507X.20210089
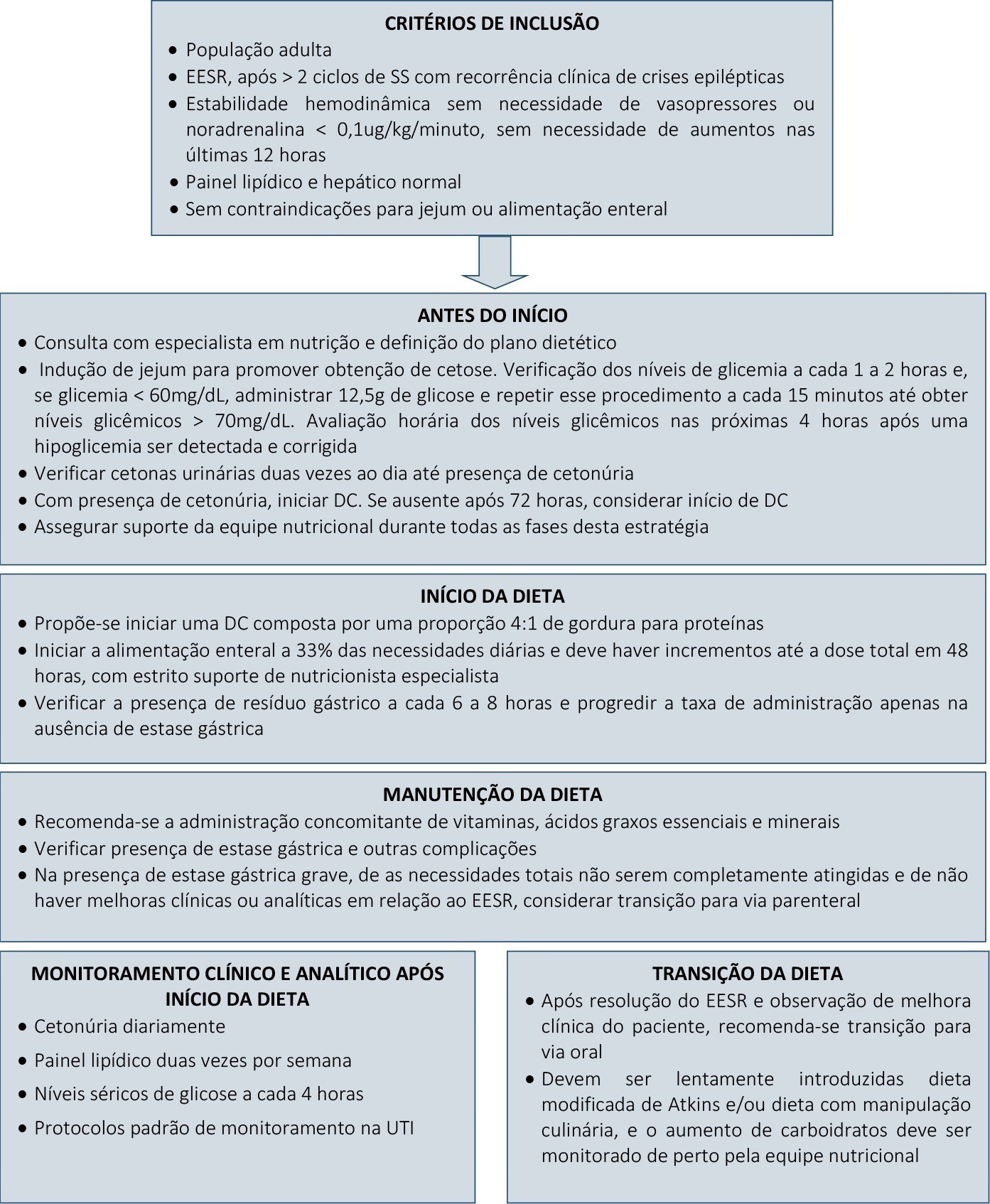
Define-se estado epiléptico super-refratário como ocorrência de crises epilépticas persistentes ou que ressurgem em condições de infusão endovenosa de anestésicos por mais de 24 horas. Nos últimos anos, chamou-se a atenção para os potenciais benefícios de uma dieta cetogênica para o controle de tais pacientes. Contudo, o papel específico dessa estratégia na população adulta, assim como o mecanismo de ação, a melhor ocasião para iniciar e o manejo das complicações, permanece como assunto amplamente debatível. Relatamos uma série de casos com três pacientes que foram internados em unidade de terapia intensiva em razão de estado epiléptico super-refratário e tratados com utilização de dieta cetogênica; também propomos uma abordagem clínica para início, transição e manejo das intercorrências clínicas desta intervenção.
Resumo
Rev Bras Ter Intensiva. 2021;33(3):353-361
DOI 10.5935/0103-507X.20210051
Traduzir, adaptar transculturalmente para o português do Brasil o instrumento Early Rehabilitation Index e validar para uso na unidade de terapia intensiva o instrumento Early Rehabilitation Barthel Index, para avaliação do estado funcional.
Foram executadas as seguintes etapas: preparação, tradução, reconciliação, tradução reversa, revisão, harmonização, pré-teste e avaliação psicométrica. Após esse processo inicial, a versão em português foi aplicada por dois avaliadores em pacientes que permaneciam pelo menos 48 horas internados na unidade de terapia intensiva. Verificou-se a confiabilidade da escala por meio da consistência interna, da confiabilidade entre avaliadores e do efeito piso e teto. Para a validade de constructo, correlacionou-se o Early Rehabilitation Barthel Index com instrumentos que usualmente são utilizados para avaliação do estado funcional na unidade de terapia intensiva.
Participaram 122 pacientes com mediana de idade de 56 [46,8 - 66] anos. O Early Rehabilitation Barthel Index teve confiabilidade adequada com coeficiente alfa de Cronbach de 0,65. A confiabilidade entre avaliadores foi excelente, com coeficiente de correlação intraclasse de 0,94 (IC95% 0,92 - 0,96) e moderado a excelente com índice de concordância de kappa de 0,54 a 1,0. Os efeitos piso e teto foram mínimos. Observou-se a validade do Early Rehabilitation Barthel Index por meio das correlações com o escore total do Perme Escore (rô = 0,72), da Escala de Estado Funcional em UTI (rô = 0,77), do Physical Function in Intensive Care Test-score (rô = 0,69), do Medical Research Council sum score (rô = 0,58), além das dinamometrias de preensão palmar (rô = 0,58) e manual de coxa (rô = 0,55), todos com p < 0,001.
A versão adaptada do Early Rehabilitation Index para o português brasileiro e na sua totalidade, Early Rehabilitation Barthel Index é confiável e válida para avaliação do estado funcional dos pacientes na alta da unidade de terapia intensiva.
Resumo
Rev Bras Ter Intensiva. 2021;33(3):384-393
DOI 10.5935/0103-507X.20210055
Descrever as práticas clínicas atuais relacionadas à utilização de cânula nasal de alto fluxo por intensivistas pediátricos brasileiros e compará-las com as de outros países.
Para o estudo principal, foi administrado um questionário a intensivistas pediátricos em países das Américas do Norte e do Sul, Ásia, Europa e Austrália/Nova Zelândia. Comparou-se a coorte brasileira com coortes dos Estados Unidos, Canadá, Reino Unido e Índia.
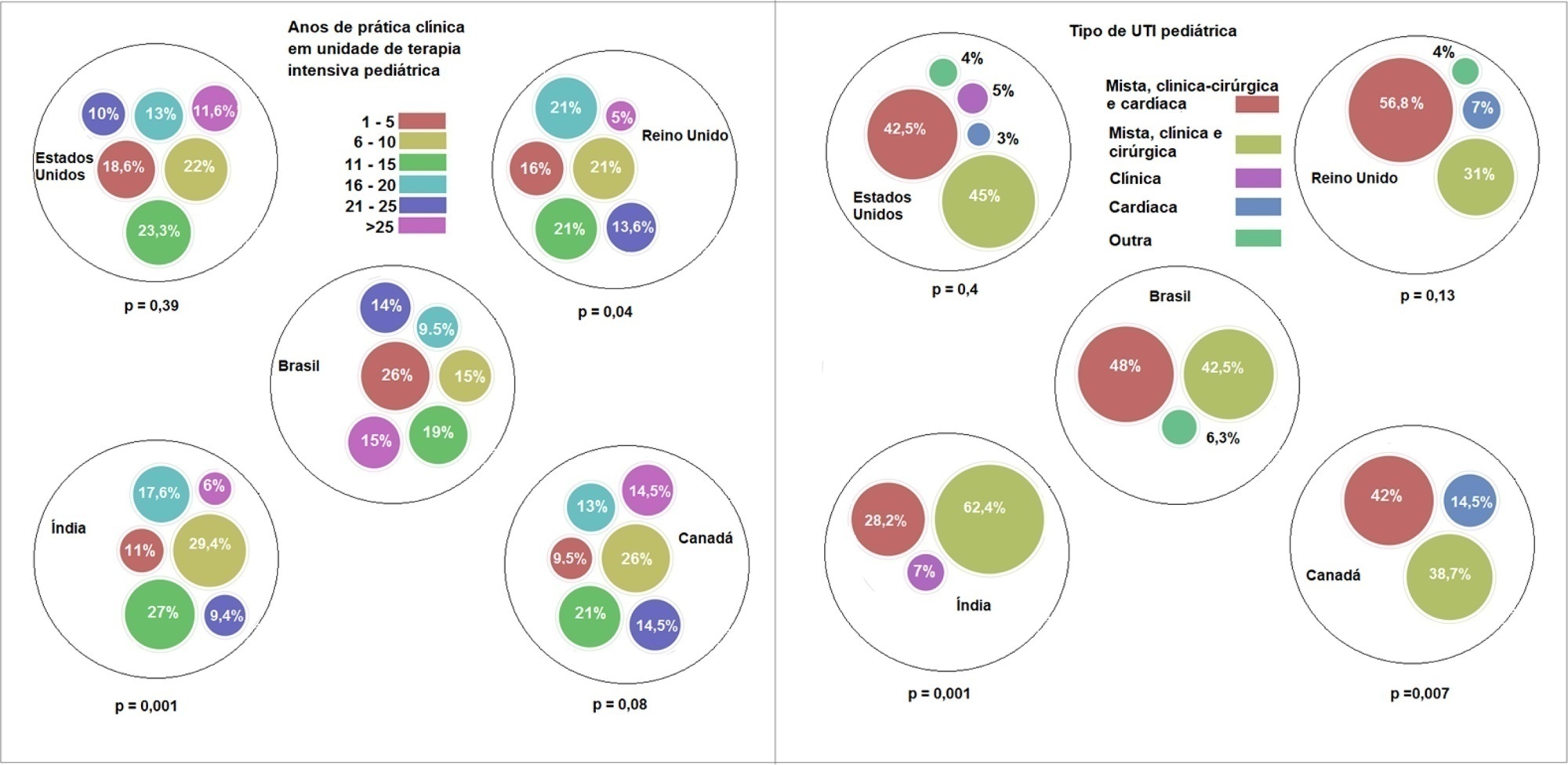
Responderam ao questionário 501 médicos, dos quais 127 eram do Brasil. Apenas 63,8% dos participantes brasileiros tinham disponibilidade de cânula nasal de alto fluxo, em contraste com 100% dos participantes no Reino Unido, no Canadá e nos Estados Unidos. Coube ao médico responsável a decisão de iniciar a utilização de uma cânula nasal de alto fluxo segundo responderam 61,2% dos brasileiros, 95,5% dos localizados no Reino Unido, 96,6% dos participantes dos Estados Unidos, 96,8% dos médicos canadenses e 84,7% dos participantes da Índia; 62% dos participantes do Brasil, 96,3% do Reino Unido, 96,6% dos Estados Unidos, 96,8% do Canadá e 84,7% da Índia relataram que o médico responsável era quem definia o desmame ou modificava as regulagens da cânula nasal de alto fluxo. Quando ocorreu falha da cânula nasal de alto fluxo por desconforto respiratório ou insuficiência respiratória, 82% dos participantes do Brasil considerariam uma tentativa com ventilação não invasiva antes da intubação endotraqueal, em comparação com 93% do Reino Unido, 88% dos Estados Unidos, 91,5% do Canadá e 76,8% da Índia. Mais intensivistas brasileiros (6,5%) do que do Reino Unido, Estados Unidos e Índia (1,6% para todos) afirmaram utilizar sedativos com frequência concomitantemente à cânula nasal de alto fluxo.
A disponibilidade de cânulas nasais de alto fluxo no Brasil ainda não é difundida. Há algumas divergências nas práticas clínicas entre intensivistas brasileiros e seus colegas estrangeiros, principalmente nos processos e nas tomadas de decisão relacionados a iniciar e desmamar o tratamento com cânula nasal de alto fluxo.
Resumo
Rev Bras Ter Intensiva. 2021;33(3):394-400
DOI 10.5935/0103-507X.20210064
Avaliar o Simplified Acute Physiology Score 3 (SAPS 3) como substituto do Acute Physiology and Chronic Health Evaluation II (APACHE II) como marcador de gravidade na versão modificada do escore NUTrition RIsk in the Critically ill (mNUTRIC; sem interleucina 6), com base em uma análise de sua capacidade discriminativa para predição de mortalidade hospitalar.
Este estudo de coorte retrospectiva avaliou 1.516 pacientes adultos internados em uma unidade de terapia intensiva de um hospital geral privado entre abril de 2017 e janeiro de 2018. A avaliação de desempenho incluiu as análises Kappa de Fleiss e correlação de Pearson. A capacidade discriminativa para estimar a mortalidade hospitalar foi avaliada com a curva Característica de Operação do Receptor.
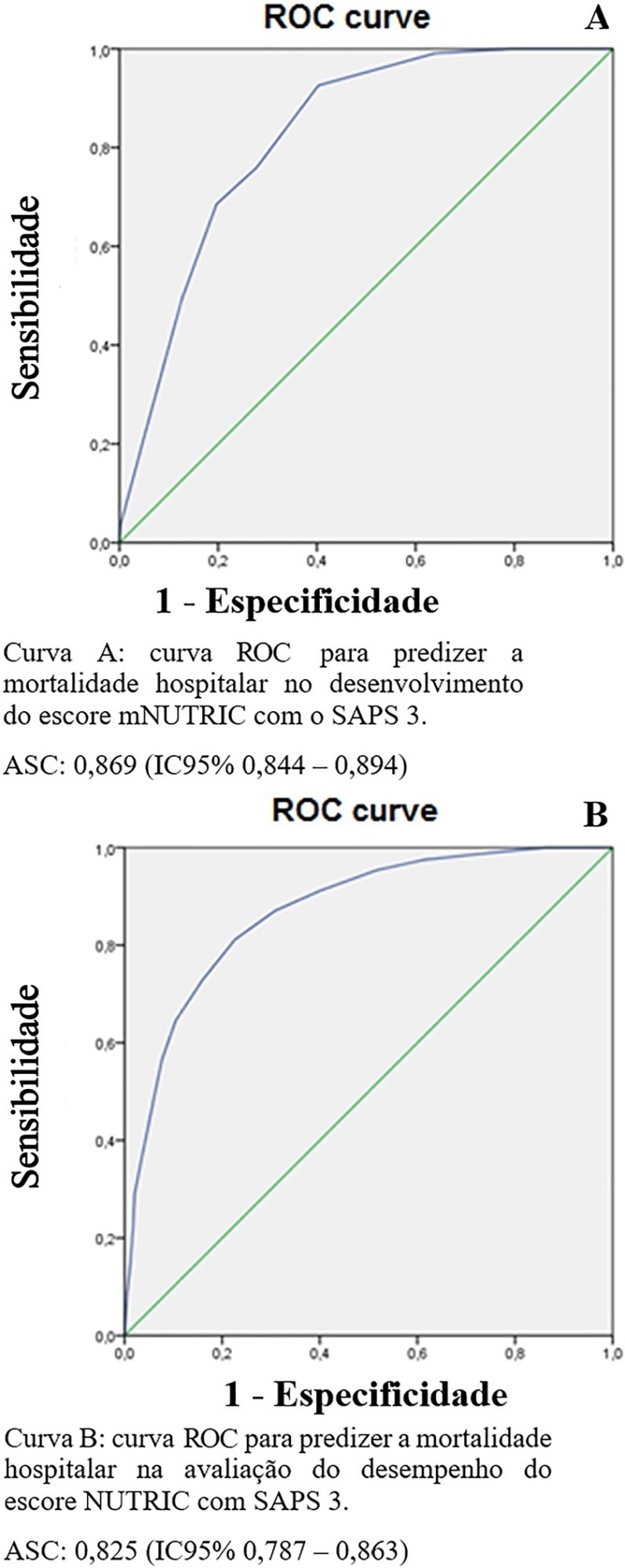
A amostra foi dividida aleatoriamente em dois terços para o desenvolvimento do modelo (n = 1.025; idade 72 [57 - 83]; 52,4% masculino) e um terço para avaliação do desempenho (n = 490; idade 72 [57 - 83]; 50,8 % masculino). A concordância com o mNUTRIC foi Kappa de 0,563 (p < 0,001), e a correlação entre os instrumentos foi correlação de Pearson de 0,804 (p < 0,001). A ferramenta mostrou bom desempenho para prever a mortalidade hospitalar (área sob a curva de 0,825 [0,787 - 0,863] p < 0,001).
A substituição do APACHE II pelo SAPS 3 como marcador de gravidade no escore mNUTRIC mostrou bom desempenho para predizer a mortalidade hospitalar. Esses dados fornecem a primeira evidência sobre a validade da substituição do APACHE II pelo SAPS 3 no mNUTRIC como marcador de gravidade. São necessários estudos multicêntricos e análises adicionais dos parâmetros de adequação nutricional.
Resumo
Rev Bras Ter Intensiva. 2021;33(3):401-411
DOI 10.5935/0103-507X.20210050
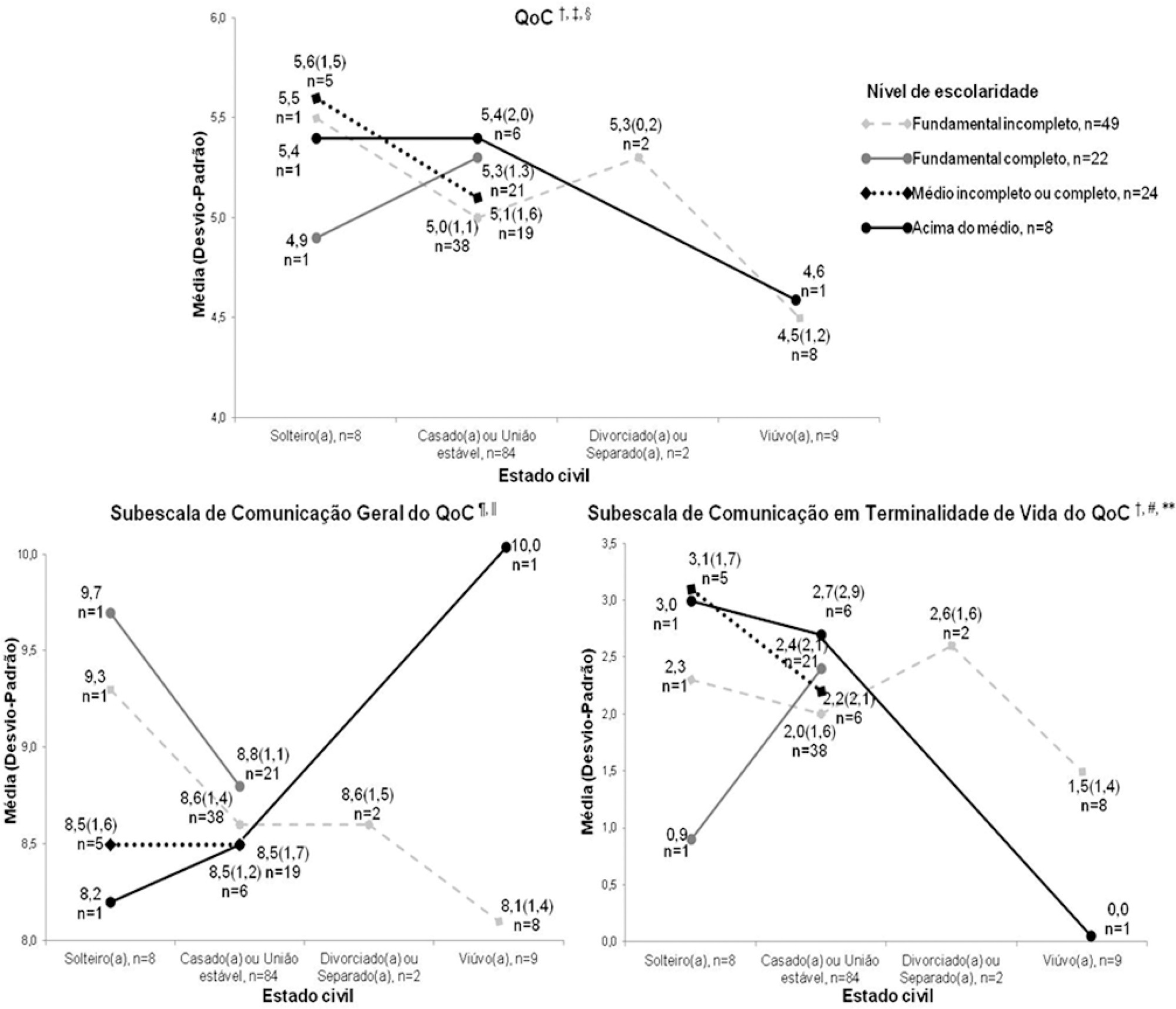
Conhecer a percepção de pacientes sobre a comunicação médica, bem como suas necessidades durante internação na unidade de cuidados intensivos.
Estudo transversal descritivo e qualitativo exploratório, com 103 pacientes internados ou com alta recente da unidade de cuidados intensivos de quatro hospitais da Grande Florianópolis (SC). Foram estudadas variáveis sociodemográficas e clínicas dos pacientes, sua nota para qualidade da comunicação médica pelo Quality of Communication Questionnaire, seus comentários espontâneos com reflexões ou justificativas para as notas dadas e suas respostas sobre como se sentiam e que ajuda complementar gostariam de receber. Os dados quantitativos foram analisados com estatística descritiva e analítica e os qualitativos com análise de conteúdo temática.
A média do Quality of Communication Questionnaire foi 5,1 (desvio-padrão - DP = 1,3), sendo 8,6 (DP = 1,3) na subescala de comunicação geral e 2,1 (DP =1,8) na de terminalidade de vida. A linguagem médica teve compreensão variável. Alguns médicos pareciam “apressados”, segundo alguns pacientes. Outros pacientes gostariam de informações mais frequentes e detalhadas e/ou serem respeitados e levados “mais a sério” quando referiam sentir dor. Ansiedade, tristeza e/ou medo estavam entre os sentimentos referidos. Outras necessidades abrangeram silêncio, mais tempo para visitas, presença de acompanhante, atenção psicológica e de serviço social, banheiro que pudessem usar e melhor qualidade da comida na unidade de cuidados intensivos.
A qualidade da comunicação médica com os pacientes é boa e poderia melhorar com maior disponibilidade de tempo do médico e da equipe para ela. Outras necessidades sentidas incluem respeito, alívio da dor e adaptações na dinâmica e no ambiente da unidade de cuidados intensivos.