Resumo
Rev Bras Ter Intensiva. 2018;30(2):226-232
DOI 10.5935/0103-507X.20180039
Em um dilema ético, há sempre uma conduta identificada como a melhor a ser tomada. A impossibilidade de adotar tal conduta leva o profissional a experimentar o sofrimento moral. Esta revisão objetivou definir este problema e propor estratégias para seu enfrentamento. Foram buscadas as palavras-chaves "moral distress" e "sofrimento moral" nas bases de dados internacionais MEDLINE/PubMed e SciELO, em artigos publicados entre 2000 - 2017. A revisão foi não exaustiva, contextual, enfocando definições, etiologia e métodos de resolução do problema. No cotidiano da prática em terapia intensiva, o sofrimento moral esteve comumente relacionado ao prolongamento do sofrimento do paciente e ao sentimento de impotência, bem como a dificuldades na comunicação entre os membros da equipe. As estratégias de enfrentamento para o sofrimento moral incluíram ações organizacionais, pessoais e administrativas. Foram recomendadas ações como manejo da carga de trabalho, apoio mútuo entre profissionais e desenvolvimento de técnicas para cultivar a comunicação aberta, a reflexão e o questionamento dentro da equipe multidisciplinar. Na prática clínica, os profissionais de saúde foram reconhecidos como agentes morais, tendo sido fundamental o desenvolvimento da coragem moral para suplantar os dilemas éticos e os conflitos interprofissionais. Tanto na terapia intensiva pediátrica como de adultos, os professionais encontram-se desafiados pelos questionamentos sobre sua prática e podem experimentar sofrimento moral. Este sofrimento pode ser minimizado e resolvido ao se compreender que o foco sempre é o paciente e agir com coragem moral e boa comunicação, em um ambiente de respeito mútuo.
Resumo
Rev Bras Ter Intensiva. 2015;27(4):360-368
DOI 10.5935/0103-507X.20150061
Conduzir um inquérito multinacional com profissionais de unidades de terapia intensiva para determinar as práticas relacionadas à avaliação e ao manejo do delirium, bem como as percepções e as atitudes relacionadas à avaliação e ao impacto do delirium em pacientes submetidos à ventilação não invasiva.
Foi elaborado um questionário eletrônico para avaliar o perfil dos respondedores e das unidades de terapia intensiva a eles relacionadas; a realização de avaliação sistemática e a forma de manejo do delirium; e as percepções e condutas dos profissionais com relação à presença de delirium em pacientes submetidos à ventilação não invasiva. O questionário foi distribuído por meio da mala direta de correio eletrônico da rede de cooperação em pesquisa clínica da Associação de Medicina Intensiva Brasileira (AMIB-Net) e para pesquisadores em diferentes centros da América Latina e Europa.
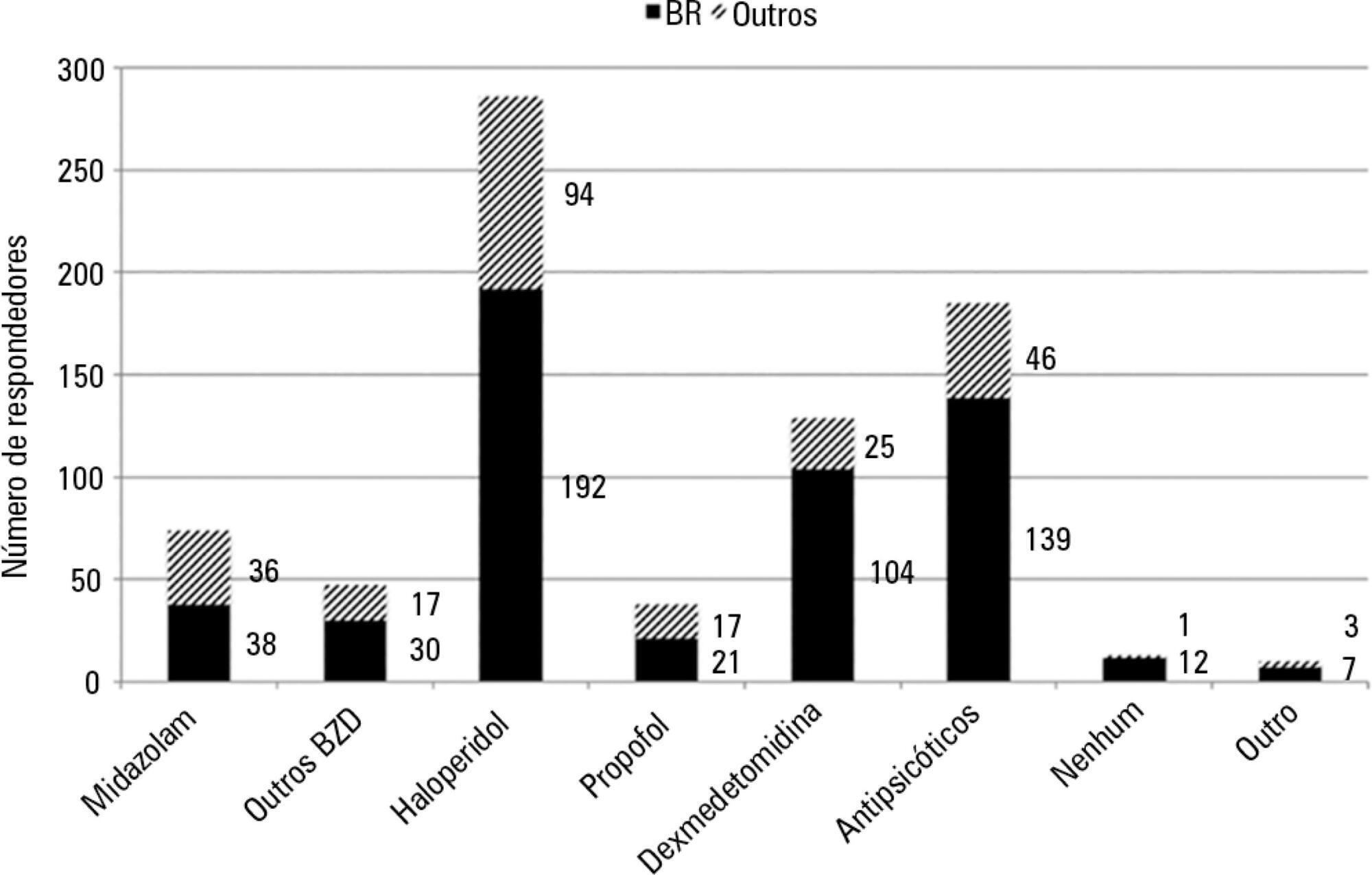
Foram analisados 436 questionários que, em sua maioria, eram provenientes do Brasil (61,9%), seguidos por Turquia (8,7%) e Itália (4,8%). Aproximadamente 61% dos respondedores relataram não proceder à avaliação de delirium na unidade de terapia intensiva, enquanto 31% a realizavam em pacientes submetidos à ventilação não invasiva. Confusion Assessment Method for the Intensive Care Unit foi a ferramenta diagnóstica validada mais frequentemente citada (66,9%). Com relação à indicação de ventilação não invasiva para pacientes em delirium, 16,3% dos respondedores nunca permitiam o uso de ventilação não invasiva neste contexto clínico.
Este inquérito fornece dados que enfatizam a escassez de esforços direcionados à avaliação e ao manejo do delirium no ambiente da terapia intensiva, em especial nos pacientes submetidos à ventilação não invasiva.
Resumo
Rev Bras Ter Intensiva. 2014;26(1):1-6
DOI 10.5935/0103-507X.20140001
Avaliar a satisfação da equipe da unidade de terapia intensiva com o prontuário eletrônico do paciente e comparar a relevância do conceito de registro eletrônico de ordens médicas entre os profissionais de saúde da unidade de terapia intensiva.
Estudo transversal de levantamento para avaliar a satisfação da equipe da unidade de terapia intensiva com o prontuário eletrônico do paciente em uma unidade de terapia intensiva clínica e cirúrgica para pacientes adultos com 30 leitos, utilizando um questionário de autopreenchimento. As questões utilizadas para graduar os níveis de satisfação foram respondidas segundo uma escala numérica, que variava de 1 (baixo grau de satisfação) a 10 pontos (elevado grau de satisfação).
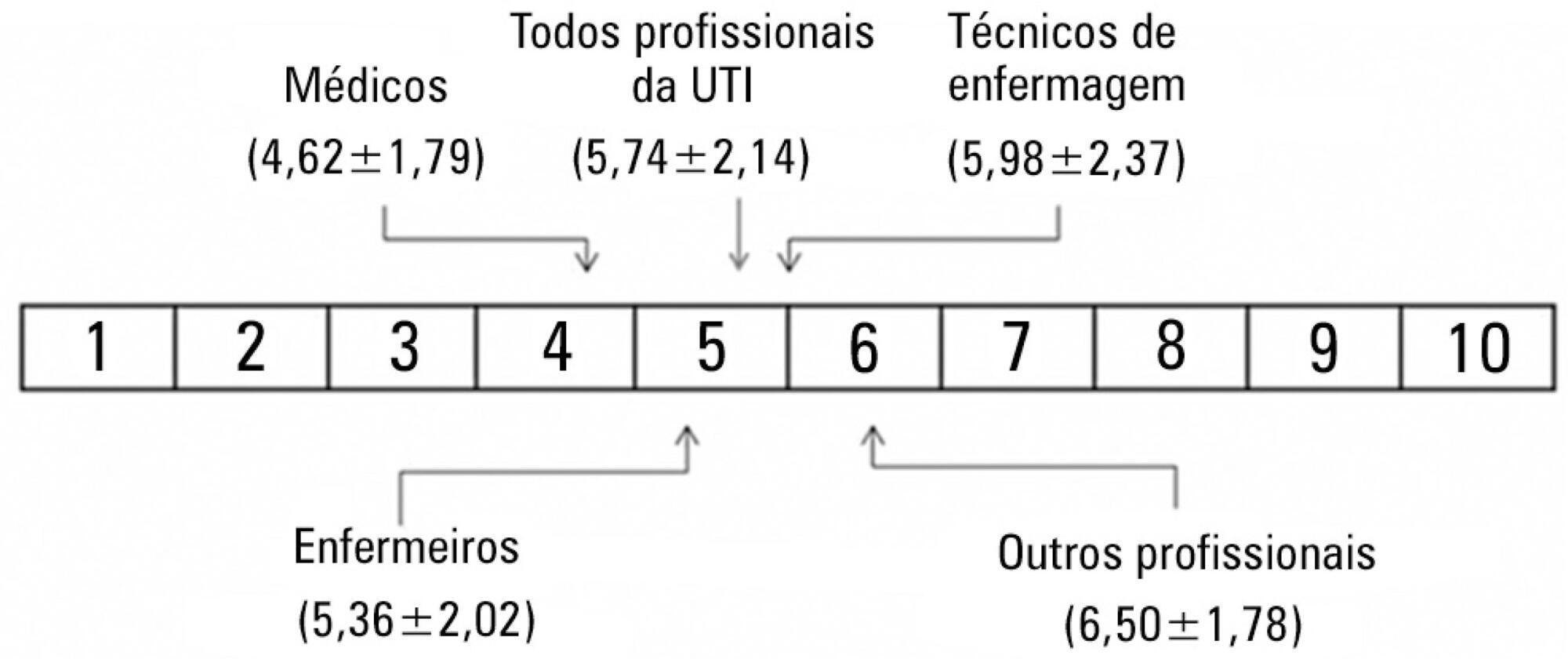
As pessoas que responderam ao questionário (n=250) eram, em sua maioria, do gênero feminino (66%) com idades entre 30 e 35 anos (69%). O grau geral de satisfação com o prontuário eletrônico do paciente foi de 5,74±2,14 pontos. O grau de satisfação foi mais baixo entre os médicos (n=42) do que entre enfermeiros, técnicos de enfermagem, terapeutas respiratórios, farmacêuticos clínicos e nutricionistas (4,62±1,79 em comparação com 5,97±2,14; p<0,001); o grau de satisfação decresceu com a idade (p<0,001). Os médicos tiveram níveis mais baixos de satisfação com relação ao potencial do sistema de registro eletrônico de ordens médicas de melhorar a segurança do paciente (5,45±2,20 em comparação com 8,09±2,21; p<0,001) e facilidade de uso do sistema de registro eletrônico de ordens médicas (3,83±1,88 em comparação com 6,44±2,31; p<0,001). As características com associação independente com satisfação foram sistema amigável ao usuário, precisão, capacidade de fornecer informação clara, e tempo de resposta rápido.
Depois de 6 meses da implantação do sistema, os profissionais de saúde estavam satisfeitos, embora não totalmente, com o prontuário eletrônico do paciente. O grau geral de satisfação entre os usuários do prontuário eletrônico do paciente foi mais baixo entre os médicos do que entre os demais profissionais de saúde. Os fatores associados com o grau de satisfação incluíram a crença de que a digitalização reduziria a carga de trabalho e contribuiria para qualidade da unidade de terapia intensiva com um sistema amigável e preciso para o usuário e que a digitalização proporcionaria informações concisas dentro de um período de tempo razoável.
Resumo
Rev Bras Ter Intensiva. 2010;22(3):300-304
DOI 10.1590/S0103-507X2010000300013
A maioria dos hospitais estabelece idade mínima de 12 anos para a entrada de crianças nas unidades de terapia intensiva de adultos, porém, crianças menores participativas do processo de hospitalização têm manifestado, por meio de seus familiares, o desejo de visitar seus entes hospitalizados. Essa situação suscita diferentes opiniões entre os membros da equipe de saúde, principalmente no que diz respeito a pouca orientação sobre como manejar a entrada de criança na unidade de terapia intensiva sem causar danos psicológicos. Com objetivo de ampliar e fundamentar essa prática realizou-se revisão bibliográfica sobre o tema, alinhada ao estudo das fases do desenvolvimento cognitivo e emocional da criança em relação à compreensão da morte para, em seguida, sugerir proposta para rotina de entrada de crianças em unidade de terapia intensiva adulto.