Resumo
Rev Bras Ter Intensiva. 2020;32(2):301-307
DOI 10.5935/0103-507X.20200047
Avaliar a hipótese de que o Modified Early Warning Score (MEWS) por ocasião da alta da unidade de terapia intensiva associa-se com readmissão, e identificar o nível desse escore que prediz com maior confiabilidade a readmissão à unidade de terapia intensiva dentro de 48 horas após a alta.
Este foi um estudo observacional retrospectivo a respeito do MEWS de pacientes que receberam alta da unidade de terapia intensiva. Comparamos dados demográficos, escores de severidade, características da doença crítica e MEWS de pacientes readmitidos e não readmitidos. Identificamos os fatores associados com a readmissão em um modelo de regressão logística. Construímos uma curva Característica de Operação do Receptor para o MEWS na predição da probabilidade de readmissão. Por fim, apresentamos o critério ideal com maior sensibilidade e especificidade.
A taxa de readmissões foi de 2,6%, e o MEWS foi preditor significante de readmissão, juntamente do tempo de permanência na unidade de terapia intensiva acima de 10 dias e traqueostomia. A curva Característica de Operação do Receptor relativa ao MEWS para predizer a probabilidade de readmissão teve área sob a curva de 0,82, e MEWS acima de 6 teve sensibilidade de 0,78 (IC95% 0,66 - 0,9) e especificidade de 0,9 (IC95% 0,87 - 0,93).
O MEWS associa-se com readmissão à unidade de terapia intensiva, e o escore acima de 6 teve excelente precisão como preditor prognóstico.
Resumo
Rev Bras Ter Intensiva. 2016;28(1):33-39
DOI 10.5935/0103-507X.20160011
Determinar os fatores na admissão associados a readmissões na unidade de terapia intensiva em pacientes onco-hematológicos.
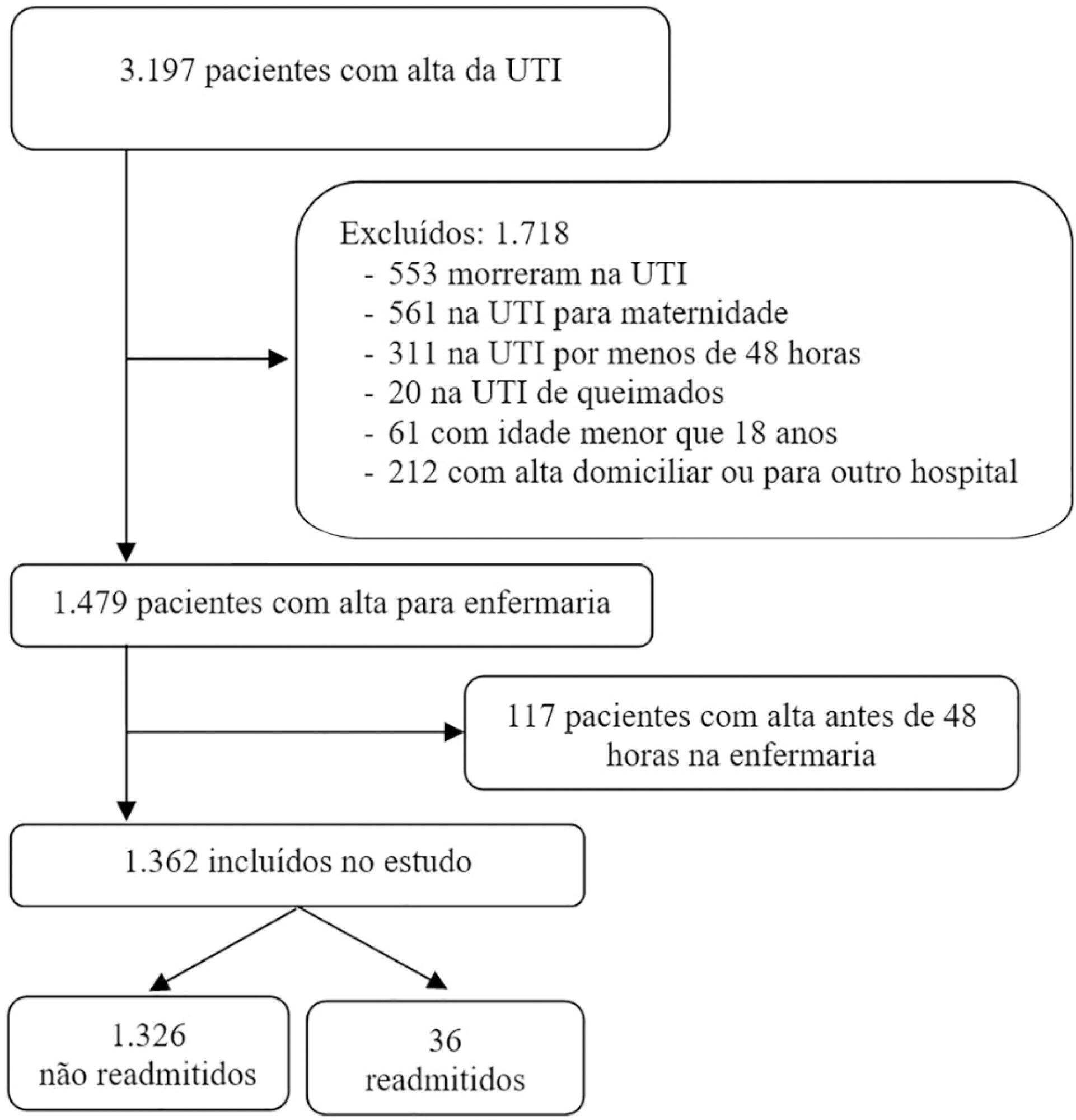
Estudo retrospectivo de coorte utilizando a base de dados de uma unidade de terapia intensiva de um hospital oncológico terciário. Os participantes foram 1.872 pacientes onco-hematológicos graves admitidos à unidade de terapia intensiva entre janeiro de 2012 e dezembro de 2014, e que sobreviveram e receberam alta da unidade. Utilizamos análises univariada e multivariada para identificar os fatores de risco na admissão associados com readmissões mais tarde à unidade de terapia intensiva.
Dos 1.872 que sobreviveram e receberam alta da unidade de terapia intensiva, 172 (9,2%) pacientes foram readmitidos após terem recebido alta da unidade. Os pacientes readmitidos tinham enfermidade mais grave, quando comparados aos do grupo que não foi readmitido, além de taxa de mortalidade hospitalar mais elevada (32,6% versus 3,7%, respectivamente; p < 0,001). Na análise multivariada, os fatores de risco independentes para readmissão à unidade de terapia intensiva foram: sexo masculino (OR: 1,5; IC95%: 1,07 - 2,12; p = 0,019), cirurgia de emergência como causa da admissão (OR: 2,91; IC95%: 1,53 - 5,54; p = 0,001), maior tempo de permanência no hospital antes da transferência para a unidade de terapia intensiva (OR: 1,02; IC95%: 1,007 - 1,035; p = 0,003) e ventilação mecânica (OR: 2,31; IC95%: 1,57 - 3,40; p < 0,001).
Nesta coorte de pacientes onco-hematológicos foram identificados alguns fatores de risco associados à readmissão na unidade de terapia intensiva, a maioria não passível de intervenção. A identificação dos fatores de risco na alta da unidade de terapia intensiva pode ser uma abordagem promissora.
Resumo
Rev Bras Ter Intensiva. 2015;27(1):51-56
DOI 10.5935/0103-507X.20150009
Avaliar as causas e os fatores associados a mortes de pacientes na enfermaria que receberam alta de unidades de terapia intensiva.
Estudo piloto, retrospectivo, observacional, de coorte. Foram avaliados os registros de todos os pacientes admitidos no período de 1º de fevereiro de 2013 a 30 de abril de 2013 em duas unidades de um hospital universitário público/privado. Dados demográficos, clínicos, escores de risco e desfechos foram retirados do Sistema de Monitorização Epimed e confirmados no sistema de registro eletrônico do hospital. Foram calculados o risco relativo e seus respectivos intervalos de confiança.
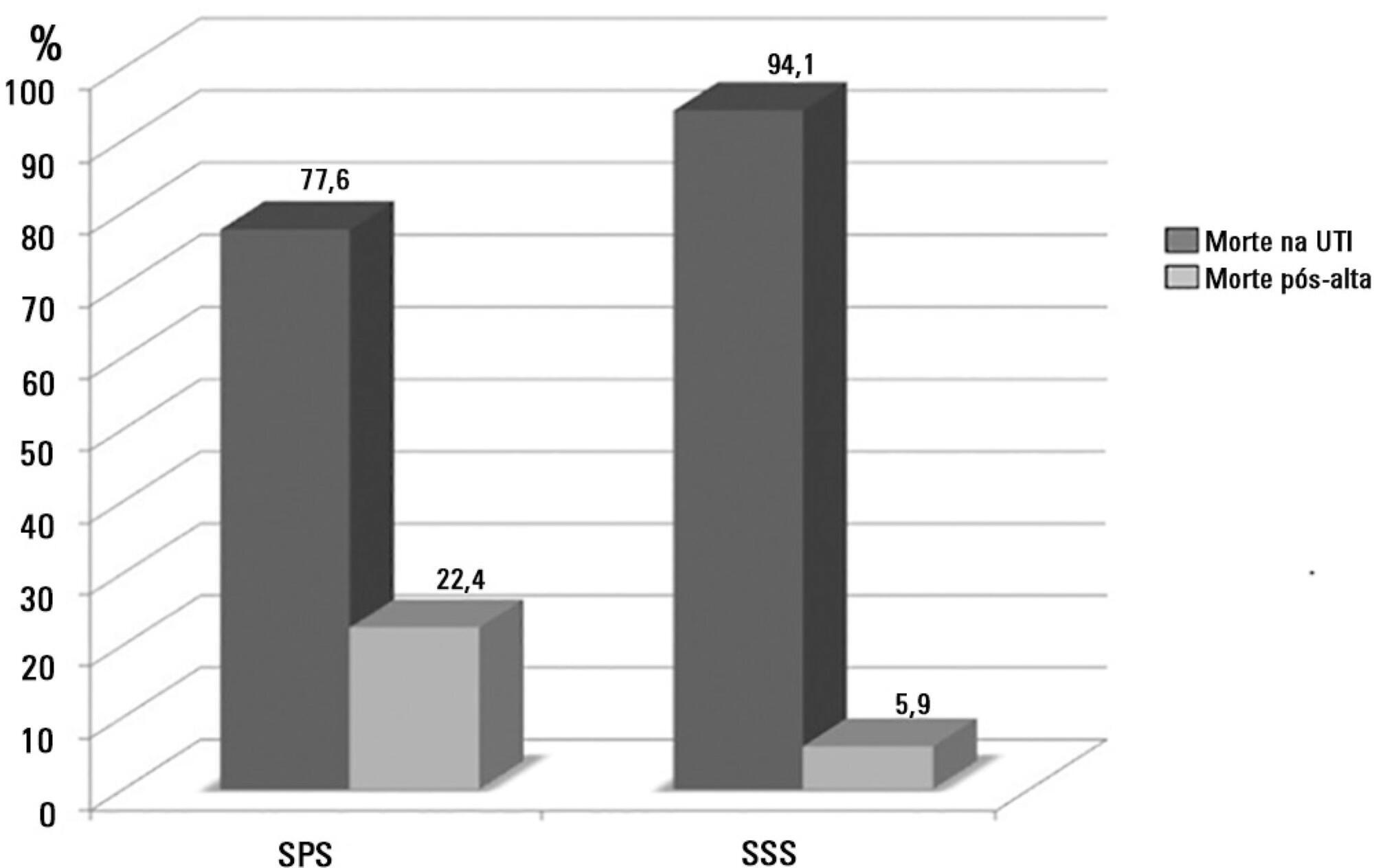
Um total de 581 pacientes foi avaliado. A taxa de mortalidade na unidade de terapia intensiva foi 20,8% e, no hospital, de 24,9%. A principal causa de óbito foi choque séptico em 58,3% dos que faleceram após a alta da unidade de terapia intensiva. Dos pacientes do sistema público de saúde, 73 (77,6%) morreram na unidade de terapia intensiva e 21 (22,4%) morreram no hospital, após a alta da unidade. Dos pacientes do Sistema Suplementar de Saúde, 48 (94,1%) morreram na unidade de terapia intensiva e 3 (5,9%) morreram no hospital, após a alta da unidade (risco relativo de 3,87; intervalo de confiança de 95% de 1,21 - 12,36; p < 0,05). A taxa de mortalidade pós-alta foi significativamente maior em pacientes com tempo de internação em unidade de terapia intensiva superior a 6 dias.
A principal causa de morte de pacientes que receberam alta da unidade de terapia intensiva e morreram na enfermaria antes da alta hospitalar foi o choque séptico. A cobertura pelo sistema público de saúde e o maior tempo de internação na unidade de terapia intensiva foram fatores associados à morte, após a alta da unidade de terapia intensiva.
Resumo
Rev Bras Ter Intensiva. 2014;26(2):130-136
DOI 10.5935/0103-507X.20140019
Avaliar o desempenho da saturação venosa central, lactato, défice de bases, níveis de proteína C-reativa, escore SOFA e SWIFT do dia da alta da unidade de terapia intensiva como preditores para readmissão de pacientes na unidade de terapia intensiva.
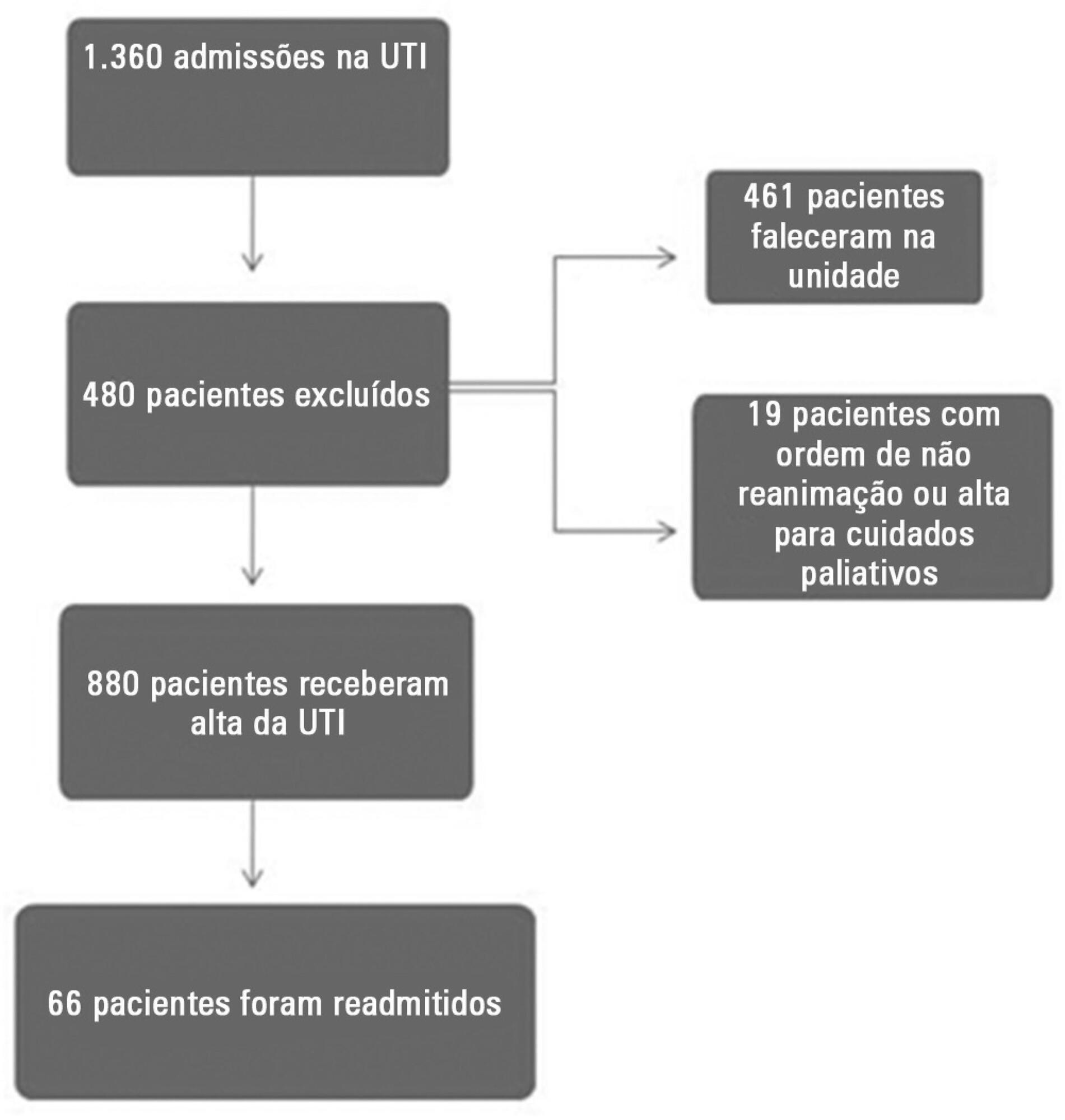
Estudo prospectivo observacional com dados coletados de 1.360 pacientes internados consecutivamente no período de agosto de 2011 a agosto de 2012 em uma unidade de terapia intensiva clínico-cirúrgica. Foram comparadas as características clínicas e os dados laboratoriais dos pacientes readmitidos e dos pacientes não readmitidos após a alta da unidade de terapia intensiva. Por meio de análise multivariada, foram identificados os fatores de risco independentemente associados à readmissão.
A proteína C-reativa, a saturação venosa central, o défice de bases, o lactato, os escores SOFA e o SWIFT não foram associados à readmissão de pacientes graves. Pacientes mais idosos e a necessidade de isolamento de contato devido a germes multirresistentes foram identificados como fatores de risco independentemente associados à readmissão na população estudada.
Os parâmetros inflamatórios e perfusionais não foram associados à readmissão. Idade e necessidade de isolamento de contato devido a germes multirresistentes foram identificados como preditores para readmissão na unidade de terapia intensiva.
Resumo
Rev Bras Ter Intensiva. 2013;25(1):32-38
DOI 10.1590/S0103-507X2013000100007
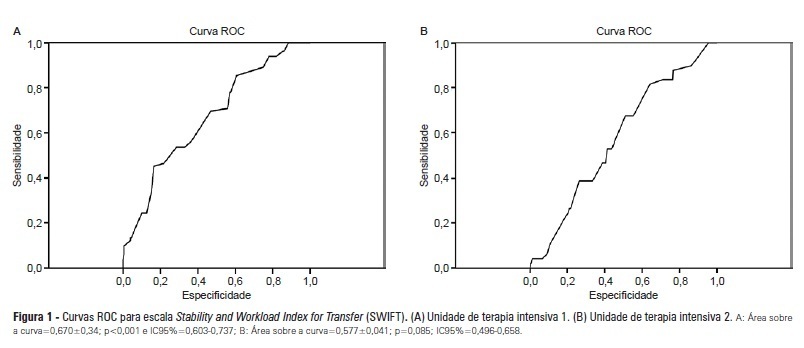
OBJETIVO: Identificar os pacientes com risco de retornar à unidade de terapia intensiva, os motivos e as taxas de readmissão, e a mortalidade após a estadia na unidade de terapia intensiva; além de descrever a sensibilidade e a especificidade da escala Stability and Workload Index for Transfer como critério de alta da unidade de terapia intensiva. MÉTODOS: Pacientes adultos críticos de unidades de terapia intensiva de dois hospitais públicos de Porto Alegre (RS) compuseram a amostra. Nas primeiras 24 horas de internação, foram obtidas informações clínicas e demográficas dos pacientes. Eles eram monitorados até seu destino final na unidade de terapia intensiva (óbito ou alta) para a realização do Stability and Workload Index for Transfer. Os óbitos durante a primeira admissão na unidade de terapia intensiva foram desconsiderados, seguindo-se com o acompanhamento dos demais pacientes, pelo sistema eletrônico dos hospitais, para a identificação das altas, óbitos e readmissões. RESULTADOS: As taxas de readmissão foram 13,7% na unidade de terapia intensiva 1 - clínica cirúrgica (UTI1) e 9,3% na unidade de terapia intensiva 2 - trauma e neurocirurgia (UTI2); as mortes após a alta da unidade de terapia intensiva foram 12,5% na UTI1 1 e 4,2% na UTI2. Houve diferença estatística significativa do Stability and Workload Index for Transfer (p<0,05) nos pacientes da UTI1 em relação ao desfecho, o que não se repetiu nos da UTI2. Na UTI1 46,5% (N=20) dos pacientes foram readmitidos de forma precoce (em menos de 48 horas de alta). A mortalidade entre os readmitidos foi alta, 69,7% (UTI1) e 48,5% (UTI2). CONCLUSÃO: A escala Stability and Workload Index for Transfer apresentou maior eficácia em reconhecer os pacientes mais propensos à readmissão e a óbitos após a alta em uma unidade de terapia intensiva clínica-cirúrgica. A readmissão dos pacientes na unidade de terapia intensiva, durante a mesma hospitalização, resultou em aumento da morbidade e mortalidade, de tempo de permanência e de custos totais.
Resumo
Rev Bras Ter Intensiva. 2009;21(4):353-358
DOI 10.1590/S0103-507X2009000400004
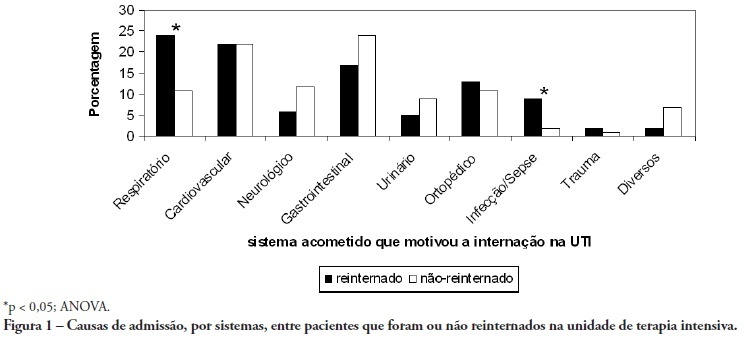
OBJETIVOS: Prever reinternação na unidade de terapia intensiva, analisando as primeiras 24 horas de pacientes após admissão em unidade de terapia intensiva. MÉTODOS: A primeira internação de pacientes de janeiro a maio de 2009 em UTI geral foi estudada. Considerou-se reinternação em unidade de terapia intensiva na mesma permanência hospitalar ou retorno em até 3 meses após alta da unidade. Pacientes que faleceram na 1ª admissão foram excluídos. Fatores demográficos, uso de assistência ventilatória e permanência na unidade de terapia intensiva por mais de 3 dias foram analisadas de forma uni e multivariada de acordo com desfecho reinternação. RESULTADOS: Quinhentos e setenta e sete pacientes foram incluídos (33 óbitos excluídos). O grupo de reinternação foi 59 pacientes, e 518 não reinternados. O tempo entre admissão índice e reinternação foi 9 (3-28) dias (18 foram readmitidos com menos de 3 dias) e 10 faleceram. Os pacientes reinternados pelo menos 1 vez na unidade de terapia intensiva apresentaram as seguintes diferenças em relação ao grupo controle: maior idade: 75 (67-81) versus 67 (56-78) anos, p<0,01; admissão por insuficiência respiratória e/ou sepse: 33 versus 13%, p<0,01; admissão clínica: 49 versus 32%, p<0,05; maior SAPS II: 27 (21-35) versus 23 (18-29) pontos, p<0,01; Charlson: 2 (1-2) versus 1 (0-2) pontos, p<0,01 e permanência maior que 3 dias na unidade de terapia intensiva na 1ª admissão (35 versus 23%, p<0,01). Após regressão logística, idade, índice de Charlson e admissão por causas respiratórias ou sepse foram independentemente associados às reinternações em unidade de terapia intensiva. CONCLUSÃO: Idade, comorbidades e admissão por insuficiência respiratória e/ou sepse estão precocemente associadas a maior risco de reinternações na unidade de terapia intensiva estudada.