Você pesquisou por:"José Colleti Junior"
Encontramos (10) resultados para a sua busca.Resumo
Crit Care Sci. 2024;36:e20240114en
DOI 10.62675/2965-2774.20240114-pt
Resumo
Rev Bras Ter Intensiva. 2016;28(2):199-200
DOI 10.5935/0103-507X.20160034
Resumo
Crit Care Sci. 2023;35(2):233-235
DOI 10.5935/2965-2774.20230018-pt
Resumo
Crit Care Sci. 2023;35(3):290-301
DOI 10.5935/2965-2774.20230388-pt
Determinar a prevalência e os fatores associados à reabilitação física de crianças em estado grave em unidades de terapia intensiva pediátrica brasileiras.
Realizou-se um estudo de prevalência pontual multicêntrico, transversal, de 2 dias, abrangendo 27 unidades de terapia intensiva pediátrica (do total de 738) no Brasil em abril e junho de 2019. Este estudo brasileiro fez parte de um grande estudo multinacional chamado Prevalence of Acute Rehabilitation for Kids in the PICU (PARK-PICU). O desfecho primário foi a prevalência de mobilidade proporcionada pela fisioterapia ou pela terapia ocupacional. Foram coletados prospectivamente dados clínicos sobre a mobilidade do paciente, possíveis eventos de segurança de mobilidade e barreiras de mobilização em pacientes admitidos por ≥ 72 horas.
As crianças com idade inferior a 3 anos eram 68% da população de pacientes. A prevalência de mobilidade fornecida pelo terapeuta foi de 74%, ou 277 dos 375 pacientes-dia. A mobilidade para fora do leito foi mais positivamente associada à presença de familiares (razão de chance ajustada de 3,31; IC95% 1,70 - 6,43) e mais negativamente associada às linhas arteriais (razão de chance ajustada de 0,16; IC95% 0,05 - 0,57). Foram relatadas barreiras à mobilização em 27% dos pacientes-dia, sendo a mais comum a falta de prescrição médica (n = 18). Registaram-se eventuais eventos de segurança em 3% de todos os eventos de mobilização.
A mobilidade proporcionada pelo terapeuta nas unidades de terapia intensiva pediátrica brasileiras é frequente. A presença de familiares foi alta e positivamente associada à mobilidade para fora do leito. A presença de fisioterapeutas 24 horas por dia nas unidades de terapia intensiva pediátrica brasileiras pode exercer papel importante na mobilização de crianças em estado grave.
Resumo
Rev Bras Ter Intensiva. 2018;30(3):338-346
DOI 10.5935/0103-507X.20180057
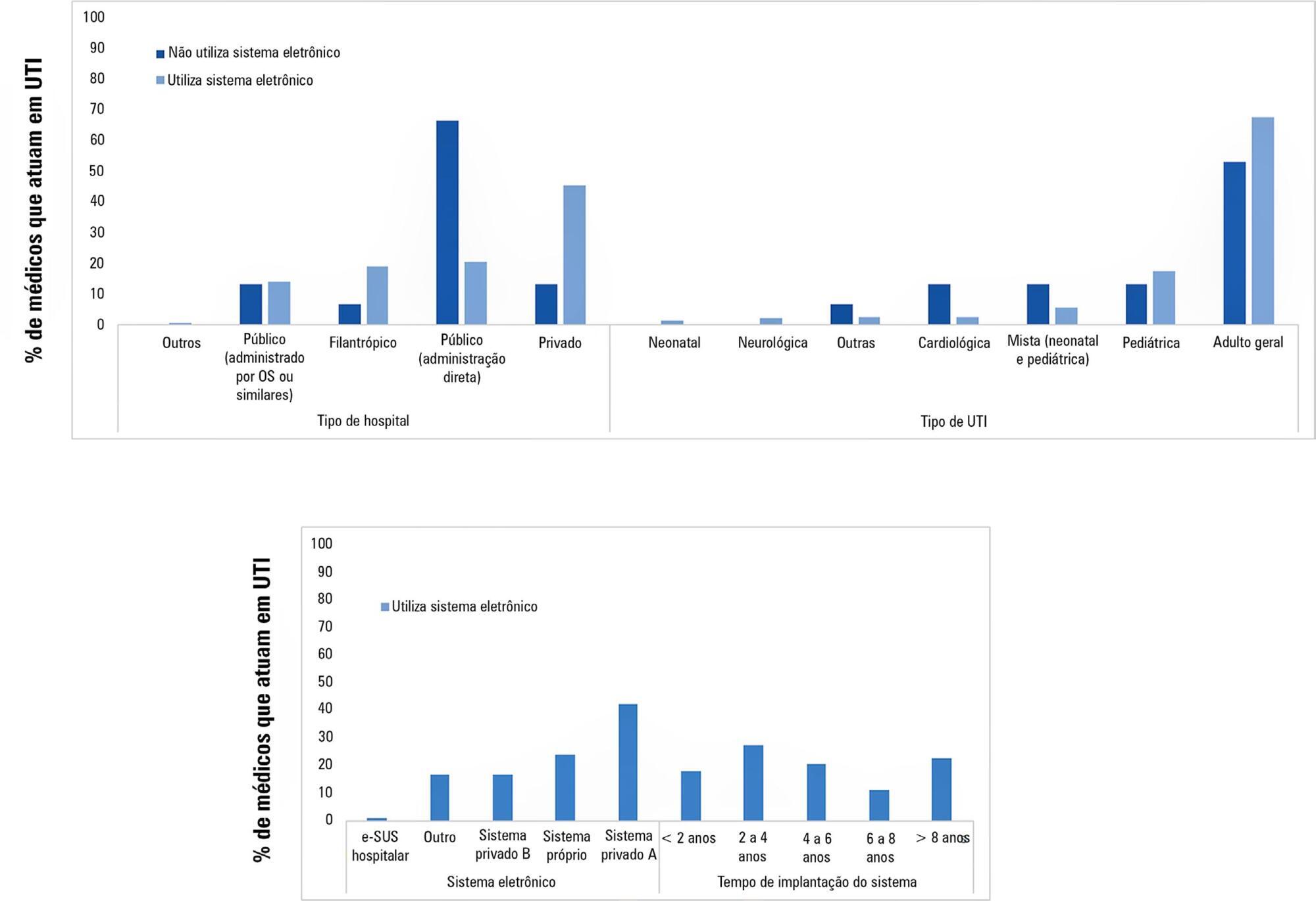
Examinar a prevalência do uso de sistemas de prontuário eletrônico nas unidades de terapia intensiva brasileiras, bem como a percepção dos médicos intensivistas em relação à contribuição dos sistemas de prontuário eletrônico para a melhoria da segurança e qualidade na prática clínica.
Por meio de questionário on-line, médicos que trabalhavam em unidades de terapia intensiva no Brasil responderam questões sobre o uso dos sistemas de prontuário eletrônico nos hospitais em que trabalhavam. As questões eram sobre o tipo de prontuário eletrônico utilizado e o nível de satisfação dos médicos com estes sistemas relativamente à melhoria na qualidade e na segurança.
Dos 4.772 convites enviados, 204 médicos responderam o questionário. A maioria utilizava sistema de prontuário e prescrição eletrônico (92,6%), trabalhava em hospitais privados (43,1%), em unidade de terapia intensiva adulto geral (66,7%), utilizava primordialmente o sistema privado A (39,2%), com tempo de implementação entre 2 a 4 anos (25,5%). Ainda, a maioria (84,6%) acreditava que o sistema eletrônico conferia mais qualidade que o sistema no papel, enquanto 76,7% percebiam uma melhor segurança nos sistemas eletrônicos comparados com aqueles no papel.
Os sistemas de prontuário eletrônico parecem ser amplamente utilizados pelos médicos intensivistas brasileiros que responderam ao questionário e, segundo os dados, parecem conferir maior qualidade e segurança que o prontuário no papel.
Resumo
Rev Bras Ter Intensiva. 2016;28(3):356-357
DOI 10.5935/0103-507X.20160063
Resumo
Rev Bras Ter Intensiva. 2021;33(3):384-393
DOI 10.5935/0103-507X.20210055
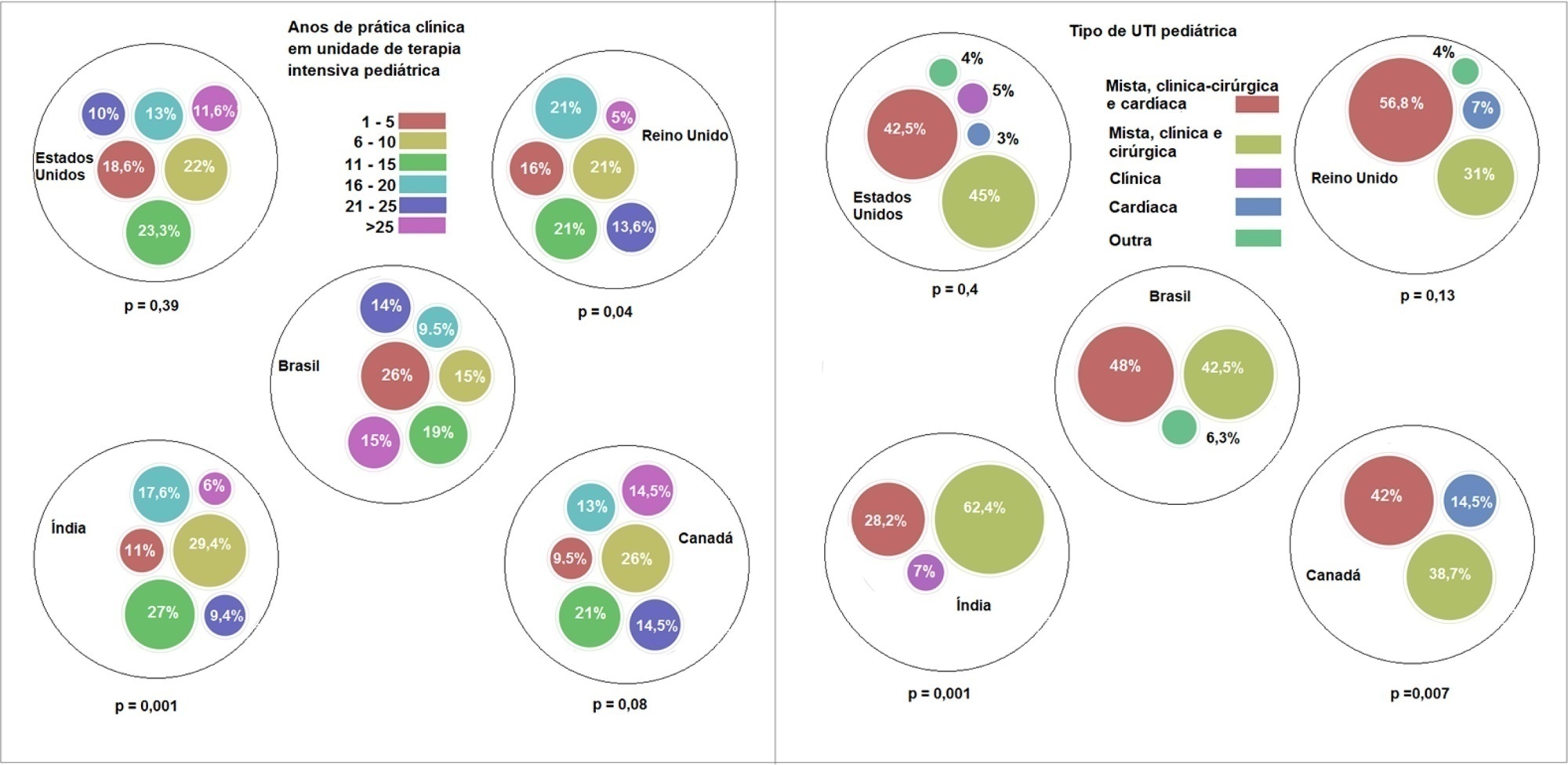
Descrever as práticas clínicas atuais relacionadas à utilização de cânula nasal de alto fluxo por intensivistas pediátricos brasileiros e compará-las com as de outros países.
Para o estudo principal, foi administrado um questionário a intensivistas pediátricos em países das Américas do Norte e do Sul, Ásia, Europa e Austrália/Nova Zelândia. Comparou-se a coorte brasileira com coortes dos Estados Unidos, Canadá, Reino Unido e Índia.
Responderam ao questionário 501 médicos, dos quais 127 eram do Brasil. Apenas 63,8% dos participantes brasileiros tinham disponibilidade de cânula nasal de alto fluxo, em contraste com 100% dos participantes no Reino Unido, no Canadá e nos Estados Unidos. Coube ao médico responsável a decisão de iniciar a utilização de uma cânula nasal de alto fluxo segundo responderam 61,2% dos brasileiros, 95,5% dos localizados no Reino Unido, 96,6% dos participantes dos Estados Unidos, 96,8% dos médicos canadenses e 84,7% dos participantes da Índia; 62% dos participantes do Brasil, 96,3% do Reino Unido, 96,6% dos Estados Unidos, 96,8% do Canadá e 84,7% da Índia relataram que o médico responsável era quem definia o desmame ou modificava as regulagens da cânula nasal de alto fluxo. Quando ocorreu falha da cânula nasal de alto fluxo por desconforto respiratório ou insuficiência respiratória, 82% dos participantes do Brasil considerariam uma tentativa com ventilação não invasiva antes da intubação endotraqueal, em comparação com 93% do Reino Unido, 88% dos Estados Unidos, 91,5% do Canadá e 76,8% da Índia. Mais intensivistas brasileiros (6,5%) do que do Reino Unido, Estados Unidos e Índia (1,6% para todos) afirmaram utilizar sedativos com frequência concomitantemente à cânula nasal de alto fluxo.
A disponibilidade de cânulas nasais de alto fluxo no Brasil ainda não é difundida. Há algumas divergências nas práticas clínicas entre intensivistas brasileiros e seus colegas estrangeiros, principalmente nos processos e nas tomadas de decisão relacionados a iniciar e desmamar o tratamento com cânula nasal de alto fluxo.
Resumo
Rev Bras Ter Intensiva. 2015;27(4):412-415
DOI 10.5935/0103-507X.20150069
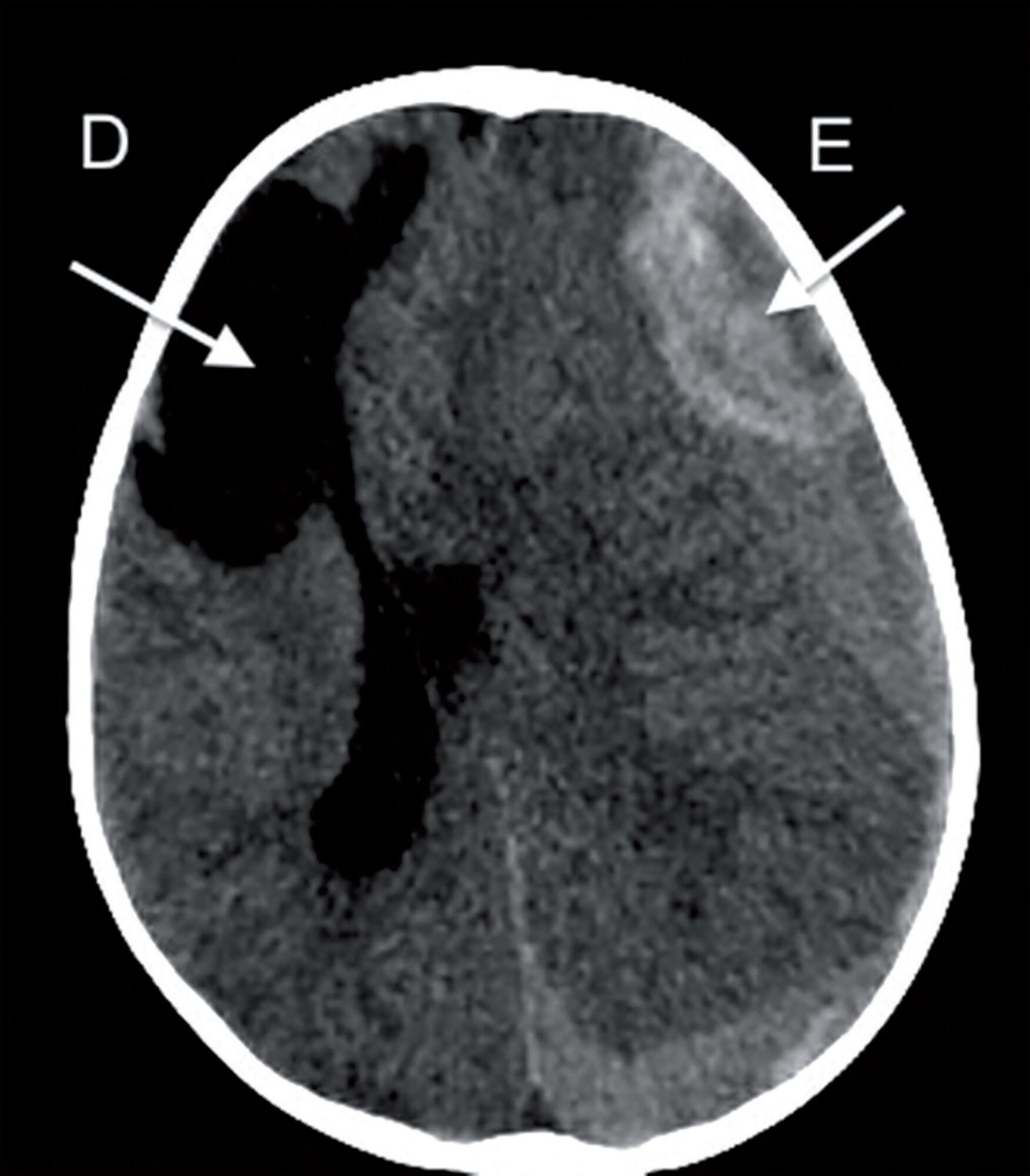
Relatamos o caso de um uma criança de 2 anos de idade que sobreviveu após um episódio agudo de hemorragia intracraniana espontânea grave com sinais clínicos e radiológicos de hipertensão intracraniana e herniação transtentorial. O paciente foi para cirurgia de urgência para drenagem do hematoma, sendo inserido um cateter para monitorar a pressão intracraniana. Na análise da tomografia de crânio inicial, antes da drenagem do hematoma, constatou-se um cisto cerebral contralateral ao hematoma que, segundo análise do neurocirurgião e do neuroradiologista, possivelmente evitou um desfecho pior, visto que o cisto serviu de acomodação para o cérebro após a hemorragia maciça. Após investigação, constatou-se tratar de um caso de hemofilia tipo A sem diagnóstico prévio. O paciente foi tratado em terapia intensiva com controle da pressão intracraniana, reposição de fator VIII e obteve alta sem sequelas neurológicas evidentes.