Resumo
Rev Bras Ter Intensiva. 2022;34(1):1-12
DOI 10.5935/0103-507X.20220001-en
Há diversas terapias sendo utilizadas ou propostas para a COVID-19, muitas carecendo de apropriada avaliação de efetividade e segurança. O propósito deste documento é elaborar recomendações para subsidiar decisões sobre o tratamento farmacológico de pacientes hospitalizados com COVID-19 no Brasil.
Um grupo de 27 membros, formado por especialistas, representantes do Ministério da Saúde e metodologistas, integra essa diretriz. Foi utilizado o método de elaboração de diretrizes rápidas, tomando por base a adoção e/ou a adaptação de recomendações a partir de diretrizes internacionais existentes (GRADE ADOLOPMENT), apoiadas pela plataforma e-COVID-19 RecMap. A qualidade das evidências e a elaboração das recomendações seguiram o método GRADE.
Foram geradas 16 recomendações. Entre elas, estão recomendações fortes para o uso de corticosteroides em pacientes em uso de oxigênio suplementar, para o uso de anticoagulantes em doses de profilaxia para tromboembolismo e para não uso de antibacterianos nos pacientes sem suspeita de infecção bacteriana. Não foi possível fazer uma recomendação quanto à utilização do tocilizumabe em pacientes hospitalizados com COVID-19 em uso de oxigênio, pelas incertezas na disponibilidade e de acesso ao medicamento. Foi feita recomendação para não usar azitromicina, casirivimabe + imdevimabe, cloroquina, colchicina, hidroxicloroquina, ivermectina, lopinavir/ ritonavir, plasma convalescente e rendesivir.
Até o momento, poucas terapias se provaram efetivas no tratamento do paciente hospitalizado com COVID-19, sendo recomendados apenas corticosteroides e profilaxia para tromboembolismo. Diversos medicamentos foram considerados ineficazes, devendo ser descartados, de forma a oferecer o melhor tratamento pelos princípios da medicina baseada em evidências e promover economia de recursos não eficazes.

Resumo
Rev Bras Ter Intensiva. 2022;34(1):107-115
DOI 10.5935/0103-507X.20220005-en
Avaliar as práticas clínicas e a organização dos recursos hospitalares durante o início da pandemia da COVID-19 no Brasil.
Foi realizado um estudo transversal multicêntrico. Um questionário on-line foi disponibilizado a médicos dos serviços de emergência e das unidades de terapia intensiva que atendiam pacientes com COVID-19. O questionário contemplava quatro aspectos: perfil dos participantes, práticas clínicas, protocolos de tratamento da COVID-19 e organização dos recursos hospitalares.
Entre maio e junho de 2020, 284 participantes (56,3% homens), com idade mediana de 39 (intervalo interquartil de 33 - 47), responderam ao questionário; 33% eram intensivistas e 9% eram especialistas em medicina de emergência. Metade dos respondentes trabalhava em hospitais públicos. Verificou-se que a ventilação não invasiva (89% versus 73%; p = 0,001) e a cânula nasal de alto fluxo (49% versus 32%; p = 0,005) encontravam-se mais frequentemente disponíveis em hospitais privados do que nos públicos. A ventilação mecânica foi mais frequentemente utilizada em hospitais públicos do que em privados (70% versus 50%; p = 0,024). Nos serviços de emergência, a pressão positiva expiratória final foi mais frequentemente ajustada de acordo com a saturação de oxigênio, enquanto nas unidades de terapia intensiva, a pressão positiva expiratória final foi ajustada de acordo com a melhor complacência pulmonar. Nos serviços de emergência, 25% dos respondentes não sabiam como ajustar a pressão positiva expiratória final. Comparativamente aos hospitais privados, os hospitais públicos tiveram menor disponibilidade de protocolos para Equipamentos de Proteção Individual durante a intubação traqueal (82% versus 94%; p = 0,005), o manejo da ventilação mecânica (64% versus 75%; p = 0,006) e o desmame dos pacientes da ventilação mecânica (34% versus 54%; p = 0,002). Finalmente, os pacientes passaram menos tempo no serviço de emergência antes de serem transferidos à unidade de terapia intensiva em hospitais privados do que em hospitais públicos (idade mediana de 2 (1 - 3) versus idade mediana de 5 (2 - 24) horas; p < 0,001).
Este estudo revelou heterogeneidade considerável entre os médicos em termos de organização dos recursos hospitalares, práticas clínicas e tratamentos durante o início da pandemia da COVID-19 no Brasil.
Resumo
Rev Bras Ter Intensiva. 2022;34(1):124-130
DOI 10.5935/0103-507X.20220006-en
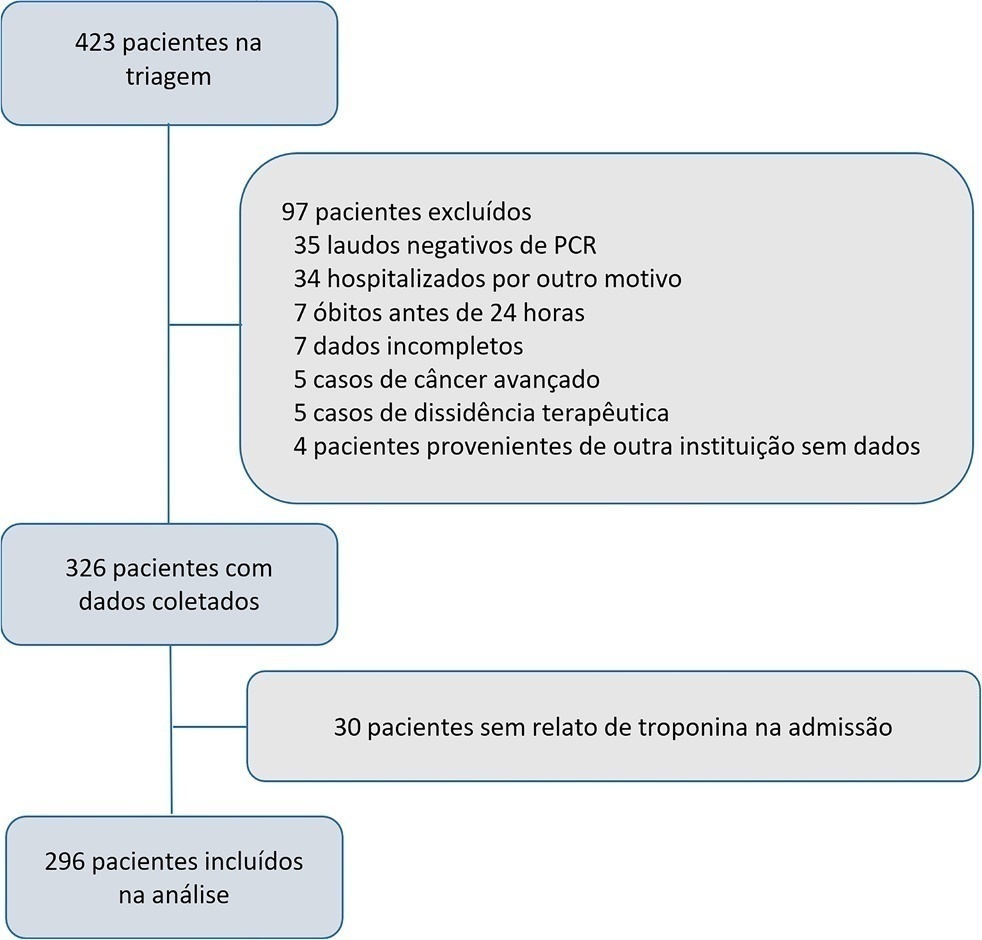
O presente estudo avaliou a prevalência da elevação da troponina e sua capacidade de prever a mortalidade em 60 dias em pacientes com COVID-19 internados em unidade de terapia intensiva.
Um estudo longitudinal prospectivo e unicêntrico foi realizado em uma coorte de pacientes em terapia intensiva devido a diagnóstico de COVID-19 confirmado, usando teste de reação em cadeia da polimerase em tempo real de maio a dezembro de 2020. Uma curva Característica de Operação do Receptor foi construída para predizer o óbito de acordo com o nível de troponina, calculando a área sob a curva e seus intervalos de confiança. Um modelo de risco proporcional de Cox foi gerado para relatar as razões de risco com intervalo de confiança de 95% e o valor de p para sua associação com mortalidade em 60 dias.
Foram incluídos 296 pacientes com taxa de mortalidade em 60 dias de 51%. A troponina foi positiva em 39,9% (29,6% versus 49,7% em sobreviventes e não sobreviventes, respectivamente). Foi encontrada área sob a curva de 0,65 (IC95% 0,59 - 0,71) para prever a mortalidade. O modelo univariado de Cox demonstrou razão de risco de 1,94 (IC95% 1,41 - 2,67) e p < 0,001, mas essa relação não se manteve no modelo de análise multivariado, no qual a razão de risco foi de 1,387 (IC95% 0,21 - 1,56) e o valor de p foi de 0,12.
A elevação da troponina é frequentemente encontrada em pacientes em terapia intensiva para COVID-19. Embora seus níveis sejam maiores em pacientes que vão a óbito, nenhuma relação foi encontrada em um modelo de análise multivariado, o que indica que a troponina não deve ser utilizada como único marcador prognóstico de mortalidade nessa população.
Resumo
Rev Bras Ter Intensiva. 2022;34(1):131-140
DOI 10.5935/0103-507X.20220007-en
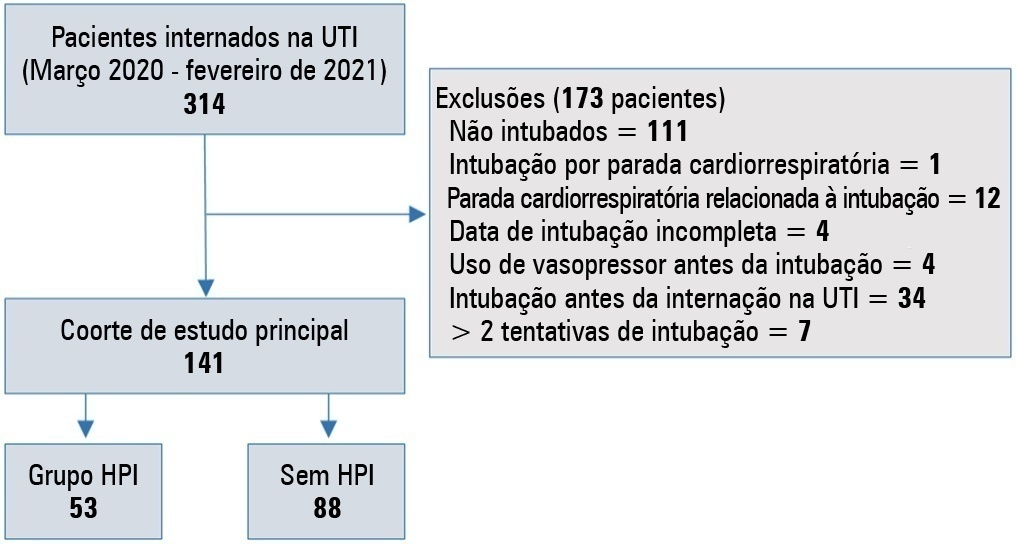
Avaliar a incidência de fatores de risco para hipotensão pósintubação em pacientes críticos com COVID-19.
Foi realizado um estudo retrospectivo com 141 pacientes com COVID-19 que foram intubados na unidade de terapia intensiva. Hipotensão pós-intubação foi definida como a necessidade de qualquer dose de vasopressor a qualquer momento em até 60 minutos após a intubação. Pacientes com parada cardiorrespiratória relacionada à intubação e hipotensão antes da intubação foram excluídos do estudo.
Dos 141 pacientes incluídos, 53 pacientes (37,5%) e 43,6% dos pacientes (n = 17) eram do sexo feminino. A idade mediana do grupo com hipotensão pós-intubação foi de 75 anos (amplitude interquartil: 67,0 - 84,0). Na análise multivariada, índice de choque ≥ 0,90 (RC = 7,76; IC95% 3,14 - 19,21; p < 0,001), níveis de albumina < 2,92g/dL (RC = 3,65; IC95% 1,49 - 8,96; p = 0,005) e níveis de procalcitonina (RC = 1,07, IC95% 1,01 - 1,15; p = 0,045) foram fatores de risco independentes para hipotensão pós-intubação. A mortalidade hospitalar foi semelhante em pacientes com hipotensão pós-intubação e pacientes sem hipotensão pós-intubação (92,5% versus 85,2%; p = 0,29).
A incidência de hipotensão pós-intubação foi de 37,5% em pacientes críticos com COVID-19. Um índice de choque ≥ 0,90 e níveis de albumina < 2,92g/ dL foram independentemente associados à hipotensão pós-intubação. Além disso, índice de choque ≥ 0,90 pode ser uma ferramenta do leito antes da intubação endotraqueal. Neste estudo, a hipotensão pós-intubação não esteve associada ao aumento da mortalidade hospitalar em pacientes com COVID-19.
Resumo
Rev Bras Ter Intensiva. 2022;34(1):141-146
DOI 10.5935/0103-507X.20220008-en
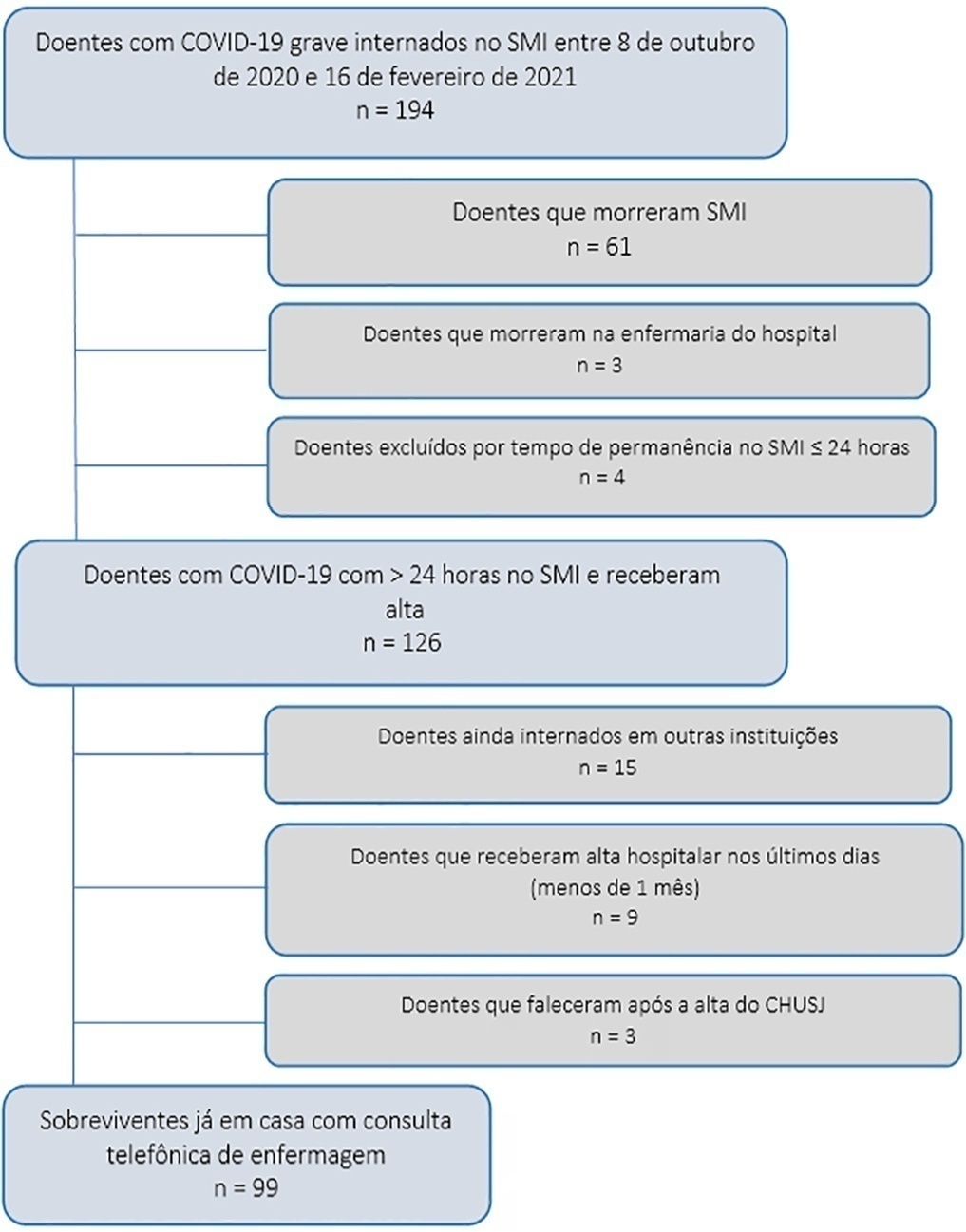
Avaliar a qualidade de vida relacionada com a saúde e a incapacidade no primeiro mês após a alta para domicílio de todos os sobreviventes de COVID-19 grave internados por mais de 24 horas no Serviço de Medicina Intensiva.
Estudo realizado no Serviço de Medicina Intensiva do Centro Hospitalar Universitário São João, entre 8 de outubro de 2020 e 16 de fevereiro de 2021. Aproximadamente 1 mês após a alta para domicílio, uma enfermeira com experiência em medicina intensiva realizou uma consulta telefônica a 99 sobreviventes, aplicando os questionários EuroQol Five-Dimensional Five-Level e World Health Disability Assessment Schedule 2.0 - 12 itens.
A média de idade da população estudada foi de 63 ± 12 anos, e 32,5% foram submetidos à ventilação mecânica invasiva. O Simplified Acute Physiology Score médio foi de 35 ± 14, e o Índice de Comorbilidades de Charlson foi de 3 ± 2. O tempo de internamento em medicina intensiva e no hospital foi de 13 ± 22 e 22 ± 25 dias, respectivamente. A média da Escala Visual Analógica da EuroQol foi de 65% (± 21), sendo que apenas 35,3% dos sobreviventes não apresentaram ou tiveram problemas ligeiros para realizar suas atividades habituais, a maioria com algum grau de dor/desconforto e ansiedade/depressão. O World Health Disability Assessment Schedule 2.0 - 12 itens, mostrou incapacidade marcada em retomar o trabalho habitual ou atividades comunitárias e na mobilidade. O uso de ambas as ferramentas sugeriu que o estado de saúde dos sobreviventes seria pior do que a sua percepção.
A identificação precoce de sequelas pode ajudar a definir fluxos e prioridades para a reabilitação e reinserção após a COVID-19 grave.
Resumo
Rev Bras Ter Intensiva. 2022;34(1):147-153
DOI 10.5935/0103-507X.20220009-en
Avaliar a probabilidade de atingir o alvo pela razão entre a área sob a curva e a concentração inibitória mínima de vancomicina em pacientes pediátricos após o esquema de dose empírica e demonstrar a aplicabilidade desse método para o monitoramento da vancomicina.
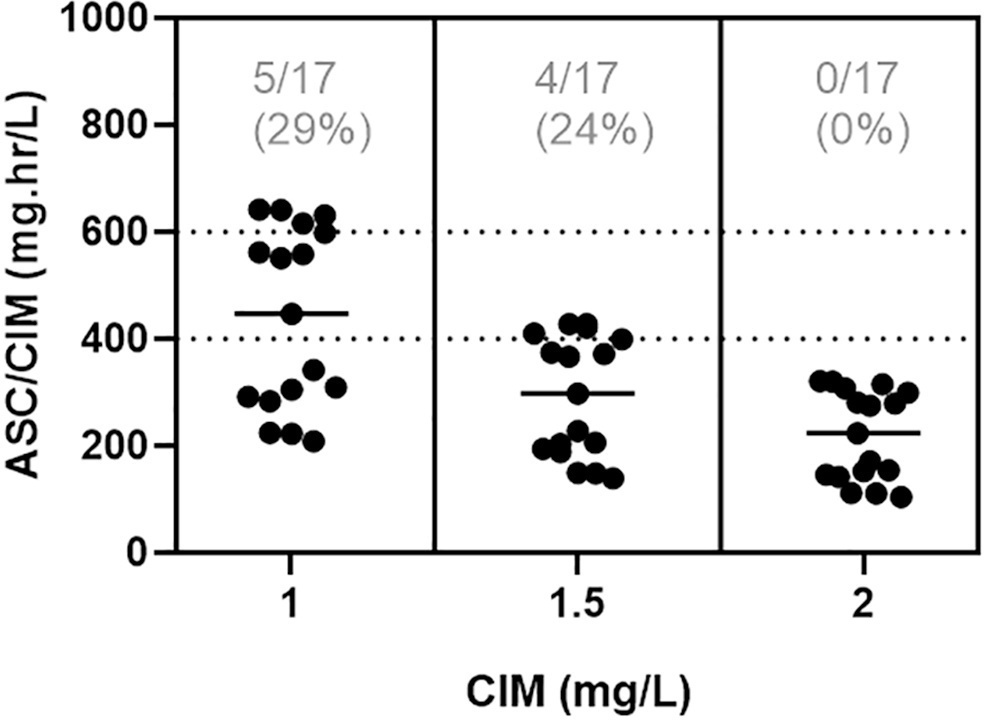
Foi realizado um estudo de coorte retrospectivo que incluiu pacientes pediátricos com função renal normal internados entre janeiro e dezembro de 2020. O modelo de um compartimento com cinética de primeira ordem foi utilizado para estimar os parâmetros farmacocinéticos, e a área sob a curva foi calculada pela regra do trapézio. O alvo terapêutico foi definido como a razão entre a área sob a curva e a concentração inibitória mínima ≥ 400 e < 600. O teste do qui-quadrado foi aplicado para comparar a probabilidade de atingir o alvo nos grupos etários, enquanto os parâmetros farmacocinéticos foram comparados pelo teste de Kruskal-Wallis com o teste de Dunn para análises post hoc. Consideraram-se significativos os valores de p < 0,05.
Foram analisados, no total, 42 pares de níveis de vancomicina de 17 pacientes inscritos neste estudo. Após a dose diária empírica de vancomicina, o alvo terapêutico foi atingido em cinco (29%) pacientes; quatro pacientes (24%) apresentavam razão entre a área sob a curva inicial supraterapêutica e o valor de concentração inibitória mínima (> 600mg.h/L) e oito (47%) tinham valores subterapêuticos (< 400mg.h/L). Os patógenos mais identificados foram Staphylococcus spp. (n = 7). Os níveis de vale e as áreas sob a curva mostraram valores moderados de correlação (R2 = 0,73). Um (6%) paciente apresentou lesão renal aguda.
A maioria dos pacientes não atingiu o alvo terapêutico com esquema de dose empírica de vancomicina, e a implementação de dosagem baseada na área sob a curva usando duas medições de amostra permitiu ajustes de dose em tempo real com base nos parâmetros farmacocinéticos dos indivíduos.
Resumo
Rev Bras Ter Intensiva. 2022;34(1):154-162
DOI 10.5935/0103-507X.20220010-en
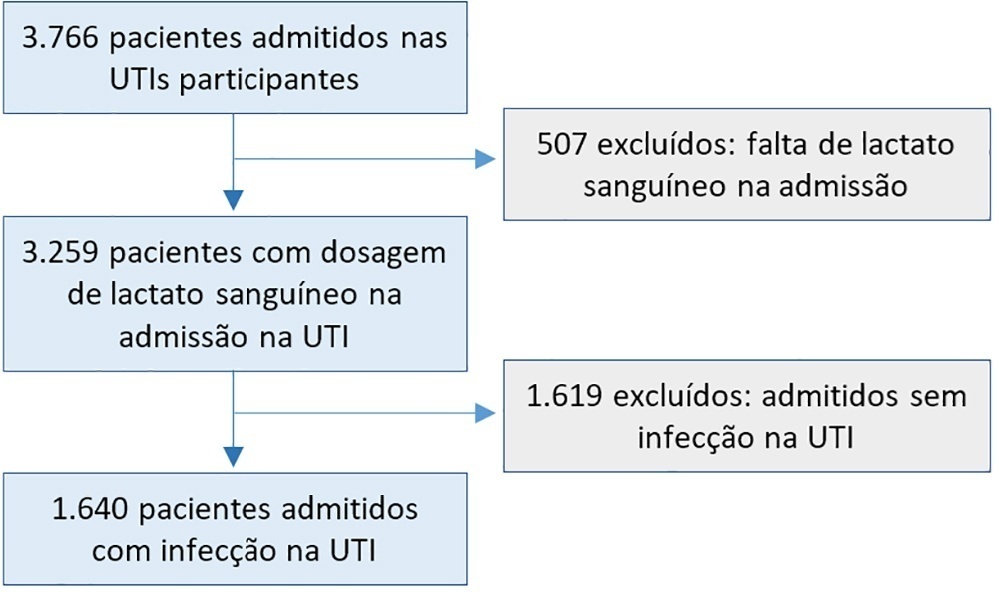
Avaliar a influência das características dos pacientes na hiperlactatemia em uma população admitida com infecção em unidades de terapia intensiva, bem como a influência da gravidade da hiperlactatemia na mortalidade hospitalar.
Foi realizada uma análise post hoc da hiperlactatemia no INFAUCI, um estudo nacional prospectivo, observacional e multicêntrico, que incluiu 14 unidades de terapia intensiva portuguesas. Foram selecionados pacientes admitidos com infecção em unidades de terapia intensiva com dosagem de lactato nas primeiras 12 horas de admissão. A sepse foi identificada de acordo com a definição Sepsis-2 aceita no momento da coleta de dados. A gravidade da hiperlactatemia foi classificada como leve (2 - 3,9mmol/L), moderada (4,0 - 9,9mmol/L) ou grave (> 10mmol/L).
De 1.640 pacientes admitidos com infecção, a hiperlactatemia ocorreu em 934 (57%) e foi classificada como leve, moderada e grave em 57,0%, 34,4% e 8,7% dos pacientes, respectivamente. A presença de hiperlactatemia e um maior grau de hiperlactatemia se associaram a um maior Simplified Acute Physiology Score II, a maior Índice de Comorbidade de Charlson e à presença de choque séptico. Em relação à curva Receiver Operating Characteristic do lactato para mortalidade hospitalar, foi encontrada área sob a curva de 0,64 (IC95% 0,61 - 0,72), que aumentou para 0,71 (IC95% 0,68 - 0,74) quando se combinou o Sequential Organ Failure Assessment. A mortalidade intra-hospitalar com outras covariáveis ajustadas pelo Simplified Acute Physiology Score II se associou à hiperlactatemia moderada e grave, com razão de chances de 1,95 (IC95% 1,4 - 2,7; p < 0,001) e 4,54 (IC95% 2,4 - 8,5; p < 0,001), respectivamente.
Os níveis de lactato sanguíneo correlacionam-se independentemente com a mortalidade intra-hospitalar para graus moderados e graves de hiperlactatemia.
Resumo
Rev Bras Ter Intensiva. 2022;34(1):166-175
DOI 10.5935/0103-507X.20220011-en
Avaliar se as escalas de desempenho físico funcional e a pergunta surpresa (“Eu ficaria surpreso se esse paciente morresse em 6 meses?”) predizem limitações de suporte de vida e mortalidade em pacientes críticos não cirúrgicos.
Participaram desta coorte prospectiva 114 pacientes admitidos do serviço de emergência em uma unidade de terapia intensiva. O desempenho físico funcional foi avaliado pelo Palliative Prognostic Score, pela Escala de Desempenho de Karnofsky e pela escala de Atividades de Vida Diária de Katz. Dois intensivistas responderam à pergunta surpresa.
Os escores de desempenho físico funcional propostos foram significativamente menores em pacientes com limitações de suporte de vida e naqueles que vieram a óbito durante a hospitalização. A resposta negativa à pergunta surpresa foi mais frequente no mesmo subgrupo de pacientes. A análise univariada ajustada mostrou aumento da razão de chances para limitações de suporte de vida e morte em relação à escala de Atividades de Vida Diária (1,35 [1,01 - 1,78] e 1,34 [1,0 - 1,79], respectivamente) e uma resposta negativa para a pergunta surpresa (42,35 [11,62 - 154,43] e 47,79 [11,41 - 200,25], respectivamente), com p < 0,05 para todos os resultados.
Todas as escalas de desempenho físico funcional apresentaram escores mais baixos em não sobreviventes e em pacientes com limitações de suporte de vida. A redução da capacidade funcional prévia à internação e a resposta negativa à pergunta surpresa aumentaram as chances de limitações de suporte de vida e mortalidade em nossa coorte de pacientes não cirúrgicos da unidade de terapia intensiva com entrada no serviço de emergência.