Você pesquisou por:"Wagner Luis Nedel"
Encontramos (9) resultados para a sua busca.Resumo
Crit Care Sci. 2024;36:e20240012en
DOI 10.62675/2965-2774.20240012-pt
Resumo
Crit Care Sci. 2024;36:e20240003en
DOI 10.62675/2965-2774.20240003-pt
Resumo
Rev Bras Ter Intensiva. 2020;32(1):156-158
DOI 10.5935/0103-507X.20200023
Resumo
Rev Bras Ter Intensiva. 2016;28(2):161-166
DOI 10.5935/0103-507X.20160031
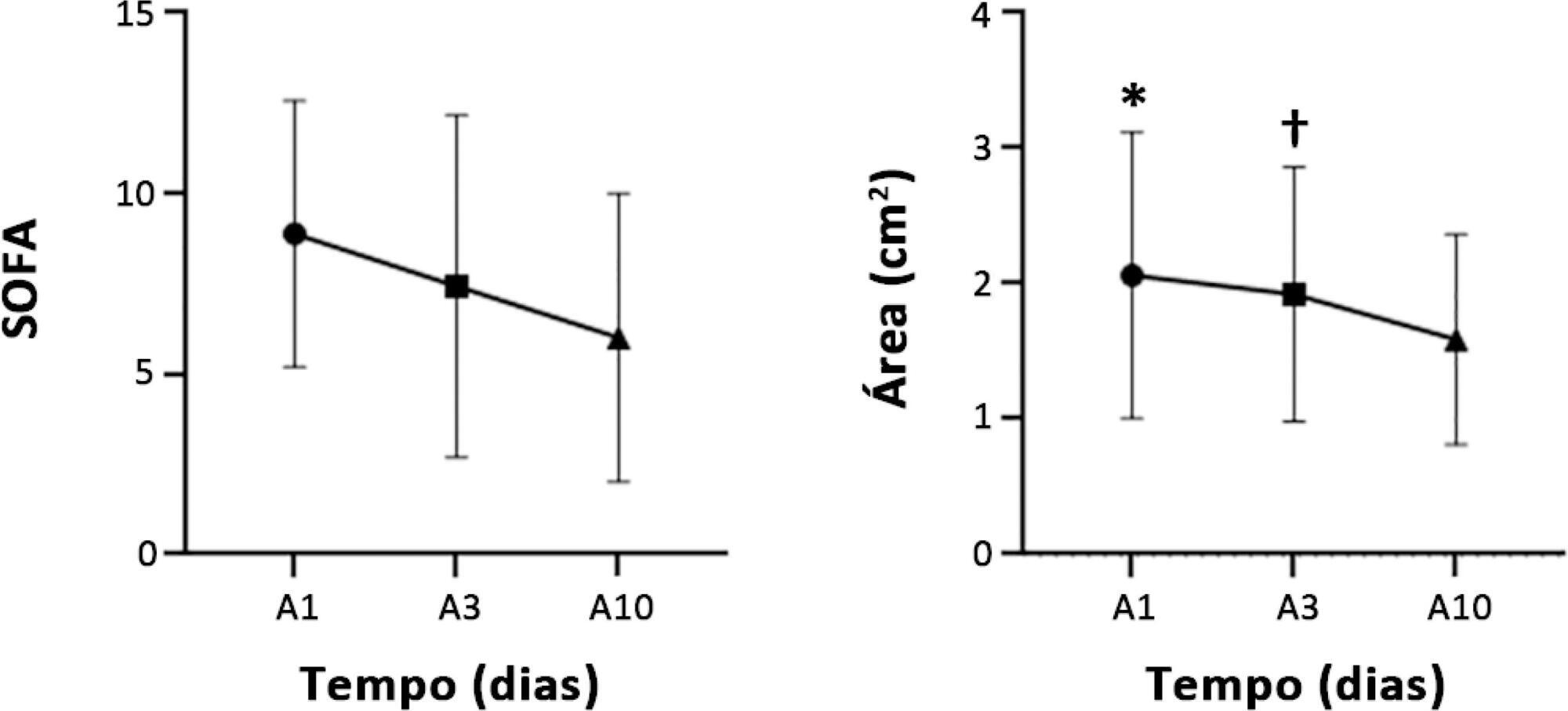
Correlacionar os níveis de thrombin activatable fibrinolysis inhibitor no pós-operatório imediato e com 24 horas de pós-operatório com o volume de sangramento tansoperatório.
Foram analisados vinte e um pacientes alocados imediatamente antes do transplante hepático (eletivo ou de urgência), com coleta de amostras sanguíneas para análise de thrombin activatable fibrinolysis inhibitor em três diferentes momentos: imediatamente antes do transplante hepático (thrombin activatable fibrinolysis inhibitor pré-operatório), imediatamente após o procedimento cirúrgico (thrombin activatable fibrinolysis inhibitor pós-operatório imediato) e após 24 horas do final da cirurgia (thrombin activatable fibrinolysis inhibitor 24 horas pós-operatório). O principal desfecho do estudo foi correlacionar os níveis de thrombin activatable fibrinolysis inhibitor pré-operatório e de thrombin activatable fibrinolysis inhibitor pós-operatório imediato com perda sanguínea no transoperatório.
Houve correlação entre thrombin activatable fibrinolysis inhibitor pré-operatório e o volume de sangramento (ρ = -0,469; p = 0,05), mas não de thrombin activatable fibrinolysis inhibitor pós-operatório imediato (ρ = -0,062; p = 0,79). Em análise de regressão linear, nenhuma das variáveis incluídas (hemoglobina pré, fibrinogênio pré e thrombin activatable fibrinolysis inhibitor pré-operatório) se mostrou preditor de sangramento. Houve tendência semelhante na variação entre os níveis de thrombin activatable fibrinolysis inhibitor durante os três diferentes momentos e os níveis de fibrinogênio. Pacientes que evoluíram a óbito em até 6 meses (14,3%) apresentaram níveis diminuídos de thrombin activatable fibrinolysis inhibitor pré-operatório e de thrombin activatable fibrinolysis inhibitor pós-operatório imediato, comparando-se aos sobreviventes (pré-operatório: 1,3 ± 0,15 versus 2,55 ± 0,53; p = 0,06; e pós-operatório imediato: 1,2 ± 0,15 versus 2,5 ± 0,42; p = 0,007).
Houve correlação moderada entre thrombin activatable fibrinolysis inhibitor pré-operatório e o sangramento transoperatório em transplante hepático, porém seu papel preditivo independente de outras variáveis ainda permaneceu incerto. Thrombin activatable fibrinolysis inhibitor pré-operatório e pós-operatório imediato podem ter um papel na avaliação da sobrevida dessa população, necessitando-se confirmar em novos estudos, de maior tamanho amostral.
Resumo
Crit Care Sci. 2023;35(2):163-167
DOI 10.5935/2965-2774.20230009-pt
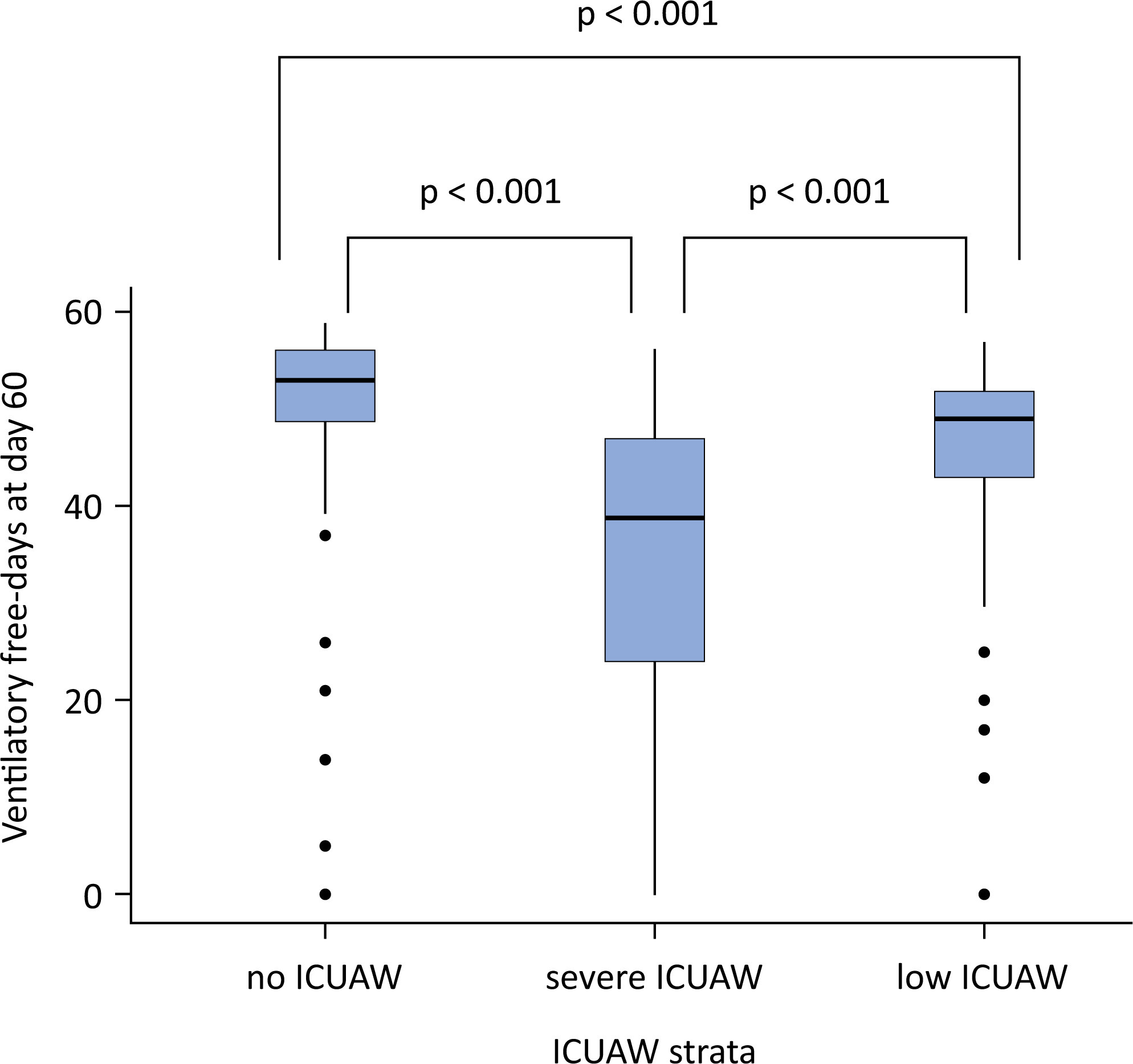
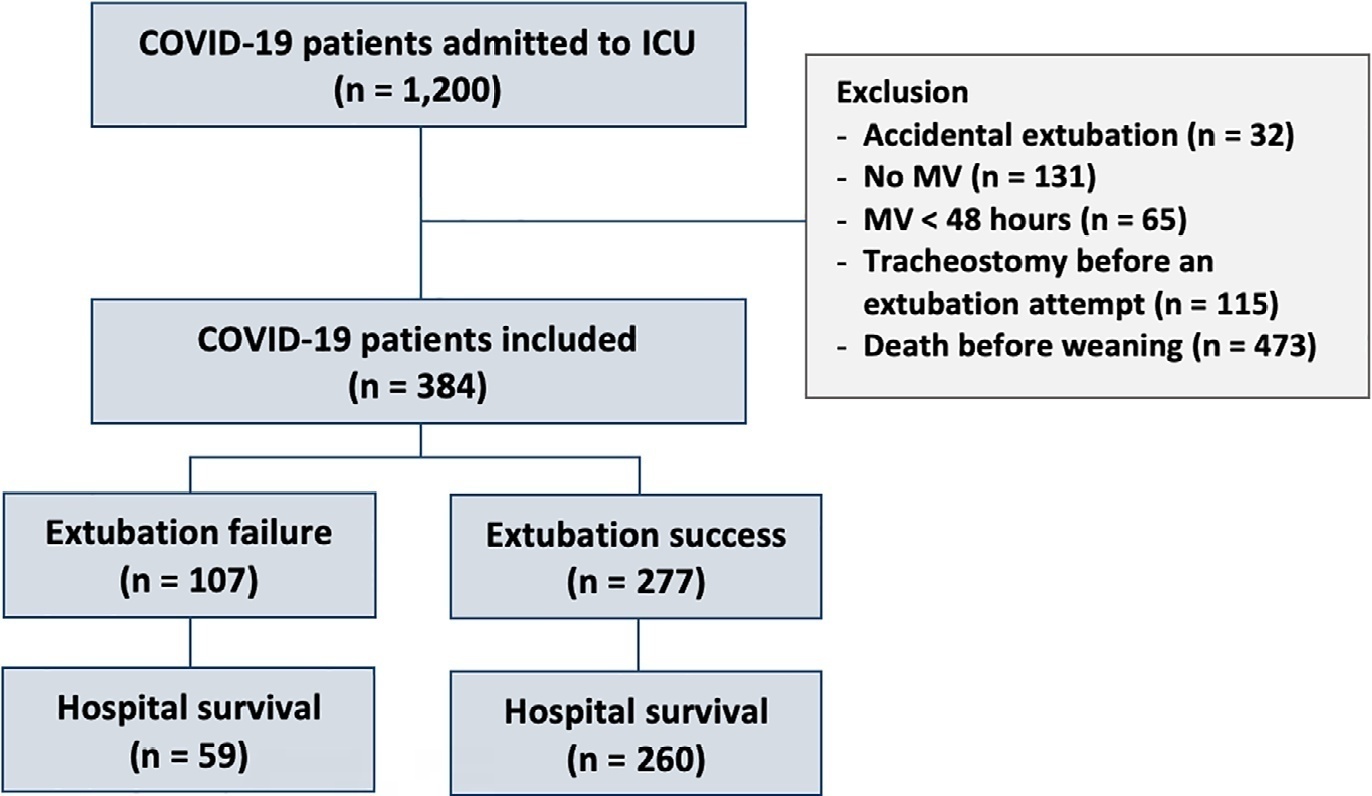
Avaliar o desfecho da extubação em pacientes com COVID-19 e o uso da ventilação não invasiva no processo de desmame.
Este estudo retrospectivo, observacional e unicêntrico foi realizado em pacientes com COVID-19 com 18 anos ou mais, internados em uma unidade de terapia intensiva entre abril de 2020 e dezembro de 2021, colocados sob ventilação mecânica por mais de 48 horas com progressão para o desmame. A extubação precoce foi definida como a extubação sem um teste de ventilação espontânea e com uso imediato de ventilação não invasiva após a extubação. Em pacientes submetidos a um teste de ventilação espontânea, a ventilação não invasiva poderia ser usada como assistência ventilatória profilática, quando iniciada imediatamente após a extubação (ventilação não invasiva profilática), ou como terapia de resgate em casos de insuficiência respiratória pós-extubação (ventilação não invasiva terapêutica). O desfecho primário foi falha de extubação durante a internação na unidade de terapia intensiva.
Foram incluídos 384 pacientes extubados. A falha de extubação foi observada em 107 (27,9%) pacientes. Quarenta e sete (12,2%) pacientes receberam ventilação não invasiva profilática. Em 26 (6,8%) pacientes, a extubação precoce foi realizada com o uso imediato de ventilação não invasiva. A ventilação não invasiva para o manejo da insuficiência respiratória pós-extubação foi administrada em 64 (16,7%) pacientes.
Os pacientes com COVID-19 apresentaram alta taxa de falha de extubação. Apesar do alto risco de falha de extubação, observamos baixo uso de ventilação não invasiva profilática nesses pacientes.
Resumo
Rev Bras Ter Intensiva. 2020;32(1):17-27
DOI 10.5935/0103-507X.20200005
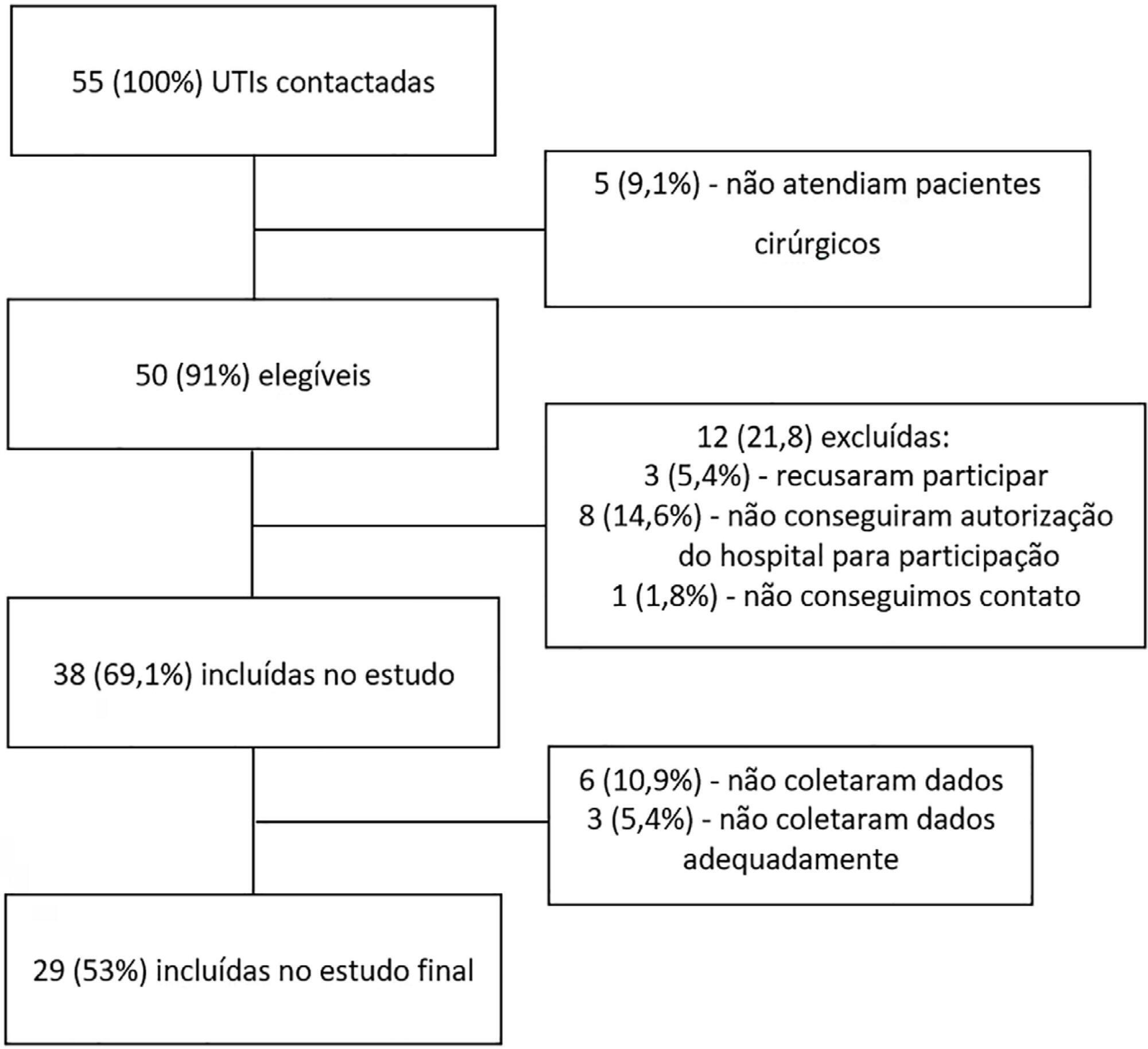
Definir o perfil epidemiológico e os principais determinantes de morbimortalidade dos pacientes cirúrgicos não cardíacos de alto risco no Brasil.
Estudo prospectivo, observacional e multicêntrico. Todos os pacientes cirúrgicos não cardíacos admitidos nas unidades de terapia intensiva, ou seja, considerados de alto risco, no período de 1 mês, foram avaliados e acompanhados diariamente por, no máximo, 7 dias na unidade de terapia intensiva, para determinação de complicações. As taxas de mortalidade em 28 dias de pós-operatório, na unidade de terapia intensiva e hospitalar foram avaliadas.
Participaram 29 unidades de terapia intensiva onde foram realizadas cirurgias em 25.500 pacientes, dos quais 904 (3,5%) de alto risco (intervalo de confiança de 95% - IC95% 3,3% - 3,8%), tendo sido incluídos no estudo. Dos pacientes envolvidos, 48,3% eram de unidades de terapia intensiva privadas e 51,7% de públicas. O tempo de internação na unidade de terapia intensiva foi de 2,0 (1,0 - 4,0) dias e hospitalar de 9,5 (5,4 - 18,6) dias. As taxas de complicações foram 29,9% (IC95% 26,4 - 33,7) e mortalidade em 28 dias pós-cirurgia 9,6% (IC95% 7,4 - 12,1). Os fatores independentes de risco para complicações foram Simplified Acute Physiology Score 3 (SAPS 3; razão de chance − RC = 1,02; IC95% 1,01 - 1,03) e Sequential Organ Failure Assessment Score (SOFA) da admissão na unidade de terapia intensiva (RC =1,17; IC95% 1,09 - 1,25), tempo de cirurgia (RC = 1,001; IC95% 1,000 - 1,002) e cirurgias de emergências (RC = 1,93; IC95% 1,10 - 3,38). Em adição, foram associados com mortalidade em 28 dias idade (RC = 1,032; IC95% 1,011 - 1,052) SAPS 3 (RC = 1,041; IC95% 1,107 - 1,279), SOFA (RC = 1,175; IC95% 1,069 - 1,292) e cirurgias emergenciais (RC = 2,509; IC95% 1,040 - 6,051).
Pacientes com escores prognósticos mais elevados, idosos, tempo cirúrgico e cirurgias emergenciais estiveram fortemente associados a maior mortalidade em 28 dias e mais complicações durante permanência em unidade de terapia intensiva.
Resumo
Crit Care Sci. 2023;35(4):411-412
DOI 10.5935/2965-2774.20230222-pt