Você pesquisou por:"Antonio Carlos Lopes"
Encontramos (6) resultados para a sua busca.Resumo
Rev Bras Ter Intensiva. 2006;18(3):292-297
DOI 10.1590/S0103-507X2006000300012
JUSTIFICATIVA E OBJETIVOS: A Síndrome de Stevens Johnson (SSJ) e Necrólise Epidérmica Tóxica (NET) são reações cutâneas graves, com potencial para morbidade e mortalidade elevadas acometendo a pele e a membrana mucosa necessitando de cuidados de medicina intensiva. O objetivo deste artigo foi apresentar revisão da literatura sobre SSJ e NET. CONTEÚDO: Este artigo revisa os conceitos básicos, diagnóstico, quadro clínico e o princípio de tratamento em Unidade de Terapia Intensiva da SSJ e NET. CONCLUSÕES: Estas doenças caracterizam emergências dermatológicas e seu adequado manuseio e cuidado deve fazer parte do conhecimento rotineiro do médico intensivista.

Resumo
Rev Bras Ter Intensiva. 2006;18(3):307-310
DOI 10.1590/S0103-507X2006000300014
JUSTIFICATIVA E OBJETIVOS: A polineuropatia axonal difusa, hoje mais conhecida como polineuropatia do paciente crítico (PPC), tem sido relatada por autores há décadas, porém, apenas nos últimos 30 anos, ocupa maior importância como causa de dependência prolongada de ventilação mecânica, em pacientes gravemente enfermos internados em Unidades de Terapia Intensiva. Esta revisão teve por objetivo apresentar os princípios tópicos que norteiam a fisiopatologia, diagnóstico e tratamento desta doença em Medicina intensiva. CONTEÚDO: A importância da PPC como complicação inicial do choque séptico e em pacientes com disfunção de múltiplos de órgãos e sistemas (DMOS) está claramente descrita como responsável pelo prolongamento da permanência na UTI e, também pela redução gradativa da probabilidade de sobrevida. Sugere-se que a polineuropatia esteja relacionada com as citocinas envolvidas na sepse, além de outros mediadores que aumentariam a permeabilidade dos vasos, resultando em edema endoneural e lesão axonal. Seu início é de difícil diagnóstico, geralmente sendo possível apenas quando as complicações da sepse ou falência de múltiplos órgãos tenham sido adequadamente controladas. O diagnóstico é feito através da eletroneuromiografia. Apesar de ainda não haver nenhum tratamento medicamentoso efetivo, além do controle da doença de base, é censo comum, entre equipes multidisciplinares que o desenvolvimento da PPC não deve ser entendido como forma de reduzir os esforços do tratamento. CONLUSÕES: A despeito de sua prevalência, ainda permanecem desconhecidos os fatores claramente associados à sua fisiopatologia, bem como adequada terapia para o manuseio desta condição.
Resumo
Rev Bras Ter Intensiva. 2006;18(4):427-432
DOI 10.1590/S0103-507X2006000400019
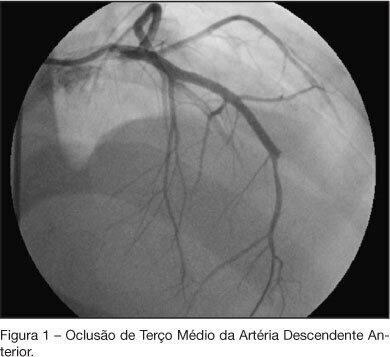
JUSTIFICATIVA E OBJETIVOS: A cocaína é uma droga ilícita amplamente utilizada e o seu uso tem sido associado a efeitos decorrentes da toxicidade aguda e crônica em praticamente todos os órgãos, particularmente no sistema cardiovascular. Este artigo visou descrever um caso de cardiomiopatia em paciente jovem usuário crônico de cocaína. RELATO DO CASO: Paciente do sexo masculino, 19 anos, usuário de cocaína por inalação e crack desde os 15 anos de idade. Foi internado em fevereiro de 2006 devido a dispnéia progressiva aos mínimos esforços e expectoração sanguinolenta. Ao exame físico apresentava edema nos membros inferiores, estase jugular e dispnéia em repouso. Foram observados no ecocardiograma: dilatação das quatro câmaras cardíacas, com hipocinesia difusa de ventrículo esquerdo (VE), trombo mural em VE de 17 mm e fração de ejeção de 12%. Realizada broncoscopia pulmonar que identificou sangramento em língula ativo, tratado com embolização. Após 48h do procedimento, o paciente manteve-se assintomático e sem expectoração sanguinolenta. Iniciado tratamento antitrombótico com warfarina e enoxaparina. A cineangiocoronariografia não evidenciou lesões obstrutivas e o paciente recebeu alta após melhora clínica. Re-internado em julho de 2006 com dor precordial de forte intensidade e dispnéia de repouso. Nova cineangiocoronariografia evidenciou oclusão de terço médio da artéria descendente anterior. CONCLUSÕES: Os efeitos agudos da cocaína freqüentemente motivam atendimento de emergência. Já as suas manifestações crônicas, como as doenças cardiovasculares, podem produzir alterações de difícil correlação futura ao seu consumo prévio. O uso prolongado da cocaína está relacionado à alteração da função sistólica ventricular esquerda por hipertrofia ou dilatação miocárdica, aterosclerose, disritmias cardíacas, apoptose de cardiomiócitos e lesão simpática.
Resumo
Rev Bras Ter Intensiva. 2007;19(4):490-493
DOI 10.1590/S0103-507X2007000400015
JUSTIFICATIVA E OBJETIVOS: O infarto hepático é definido como necrose isquêmica do parênquima hepático envolvendo pelo menos dois ácinos. Trata-se de evento considerado raro devido ao duplo suprimento sangüíneo, arterial e venoso. O objetivo deste estudo foi relatar um caso de paciente não sabidamente diabética que desenvolveu extensas áreas isquêmicas de infarto hepático, após quadro de descompensação aguda da diabete. RELATO DO CASO: Paciente do sexo feminino, 67 anos, hipertensa, procurou o Pronto Socorro com queixas de polidipsia, poliúria, turvação visual, náuseas e vômitos, dificuldade para deambular, havia aproximadamente 10 dias. Ao exame físico foi observado desidratação, palidez cutânea, cianose periférica, hipotermia, taquicardia, hipotensão, dor abdominal leve e difusa. Exames laboratoriais mostraram: leucócitos: 16800, creatinina (Cr): 3,7, uréia (Ur): 167, Na: 133, K: 6.9, glicose: 561; gasometria arterial (cateter de oxigênio: 2 L/min): pH: 6.93, pCO2: 12.1, pO2: 107, BE: -28,8, HCO3: 2,4, Sat 91,3%, lact: 79; urina I: pH: 6,0; leucócitos: 13; densidade: 1015; eritrócitos: 19; proteína: ++; glicose: +++; bilirrubina: negativa; corpos cetônicos: + denotando cetonemia. Eletrocardiograma com onda T apiculada, bloqueio de ramo direito. A paciente foi tratada com insulina, hidratação, bicarbonato de sódio e introduzido antibioticoterapia. Após o tratamento inicial, os exames laboratoriais mostraram: Cr: 2,2, Ur: 122, Na: 162, K: 4,3, Ca: 6,4, glicose: 504, pH: 7,01, HCO3: 7.1, BE: - 22. Um dia após, a paciente apresentou importante dor abdominal acompanhada de irritação peritoneal, além de sonolência e dificuldade para falar; exames laboratoriais mostraram: pH: 7,4, pCO2 : 31, pO2: 68, BE: -4,4, HCO3: 19, Sat.O2: 93,5%; Ur: 95; Cr: 1,4, albumina: 2,4, Ca: 0,95, Na: 166, K:4, bilirrubina: 0,5, bilirrubina D/I: 0,2/0,3, amilase: 1157, Gama-GT: 56, AST 7.210, ALT: 2.470, VHS: 15, lipase: 84. Ultrasonografia abdominal não apresentou alterações significativas. Evoluiu com importante piora clínica, parada cardiorrespiratória e óbito. A necrópsia evidenciou múltiplas áreas de infarto hepático, trombose vascular, infarto esplênico, congestão visceral e aterosclerose de aorta e seus ramos e pâncreas normal. CONCLUSÕES: Os mecanismos de infarto hepático e esplênico neste caso não foram bem elucidados. Alguns fatores devem ter contribuído, tais como: desidratação e hipotensão devido a episódios de vômitos e febre que contribuem para diminuição do fluxo sanguíneo da veia porta e artéria hepática; o nível elevado de catecolaminas que ocorre em estado de hiperglicemia e cetoacidose metabólica pode induzir à vasoconstrição; aterosclerose difusa que é comumente vista em pacientes diabéticos e hipertensos. Este caso enfatiza a necessidade de investigar infarto hepático em pacientes diabéticos com cetonemia e com aumento de enzimas hepáticas. Anticoagulantes devem ser prontamente instituídos se houver trombose vascular.

Resumo
Rev Bras Ter Intensiva. 2006;18(1):95-98
DOI 10.1590/S0103-507X2006000100015
JUSTIFICATIVA E OBJETIVOS: Define-se iatrogenia ou afecções iatrogênicas como decorrentes da intervenção médica, correta ou não e justificada ou não, da qual resultam conseqüências prejudiciais ao paciente. Os cuidados em Medicina Intensiva apresentam desafios substanciais com relação à segurança do paciente. O objetivo deste artigo foi apresentar uma breve revisão da literatura sobre a iatrogenia em seus conceitos e termos básicos e suas taxas de prevalência em Medicina Intensiva. CONTEÚDO: A Medicina Intensiva fornece subsídios que melhoram a morbidade e a mortalidade, mas que também se associam a riscos significativos de eventos adversos e erros graves; as iatrogenias podem ser diminuídos com monitoração adequada ou podem ser rotuladas como agravante esperado, idiopatia e se perpetuarem no anonimato CONCLUSÕES: É fundamental reconhecer a necessidade do constante aprendizado, reciclagem e consciência da susceptibilidade ao erro; neste contexto, o respeito pelo ser humano deve nortear a conduta profissional.

Resumo
Rev Bras Ter Intensiva. 2008;20(1):99-102
DOI 10.1590/S0103-507X2008000100016
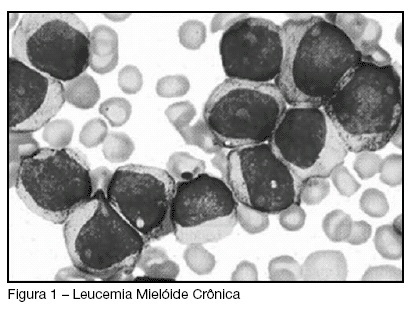
JUSTIFICATIVA E OBJETIVOS: A hiperleucocitose (> 100 x 10(9)/L) em leucemia mielóide crônica não é uma apresentação comum e pode determinar manifestações clínicas de hiper-viscosidade. As perdas auditiva e visual observadas em pacientes com leucemia são consideradas sintomas incomuns, mas fortemente associados à síndrome da hiper-viscosidade. O objetivo deste estudo foi relatar o caso de um paciente que apresentou perda da audição como manifestação inicial de leucemia mielóide crônica e síndrome de hiper-viscosidade e rever aspectos relacionados a seu tratamento em Medicina Intensiva. RELATO DO CASO: Paciente do sexo masculino, 41 anos, com queixa de tontura havia seis meses sem resposta ao tratamento sintomático, foi admitido no serviço de emergência com perda auditiva aguda. Ao exame físico encontrava-se normal, exceto por perda auditiva bilateralmente. Os exames laboratoriais demonstraram leucocitose importante (645.000), com 66,4% de blastos com características mielóides, 13,6% bastões, 15,3% segmentados, 1,4% linfócitos, 3,3% eosinófilos e plaquetas de 225.000. Devido à suspeição de leucemia com risco elevado para síndrome de hiper-viscosidade, o paciente foi admitido para tratamento na unidade de terapia intensiva. Realizado mielograma e biópsia de medula óssea que confirmaram o diagnóstico de leucemia mielóide crônica. Iniciadas hidratação, hidroxiuréia, alopurinol e dexametasona. A leucoaferese foi realizada uma semana após a admissão, quando a contagem leucocitária estava em torno de 488.000. Dez dias após o procedimento, o paciente não apresentou melhora da audição, apesar da leucometria de 10.000. Recebeu alta hospitalar em duas semanas para continuidade do tratamento ambulatorial. CONCLUSÕES: As freqüências das manifestações sensitivas em pacientes com leucemia incluem além das perdas auditiva e visual, vertigem, paralisia facial e infecções. A síndrome de hiper-viscosidade decorrente da hiper-leucocitose é uma causa possível para as perdas sensitivas, ocorrendo geralmente com contagem leucocitária superior a (> 100 x 10(9)/L). Este caso é representativo de raro caso de perda auditiva decorrente da hiper-viscosidade por leucemia.